往期回顾
乳腺肿瘤WHO分类学习笔记(连载1)
乳腺肿瘤WHO分类学习笔记(连载2)
乳腺肿瘤WHO分类学习笔记(连载3)
乳腺肿瘤WHO分类学习笔记(连载4)
乳腺肿瘤WHO分类学习笔记(连载5)
乳腺肿瘤WHO分类学习笔记(连载6)
乳腺肿瘤WHO分类学习笔记(连载7)
乳腺肿瘤WHO分类学习笔记(连载8)
乳腺肿瘤WHO分类学习笔记(连载9)
乳腺肿瘤WHO分类学习笔记(连载10)
乳腺肿瘤WHO分类学习笔记(连载11)
乳腺肿瘤WHO分类学习笔记(连载12)
乳腺肿瘤WHO分类学习笔记(连载13)
乳腺肿瘤WHO分类学习笔记(连载14)
乳腺肿瘤WHO分类学习笔记(连载15)
乳腺肿瘤WHO分类学习笔记(连载16)
第8章 乳腺转移性肿瘤
定义
乳腺转移性肿瘤是起源于乳腺外器官或部位的乳腺恶性肿瘤。
ICD-O编码
代码为原发肿瘤
ICD-11编码
2E0Y&XA12C1其他特定部位的恶性肿瘤转移&乳腺
相关术语
没有
亚型
没有
部位
外上象限是最常见部位。
临床特征
原发性乳腺癌患者和转移性乳腺癌患者的临床表现重叠。转移癌更多发生40-70岁晚期癌症患者,但也可能是乳腺外原发性肿瘤的首发表现。大约1/3转移癌患者中,这是恶性肿瘤的首发表现。女性比男性多见。儿童和青少年的横纹肌肉瘤转移已有描述。肿瘤通常表现为快速生长、无痛、质硬、可触及的肿块,也可能发生双侧受累。偶见类似炎性乳腺癌的水肿性皮肤增厚。
在乳房X线和超声检查中,乳腺转移癌表现为较小、浅表、界限模糊、不规则的结节。星芒状结构常见于原发性乳腺癌,并不是典型的乳腺X线特征。微钙化可能伴随浆液性癌转移。
流行病学
乳腺转移性实体瘤占所有乳腺恶性肿瘤的0.2-1.1%,血液系统恶性肿瘤的全身性累及占0.02-0.4%。在尸检研究中,3.9%的血液系统恶性肿瘤和1.4%的乳腺外实体瘤发生乳腺受累。乳腺转移最常见的来源是对侧乳腺癌。然而,大多数双侧乳腺癌似乎是独立的原发癌,最近发现<10%的病例存在分子遗传学关联。
病因
病因因原发肿瘤而异。
发病机制
虽然乳腺癌可能通过淋巴管或血管扩散到对侧乳腺,但乳腺外恶性肿瘤的转移主要通过血液循环到达乳腺。鉴于乳腺的转移性肺癌通常是同侧的,并伴有同侧腋窝转移,有人认为肿瘤细胞优先通过逆行腋窝淋巴引流而扩散。现有的综述和几份病例报道将以下原发性肿瘤列为乳腺转移的最常见来源:淋巴瘤/白血病、黑色素瘤、肺癌、卵巢癌、胃癌、前列腺癌、肾细胞癌、结直肠癌、肉瘤(儿童和青少年横纹肌肉瘤)、恶性间皮瘤、神经内分泌肿瘤(NET)和宫颈鳞状细胞癌。
表8.01乳腺转移瘤鉴别诊断中的有用抗体及其特异性
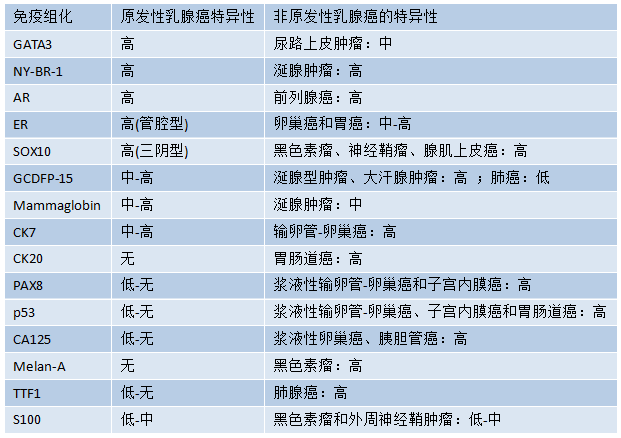
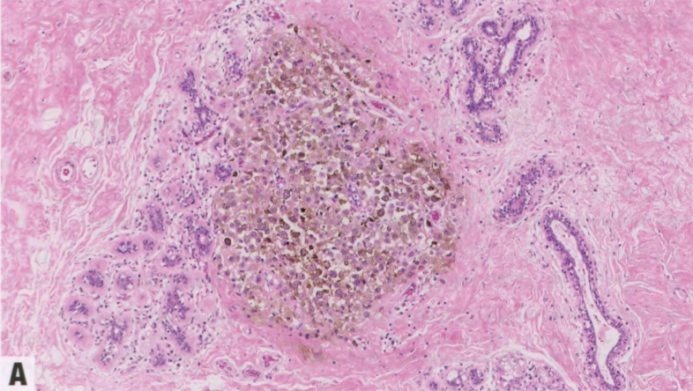
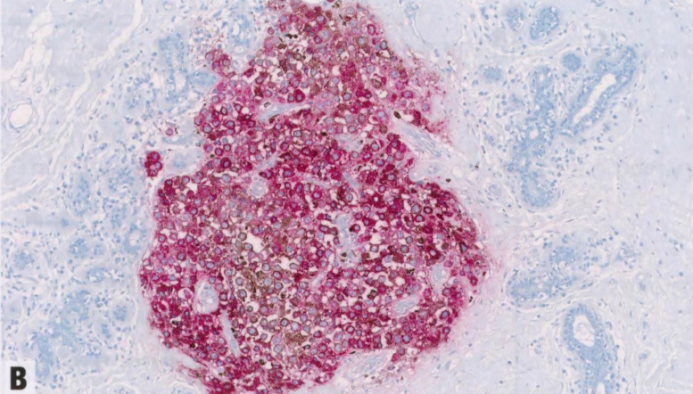
图8.01转移到乳腺的黑色素瘤。A 色素显著。B 有色素的肿瘤细胞呈HMB 45弥漫强阳性。
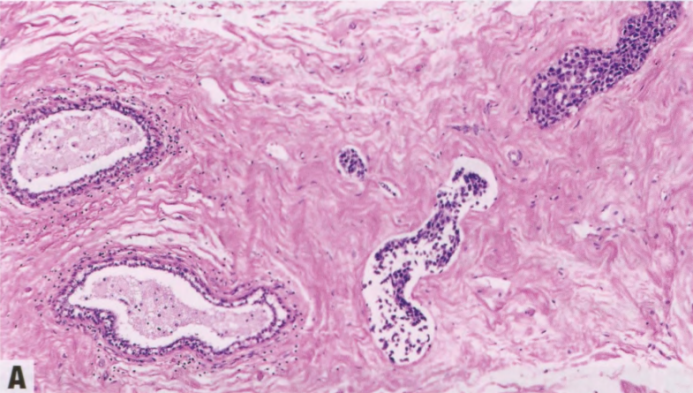

图8.02转移到乳腺的小细胞肺癌。A 淋巴管血管腔内可见转移性小细胞肺癌。B TTF 1阳性。
大体检查
可能存在单发或多发结节。虽然没有特定的大体特征,但在某些病例中,大体外观可能提示原发性肿瘤,如色素沉着严重的黑色素瘤转移。
组织病理学
识别转移性肿瘤的关键形态学线索包括:不同寻常的组织学模式、缺乏原位成分、主要呈导管周围和/或小叶周围分布,以及(某些病例)广泛的淋巴管血管受累。临床病史通常有帮助。有些乳腺转移性肿瘤显示独特的特征(并且不会引起诊断问题):黑色素瘤中的典型核特征和色素、淋巴瘤中的核特征、NET中的染色质模式、结直肠腺癌的典型形态以及浆液性癌中的乳头状结构和砂粒体。然而,转移到乳腺的上皮性肿瘤中,至少有三分之一缺乏任何特定的组织学特征,而且级别高,这使得诊断变得困难。在这种病例中,将乳腺和乳腺外恶性肿瘤进行比较,至关重要。
如果怀疑乳腺转移,并且没有已知的乳腺外恶性肿瘤,可以应用广泛的器官或肿瘤特异性免疫组化标记来查找可能的原发部位。如果已知存在先前或同步的恶性肿瘤,则使用较少的免疫组化套餐就足够了(见表8.01和图8.03)。

图8.03疑似转移性乳腺肿瘤的建议流程。
乳腺转移瘤可能通过小淋巴管扩散,使扩张的淋巴管貌似原位癌,从而误导病理医师。如有疑问,使用淋巴管内皮免疫组化标记可能有帮助。对于三阴性免疫表型,尤其是没有已知的乳腺外恶性肿瘤病史,必须考虑以下原发性疾病:黑色素瘤(皮肤和眼部)、淋巴瘤(最常见的是DLBCL)、肺癌(主要是腺癌)、胃肠道腺癌、NET、肾细胞癌和软组织肉瘤。在男性中,前列腺癌可能转移到乳腺。肺腺癌可能表达ER,乳腺癌可以(很少)表达TTF1。SOX10视为区分TTF1阴性肺腺癌和三阴性乳腺癌的最特异性抗体,它可能与GATA3联合使用。具有肠型和印戒细胞组织学的胃腺癌ER阴性,经常HNF4A阳性。
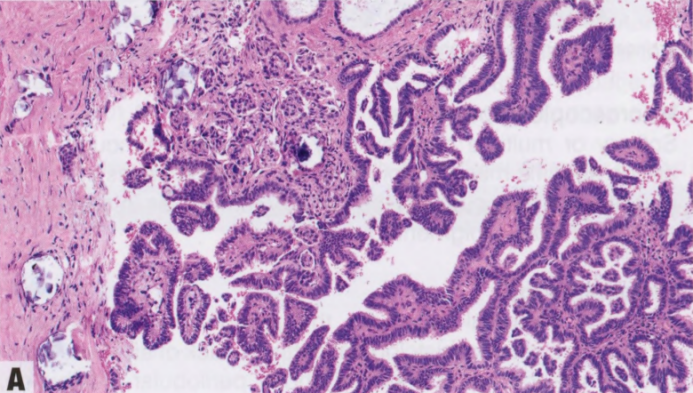
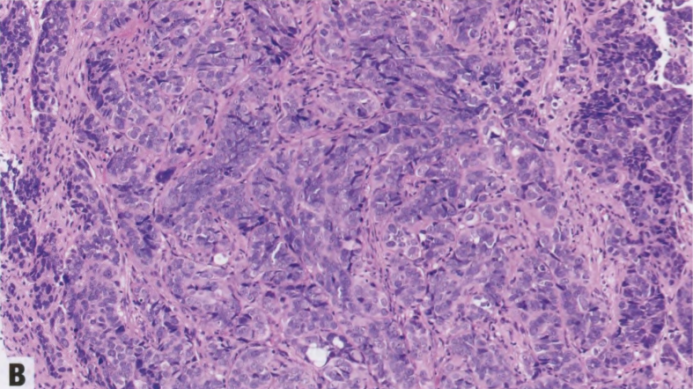
图8.04乳腺转移癌。A 转移性低级别浆液性卵巢癌。B 转移性高级别浆液性卵巢癌。
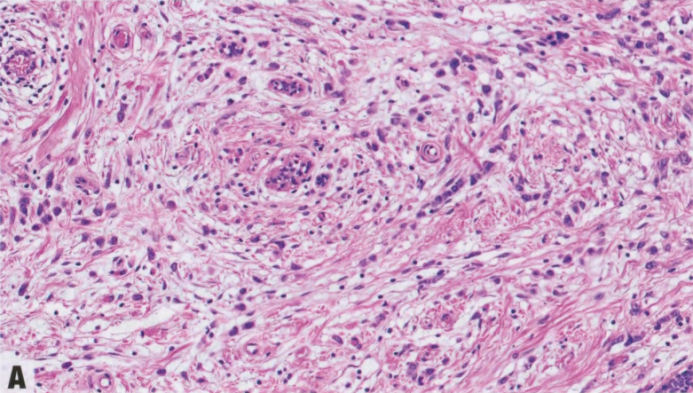
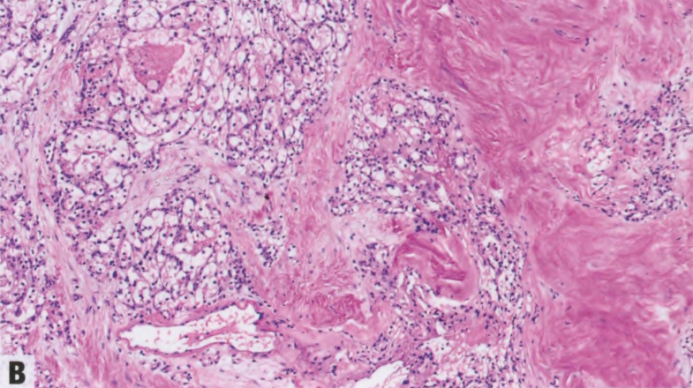
图8.05乳腺转移癌。A 转移性低粘附性胃癌可能貌似ILC。B 转移到乳腺的透明细胞肾癌。
在ER阳性肿瘤中,应在鉴别诊断中考虑高级别浆液性卵巢/输卵管/腹膜癌。如果有任何不确定性,一组与乳腺相关的免疫组化标记物(CK7、GATA3、GCDFP-15、mammablogin、NY-BR-1)有助于排除转移。原位癌和间质弹性增生是原发性乳腺癌的特征。
细胞学
细胞学特征取决于转移性肿瘤的类型。
诊断分子病理学
诊断分子病理学与原发性肿瘤有关。
诊断标准
必要标准和理想标准因原发性肿瘤而异。
分期
原发性肿瘤应根据国际癌症控制联盟(UICC)TNM分类第八版进行分期。
预后和预测
大多数乳腺转移是系统性疾病的部分表现,因此预后非常差。据报道,淋巴瘤和NET患者的生存期>1年。一项研究表明,接受乳腺转移癌手术的患者总体生存率较高。
未完待续......























共0条评论