[导读] 整理:强子
导读:
如果将医生和疾病的斗争比喻为战争,病理医生可谓“参谋长”!因为病理医生的职责,是在充分掌握相关信息的基础上,明确战争态势(即明确诊断)、为后续作战方案提供意见(即指导治疗)。不过,如何做到充分掌握相关信息、掌握的信息又是否准确可靠,有时候比拿出靠谱意见更考验人!近日接触的一个病例,就很好的体现了信息获取、判断信息是否靠谱的重要意义!为了让大家更好的体验这个过程中的曲折性,我们尽量按照诊断医师实际工作中的情况向大家汇报这一病例。
病例展示
2022年5月,春夏之交,苦逼的病理医生无暇窗外景色,正在和一个纠结的病例做斗争:首先,展现在病理医师面前的这个病例,标注为老年女性,肺穿刺,镜下如图1、图2所示。初步评估,镜下并未见正常肺组织,组织学主要为腺上皮,主要呈管状结构,部分区域似有乳头状。
图1. 病例镜下所见:送检长条状组织,镜下未见正常肺组织,病变主要为腺管状及乳头状结构。
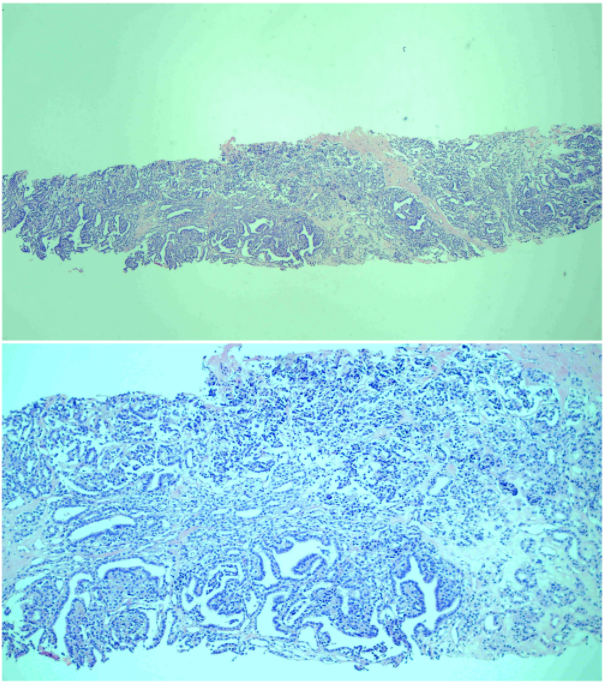
图2. 病例镜下所见:细胞形态相对温和。
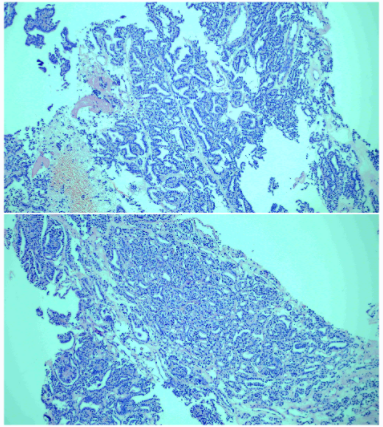
根据上述镜下所见,初步考虑腺癌;但让人疑惑的是,结构及细胞分化极好,能否明确为浸润性癌?有无可能是传说中的某些腺瘤等情况?如果确定是癌,那么是肺原发的吗?如果不是原发,又可能是哪些情况?
可能有朋友觉得上述问题根本不是问题!但,这个病例发在朋友圈,有很多病理同仁回复,且大致也是围绕着上述问题……
病理诊断是为临床服务的,其实病理诊断也离不开临床信息的支持!此时病理医生想到了求助一下影像科同仁,看影像学有什么考虑?!让人震惊的是,在和影像科同仁沟通过程中,得知患者的穿刺部位是“右侧胸壁病灶”!
再次查看申请单,“右肺穿刺”四个字,特别的刺眼:如果穿刺部位是胸壁,在胸壁出现上述形态学表现,几乎可以拍板是转移性腺癌了!当然,具体是哪里来的原发灶、是否需要鉴别间皮瘤等,是另一个层次的问题了……
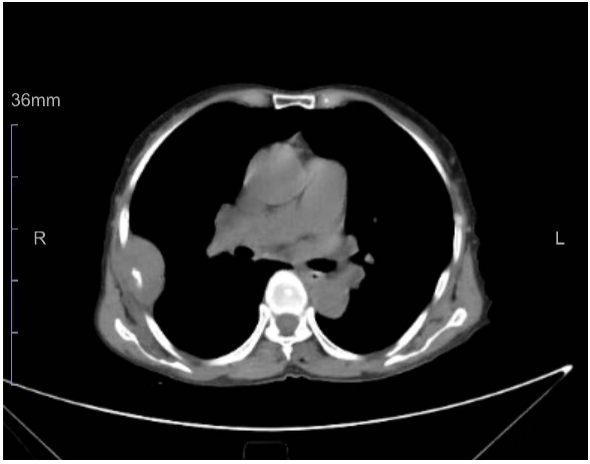
友善的影像科同仁提供了患者本次住院影像学检查及穿刺时影像学检查,详见图3、图4;影像科同仁的报告写的很清楚,大概总结为:右肺上叶前段浸润性腺癌,较前体积增大;多处肋骨溶骨性骨转移瘤并病理性骨折,肿物累及胸壁……
图3. 影像学引导下穿刺,由此可以明确,送检标本为胸壁肿物。
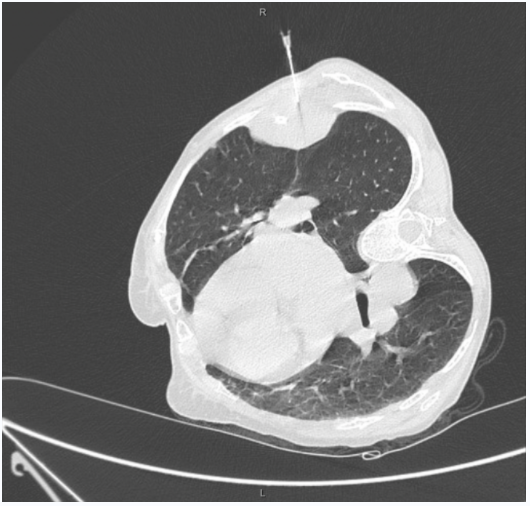
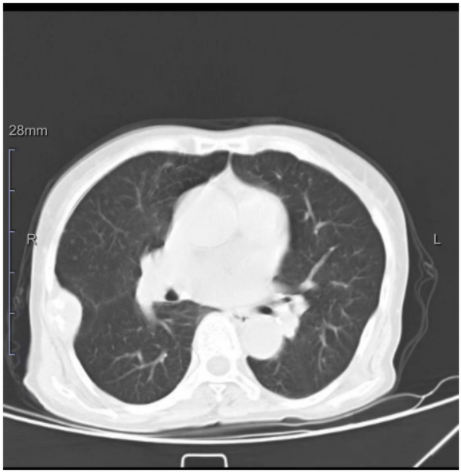
图4. 穿刺前影像学检查,肺部及肋骨均可见病变。
问题到这里,似乎更简单了:胸壁出现上述组织学表现,转移性腺癌是毫无疑问的!临床有转移,肺部病灶似乎也不必再和某些特殊类型腺瘤鉴别了……不过,报告中肺部病灶“较前体积增大”的几个字引起了病理医生的注意:前,是什么时候?当时又是什么情况?!
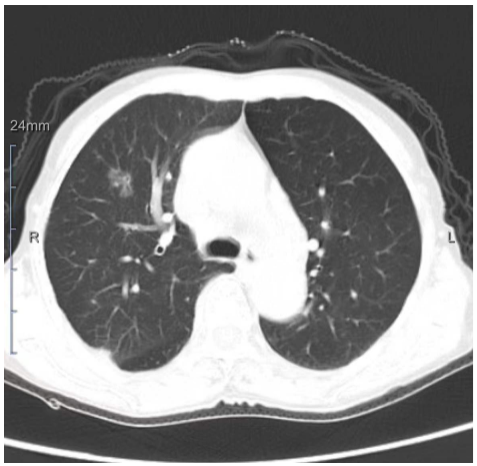
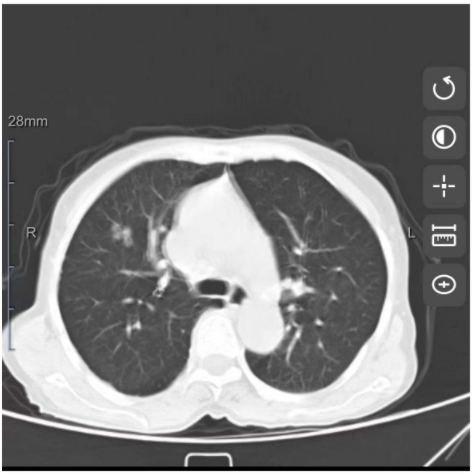
经过一番努力,病理医生又获得了更多信息:患者2020年5月曾做了CT,当时的情况如图5所见。尽管我们不是专业的影像科医生,但从该图中,我们可以确定的是:当时肺部有肿物,现在的肺部肿物的确增大了,但2年的时间、增大并不显著,这似乎和肺癌这个大魔头的本性不符!此外,当时的CT中,肋骨其实也有转移灶……
图5. 两年前(2020年5月)患者的影像学检查所见。
进一步问询相关信息,2年的时间内,患者并未进行特殊治疗!一个有了转移灶的肺癌患者,未进行特殊治疗的情况下,2年,病情竟然仅仅是如此缓慢的进展?!
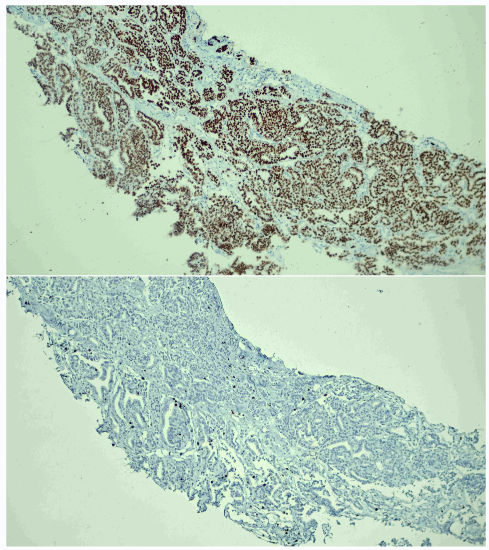
其实到这里,病理医师心里已经有了一定的考虑……相信有心的病理同仁,也会有自己的想法了。先请看图6中两个免疫组化结果:TTF-1、Ki-67!明确为转移癌的情况下,Ki-67增殖指数如此之低,也和肺癌不符……而TTF-1用于肺癌诊断的时候,一个重要的鉴别点就是甲状腺滤泡上皮来源的癌会有该标记的阳性!
图6. 穿刺标本免疫组化:TTF-1阳性(上),Ki-67增殖指数低(下)。
免疫组化标记的同时,进一步询问超声相关信息,其实患者2021年8月就发现有甲状腺双侧叶低回声结节,只是包块最大径也不过5mm,且2021年12月、2022年5月两次复查,包块都未见明显增大,且边界相对清晰,因此超声科评估为TI-RADS分类III类。遗憾的是,三次超声检查,竟然都没有评估颈部淋巴结情况……
勉强可以算作故事结尾的是,后续免疫组化Tg、PAX8阳性,支持甲状腺滤泡上皮来源的转移性癌。
小结
本例的病理诊断过程,可谓一波三折。首先,临床送检申请单标注不准确!而不同部位的相同表现,病理诊断可能天差地别。如本例,如为肺部病变,则某些肺部原发肿瘤、甚至良性肿瘤完全可以呈相同组织学特征;如为胸壁表现,这样的图像确诊为恶性肿瘤是毫无问题的!
临床信息会显著影响病理诊断方面的一个简单例子,就是相同形态学表现的平滑肌肿瘤,如果位于女性子宫,可能属于良性平滑肌瘤;而如果位于子宫外的比如皮肤等部位,相同表现就足以诊断为平滑肌肉瘤!当然,仔细复阅本例切片,部分区域有类似骨化区域(详见图1),可能也更支持穿刺部位为胸壁。
其次,本例临床其他相关信息提供不充分。比如两年的病史,两次的影像学考虑等,都是在病理医生自觉遇到诊断困难后寻求所得,而病理诊断本应是综合所有可用信息、做出准确判断的过程!实际工作中,病理申请单填写过于简单的问题,早已为病理医生所诟病!信息化的过程有助于解决这个问题,但即使信息化的背景下,很多详尽信息也需要临床同仁关注并采集,才有可能为大家所用!
第三,本例在有转移性肿瘤、同时有肺部病变的情况下,先入为主的考虑肺癌转移,而忽视了超声发现的甲状腺肿物!其实如果对相关肿瘤有一定认识,就会知道甲状腺癌肺转移并不是什么少见事情!进一步评估颈部淋巴结情况可能有助于明确诊断。
当然,鉴于本例目前并未获取甲状腺的组织学标本,转移灶中缺乏甲状腺乳头状癌的典型核特征,因此尚无法明确原发肿瘤是甲状腺滤泡癌、还是甲状腺乳头状癌。分子检测可能有助于分型,但条件所限,本例并未进行这一检测。其实,甲状腺超声检查对于部分乳头状癌、滤泡癌可以作出区分,但本例病灶较小,可能区分困难;同时,甲状腺乳头状癌多见颈部淋巴结转移,而遗憾的是,本例目前尚未进行颈部淋巴结超声评估结果;如果是伴有远处转移的甲状腺滤泡癌,一般来说病灶较大,但这一点也并非绝对。因此,本例目前只能诊断甲状腺滤泡上皮来源的转移性癌。
本例相关资料来源于甘肃辛雄雄老师,图片等相关权属归于辛老师,本文编辑经辛老师允许,特此致谢。





















共0条评论