[导读] 编译整理:强子
胃肠道内镜下切除标本之病理应知应会(一)
胃肠道内镜下切除标本之病理应知应会(三)
胃肠道内镜下切除标本之病理应知应会(四)
胃肠道内镜下切除标本之病理应知应会(五)
胃肠道内镜下切除标本之病理应知应会(六)
胃肠道内镜下切除标本之病理应知应会(七)
三.内镜下黏膜切除术、内镜下黏膜下剥离术相关问题
内镜下切除技术主要有三种,分别为单纯息肉切除术、内镜下黏膜切除术(endoscopic mucosal resection,EMR)、内镜下黏膜下剥离术(endoscopic submucosal dissection,ESD)。
其实上世纪大部分时间里,内镜下组织切除技术还主要局限于“息肉切除”的概念。除了带蒂病变外,胃肠道中组织学表现为进展期、或较大(>20mm)的黏膜肿瘤无法可靠的“整块”(en-bloc)切除,因此常需分段切除,进而影响组织学评估,并多需要进一步手术以确保达到治愈目的。至上世纪九十年代,由于筛查的增加、内镜技术的进步,无症状的早期肿瘤检出越来越多,这也促进了相关治疗技术的进步。微创的内镜下切除相比外科手术来说,优势显著,且已有大规模回顾性研究证实了这一点。
日本胃癌高发,也是首先发展相关内镜技术的国家,上世纪九十年代就已有了EMR。对于较小的病变(最大可达10-15mm),EMR可以达到完整切除,但病变超出该范围则只能分段切除。分段切除技术更为困难,且相关标本的病理检查中,侧方切缘评估困难、甚至几乎无法评估是否切除完整。对于类似病变来说,EMR的复发率约为15-20%,可能是切除不完整所致。因此,EMR无法完全符合基本的治疗原则,从早期浸润性病变的治愈目的来说,应进行整块的完整切除。
二十一世纪早期,还是日本,首先出现了用于早期胃癌完整切除的ESD技术。外科手术的有创性及相关并发症,也推进了这一新技术的应用。ESD可用于较大病变的切除,或预先处理组织切缘(tissue margins to be predefined)、整块的切除病变。因此,ESD可在无需进一步手术的前提下就达到全部切除病变,对于无预后不良组织学指标的病例来说可达到治愈目的。
日本的大规模队列研究(但非随机)证实,ESD治疗后长期随访,局部复发率极低。不过,这一操作对技术要求较高,时间常需2-4小时,包括穿孔等在内的并发症发生率也有所增加。因此ESD只能用于可能有明确临床获益的情况。胃肠道不同部位、不同病变的EMR、ESD应用考虑,可参阅下表。
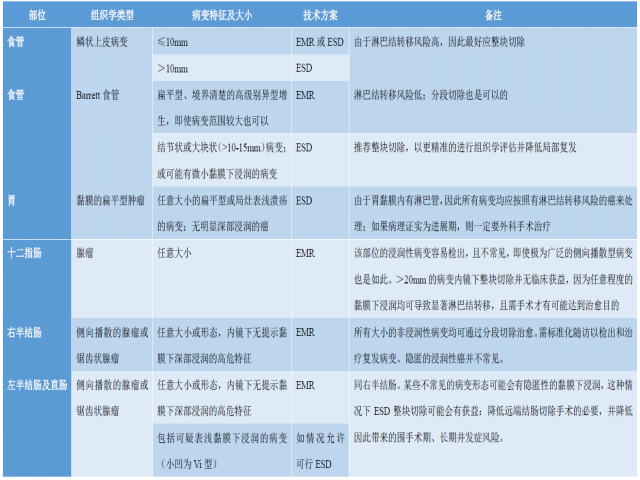
表1. 胃肠道不同部位、不同黏膜病变的内镜下切除技术选择要点
对于整个胃肠道的早期肿瘤性病变来说,EMR和ESD治疗各有优缺点。具体技术的选择,主要取决于病变部位、病变特点、内镜医师的水平。
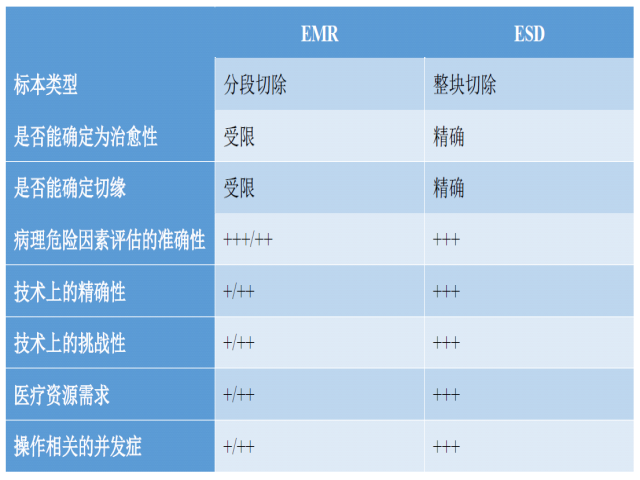
表2. EMR与ESD优缺点比较
点击下载英文文献
参考文献
Kumarasinghe MP,Bourke MJ,Brown I,et al.Pathological assessment of endoscopic resections of the gastrointestinal tract: a comprehensive clinicopathologic review[J].Modern pathology : 2020.
DOI:10.1038/s41379-019-0443-1















共0条评论