[导读] 编译整理:强子
T细胞淋巴瘤中的其他异常表达
S100表达
罕见情况下,T细胞淋巴瘤会异常表达S100,多见于T幼淋巴细胞淋巴瘤(T-prolymphocytic lymphoma)中;可能出现这一异常表现的其他类型T细胞淋巴瘤还有:外周T细胞淋巴瘤、肝脾T细胞淋巴瘤、成人T细胞白血病、ALK阳性间变性大细胞淋巴瘤、ALK阴性间变性大细胞淋巴瘤。
这种情况下,S100蛋白的着色为细胞核及细胞质,不同克隆号的S100抗体都会阳性。S100阳性的T幼淋巴细胞淋巴瘤大多为CD4阳性,而其他S100阳性的T细胞淋巴瘤(如多形性T细胞淋巴瘤、成人型T细胞淋巴瘤)中CD4大部分为阴性。对于T幼淋巴细胞淋巴瘤来说,S100阳性与阴性病例患者的临床并无显著差异。此外,文献中S100阳性的其他类型T细胞淋巴瘤与T幼淋巴细胞淋巴瘤存在诸多临床特征的重叠,如白血病表现、肝脾肿大、侵袭性临床病程。
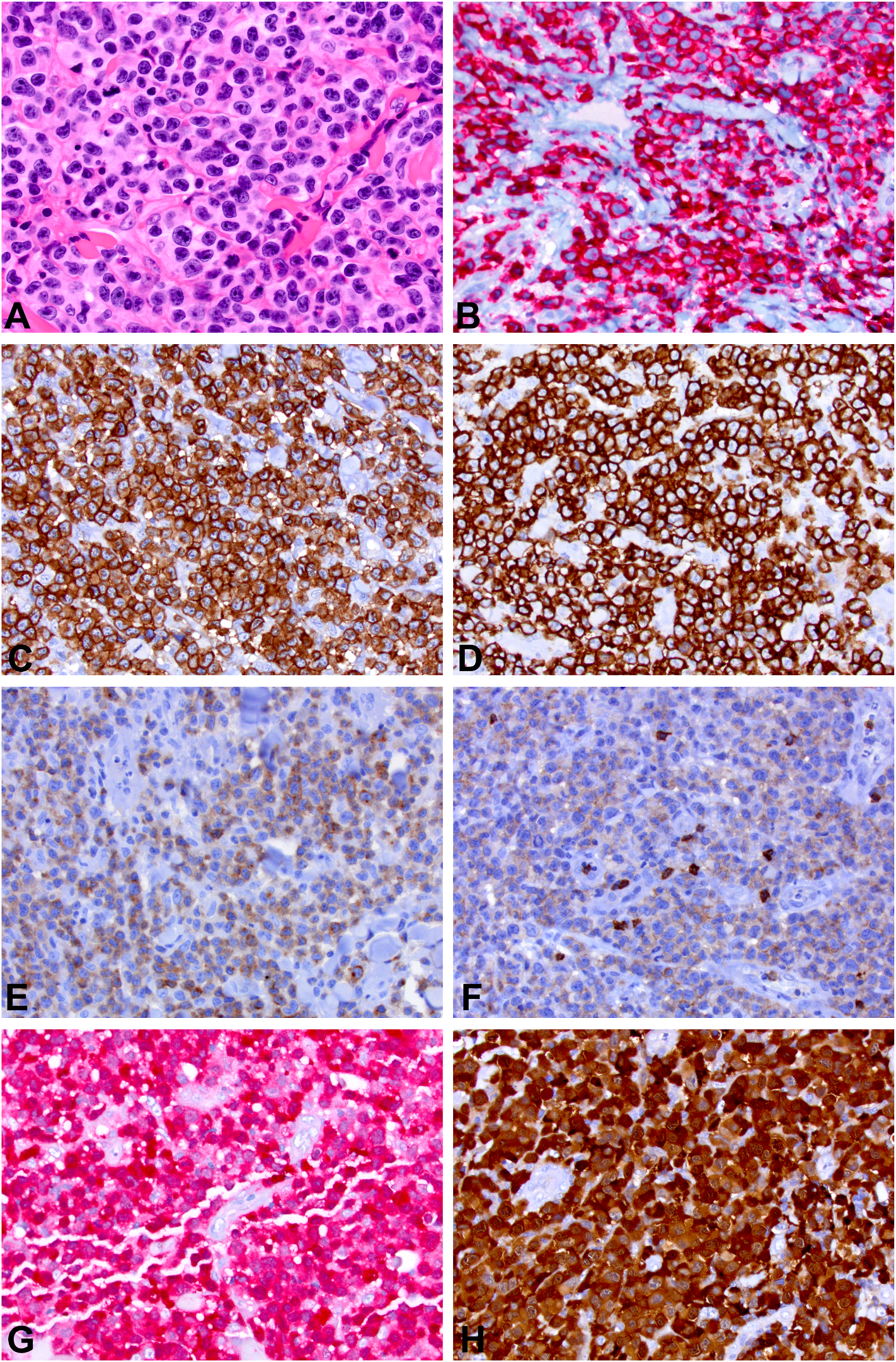 图15.S100阳性的T幼淋巴细胞淋巴瘤(A),本例免疫组化阳性表达CD45(B)、CD3(C)、CD5(D)、CD7(E)、CD8(F);异常表达S100(G、H,分别为不同克隆号的S100抗体)。
图15.S100阳性的T幼淋巴细胞淋巴瘤(A),本例免疫组化阳性表达CD45(B)、CD3(C)、CD5(D)、CD7(E)、CD8(F);异常表达S100(G、H,分别为不同克隆号的S100抗体)。
异常表达TTF1及p63
TTF1被视为甲状腺和肺来源的癌的特异性标记。不过,部分淋巴瘤中可能会有TTF1的阳性,尤其是用SPT24克隆号检测的情况下。有研究称,用SPT24克隆号检测的情况下,成人型T细胞淋巴瘤中TTF1的阳性率为33%,血管免疫母细胞型T细胞淋巴瘤中TTF1的阳性率为25%;用8G7G3/1检测的两例成人型T细胞淋巴瘤则均为阴性。就外周T细胞淋巴瘤来说,SPT24克隆号中TTF1阳性率约15%,8G7G3/1克隆号中TTF1阳性率约5%。
约1/3的间变性大细胞淋巴瘤可见p63表达;相比ALK阳性大细胞淋巴瘤来说,在皮肤原发间变性大细胞淋巴瘤和ALK阴性大细胞淋巴瘤中更为多见。间变性大细胞淋巴瘤中p63的表达主要是因为TP63的重排、或额外拷贝的获得。
淋巴瘤中的CK表达
B细胞淋巴瘤中CK异常表达
弥漫大B细胞淋巴瘤中,CK异常表达的总体几率据估计为0.6-1%。AE1/AE3是弥漫大B细胞淋巴瘤中最常见异常表达的CK,一般为散在。罕见有弥漫大B细胞淋巴瘤同时表达AE1/AE3及其他CK者,具体如CK8/18、CK7、OSCAR、MNF-116。一般来说,阳性表达两种以上CK的弥漫大B细胞淋巴瘤极为罕见。
CK的异常表达一般见于部分淋巴瘤细胞,呈胞质逗点状着色,与癌细胞中的弥漫细胞膜着色是不同的。除CK外,也曾有其他标记的异常表达,如CK阳性弥漫大B细胞淋巴瘤同时有CD56阳性,此时会与神经内分泌癌混淆;如果同时表达TTF1和p63,则非常类似肺癌。
根据大队列的相关数据,CK22的异常表达可见于0.4%的霍奇金淋巴瘤、0.6%的弥漫大B细胞淋巴瘤、26%的套细胞淋巴瘤、4%的慢性粒细胞白血病/小细胞淋巴瘤、4%的非特指型外周T细胞淋巴瘤、罕见于浆细胞肿瘤。这些淋巴瘤中CK22的表达多为胞质、细腻颗粒状着色,可见于约10%的淋巴瘤细胞;但有1例经典型霍奇金淋巴瘤和1例浆细胞肿瘤为CK22弥漫阳性。此外,CK22阳性病例大部分同时表达CK8,但不表达基底型的CK5/6。
相比弥漫大B细胞淋巴瘤来说,伴浆细胞或浆母细胞分化的B细胞肿瘤表达CK的几率更高,大部分为胞质逗点状着色。根据某研究的数据,浆母细胞型淋巴瘤中AE1/AE3的阳性率为9%,CK8/18的阳性率为15%;且所有AE1/AE3阳性的浆母细胞型淋巴瘤同时也是CK8/18阳性,CK8/18的着色强度要高于AE1/AE3。就浆细胞肿瘤来说,约25-36%的病例为CK阳性,CK阳性病例中约59%会同时有EMA的表达。此外,AE1/AE3阳性也曾报道于原发性渗出性淋巴瘤和ALK阳性大B细胞淋巴瘤。
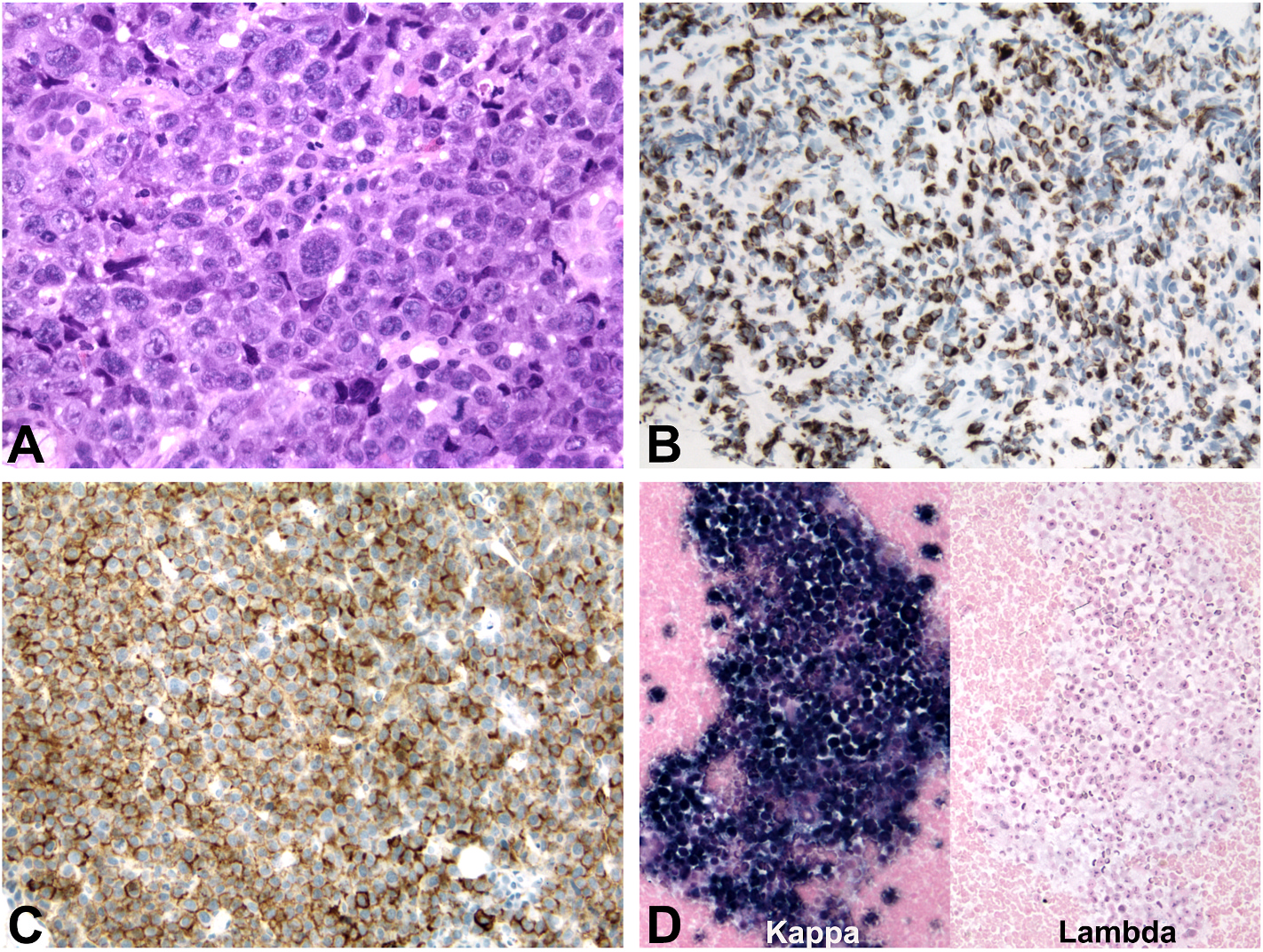 图16.CK阳性的浆母细胞型肿瘤。(A)本例为浆母细胞型淋巴瘤,临床表现为胃食管交界处肿物;免疫组化CK8/18阳性(B)和CD138阳性(C),且有κ轻链限制性(D)。其他阴性指标还有ALK、AE1/AE3、CD56、PAX5、HHV8、EBER原位杂交。
图16.CK阳性的浆母细胞型肿瘤。(A)本例为浆母细胞型淋巴瘤,临床表现为胃食管交界处肿物;免疫组化CK8/18阳性(B)和CD138阳性(C),且有κ轻链限制性(D)。其他阴性指标还有ALK、AE1/AE3、CD56、PAX5、HHV8、EBER原位杂交。
日常工作中,原发性渗出性淋巴瘤、浆母细胞型淋巴瘤、浆母细胞型浆细胞肿瘤的诊断可能都有难度。浆母细胞型淋巴瘤、浆母细胞型浆细胞肿瘤和实性亚型的原发性渗出性淋巴瘤常见为黏附性或实性生长,细胞为多形性或上皮样表现,CD45和广谱B细胞标记大多为阴性。因此,这类肿瘤可能会因CK阳性而被错误的诊断为“低分化癌”,EMA的阳性会进一步导致误判。此外,尽管这类B细胞肿瘤一般为CD138阳性,但这一标记并不完全特异,因为其表达也常见于癌,黑色素瘤和其他软组织肿瘤中也偶见阳性。
T细胞淋巴瘤中的CK异常表达
AE1/AE3与EMA的阳性,曾报道于ALK阳性间变性大细胞淋巴瘤、皮肤原发的间变性大细胞淋巴瘤、淋巴结的ALK阴性间变性大细胞淋巴瘤。罕见情况下,间变性大细胞淋巴瘤还有AE1/AE3及CAM5.2和OSCAR共表达的报道。也曾有一例外周T细胞淋巴瘤胞质颗粒状强阳性表达CAM5.2的报道。
总之,淋巴瘤中CK的表达一般为部分淋巴瘤细胞、胞质逗点状着色或颗粒状着色,与癌中均一、强阳性的细胞膜着色是不同的。不过,这一着色模式也常见于神经内分泌肿瘤和某些癌中,此时可能会导致误诊,尤其是同时表达CD56和/或EMA的淋巴瘤。
——未完待续——
往期回顾:
读文献,避陷阱-淋巴瘤中相关标记的异常表达(一)
读文献,避陷阱-淋巴瘤中相关标记的异常表达(二)
读文献,避陷阱-淋巴瘤中相关标记的异常表达(三)
读文献,避陷阱-淋巴瘤中相关标记的异常表达(四)















共0条评论