[导读] 编译整理:强子
阑尾黏液性病变-名字都无法达成一致吗?
背景
阑尾的黏液囊肿是一个大体描述,是指阑尾扩张并伴黏液。其原因可能是管腔梗阻、黏膜增生、或良性及恶性的分泌黏液的肿瘤。不过,与涎腺黏液囊肿不同,阑尾黏液囊肿大多是上皮性肿瘤所致。临床可表现为腹痛、肠梗阻、肠套叠、大便带血、肿物等。虽然阑尾肿瘤中大部分为神经内分泌肿瘤,但其余上皮性肿瘤中则主要是黏液性病变;该组肿瘤属于低级别谱系的病变,是一个很有争议的话题。
重点病种
非肿瘤性的黏液囊肿,又称为单纯性囊肿或潴留囊肿,是阑尾黏液囊肿中最为少见的情况。这一病变一般见于管腔阻塞情况下,具体原因可以是粪石、神经内分泌肿瘤、子宫内膜异位、炎症后瘢痕,也可以是伴囊性纤维化的患者有稠厚黏液所致。
组织学上,单纯性黏液囊肿的特点为范围小(<2cm)、上皮呈萎缩或平坦表现。无异型增生。如果有散在于间质内的黏液,应为无细胞表现。与间质直接接触的黏液可以诱发包括肉芽肿形成在内的显著慢性炎症反应。
阑尾单纯性囊肿的另一原因是增生性息肉,组织学表现类似结肠的增生性息肉。这种情况下,增厚基底膜上方的腺体呈拉长表现,表面有褶皱,从而形成锯齿状。与此相关的病变为弥漫性黏膜增生,有作者认为这是一种肿瘤性病变,具体类似右半结肠的无蒂锯齿状腺瘤。这些病变并无非典型,如果有间质内黏液也是无细胞表现。
黏液性囊腺瘤的特征是低级别异型增生上皮衬覆于阑尾腔,类似肠道的腺瘤。不过,与结肠的管状腺瘤不同,阑尾的黏液性囊腺瘤为无蒂、绒毛状,且分泌大量黏液。如果黏液在管腔内持续蓄积,则上皮一般会受压、变扁,从而导致异型增生的判断较为困难。管腔进一步扩张可导致进行性纤维化,并导致黏膜固有层、黏膜下层、固有肌层的萎缩,因此阑尾成为囊性并伴薄的、钙化、纤维性囊壁,衬覆有异型增生的黏液上皮。
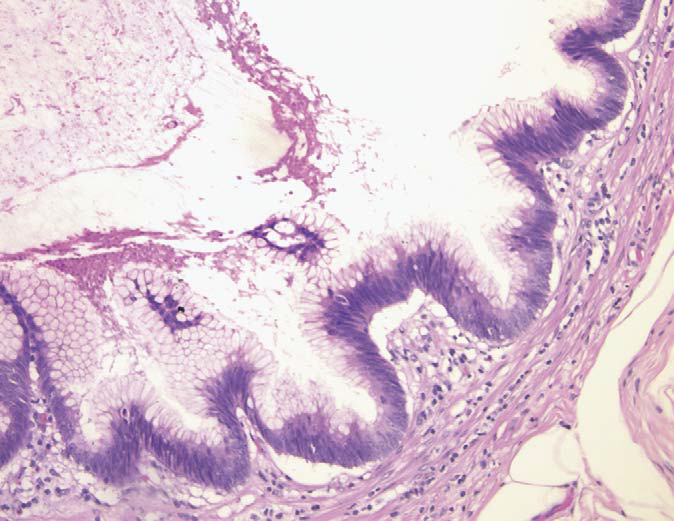
图14.阑尾黏液性囊腺瘤。该肿瘤的特征是异型增生的黏液上皮,细胞学表现类似结肠的管状腺瘤;细胞核拉长,假复层。如果局限于阑尾黏膜,则符合囊腺瘤。
阑尾低级别肿瘤伴破裂,是指病变组织学类似黏液性囊腺瘤、但有黏液外渗,此时如何准确定性可能极为困难。有时候仅见无细胞的黏液穿透阑尾壁。大部分人仍会将其视为黏液性囊腺瘤的表现,因为少数这类患者的随访表面生物学行为良性。更常见的是,低级别异型增生上皮呈舌状疝出黏膜肌层、直至阑尾壁,但并无促纤维组织增生反应。此外,阑尾可破裂,渗出的黏液可达浆膜层并因此而播散至腹膜。
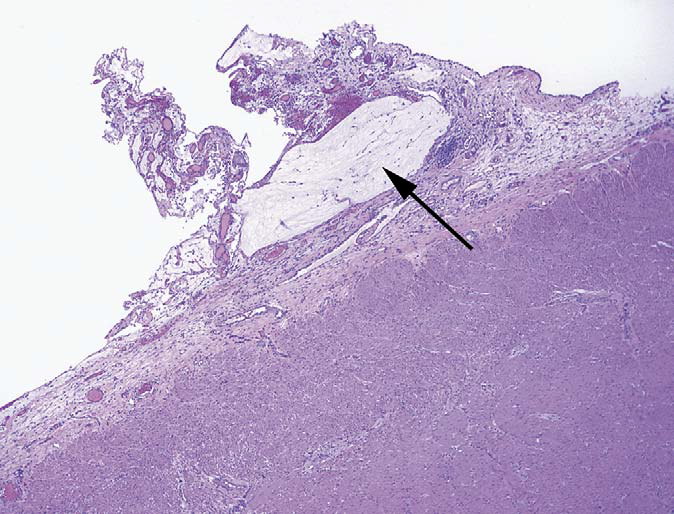
图15.阑尾浆膜面的黏液。浆膜面的黏液可能并不明显,但提示存在腹膜病变可能。
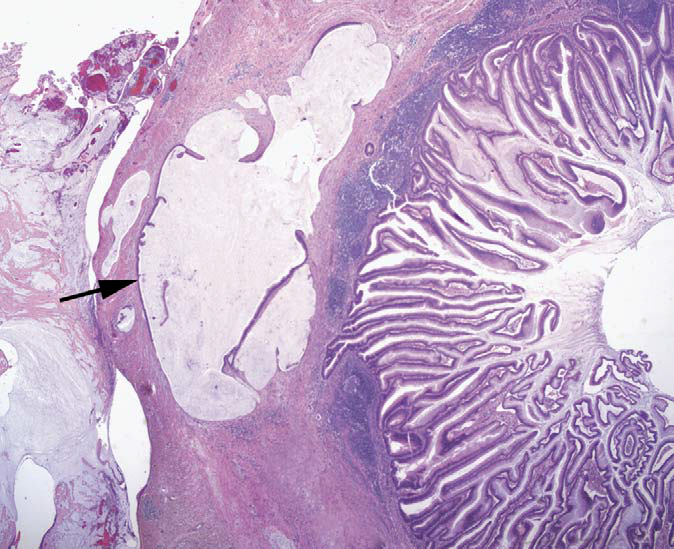
图16.阑尾低级别黏液性肿瘤,伴黏液外渗。肿瘤破裂后,黏液外渗并突破阑尾壁;阑尾壁渗出有疝入的腺体(箭头所示);阑尾外查见黏液。不过,病变中既无破坏性浸润,又无结构的复杂表现,且没有显著的细胞学非典型,因此不能诊断为浸润性黏液腺癌。
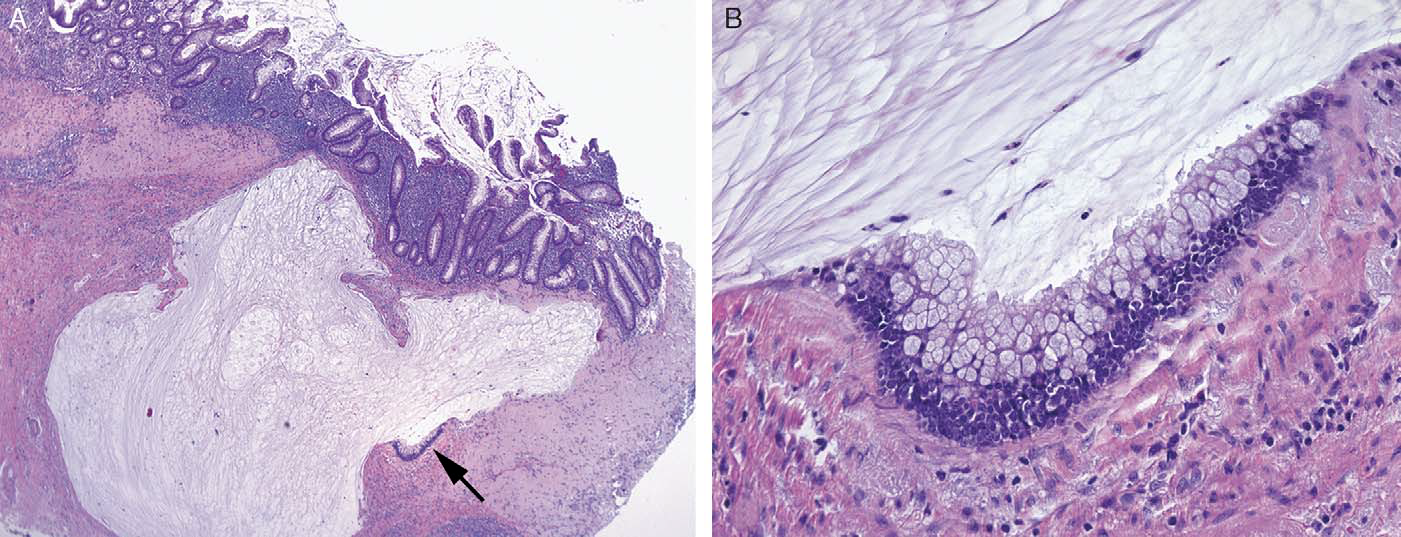 图17.阑尾低级别黏液性肿瘤。(A)阑尾壁可见超出黏膜层的的黏液,图中可见腺瘤样的碎片状上皮,并伴渗出的黏液;(B)阑尾壁高倍镜,上皮的细胞学特征类似囊腺瘤,细胞核小且位于基底。
图17.阑尾低级别黏液性肿瘤。(A)阑尾壁可见超出黏膜层的的黏液,图中可见腺瘤样的碎片状上皮,并伴渗出的黏液;(B)阑尾壁高倍镜,上皮的细胞学特征类似囊腺瘤,细胞核小且位于基底。
所有研究者都认为,上述肿瘤的预后取决于低级别异型增生上皮的播散范围(即病变分期)。如果病变局限于阑尾,阑尾切除一般即可治愈。如果有腹膜播散,患者可出现腹膜假黏液瘤的临床症状,即腹腔内黏液持续蓄积所致。虽然这种情况下的预后要好于黏液腺癌所致的腹膜假黏液瘤,但也的确会有相当程度的发病率及死亡率。因此,有作者提出将这类阑尾病变命名为黏液性囊腺瘤伴破裂,以强调该病变局限于阑尾时预后极好、进展为腹膜假黏液瘤的临床病程相对惰性。对于这类病变还有些其他名称,如低级别黏液癌,用以强调存在相关死亡的可能。本文原文写作时,WHO的分类是采用的低级别黏液癌,因为超出阑尾黏膜肌层的黏液上皮肿瘤被视为癌。还有人提出恶性潜能未定的黏液性肿瘤、阑尾低级别黏液性肿瘤等名称,主要是基于其低级别的细胞学特征、可能有显著发病率及死亡率。
按照经典定义,阑尾黏液腺癌是指50%以上的癌组织伴黏液分化。这一类型的腺癌在阑尾腺癌中占比约40%,而结肠腺癌中的黏液腺癌占比仅为10-15%。黏液腺癌的诊断需要有黏液性上皮破坏性浸润阑尾壁,一般会有复杂结构以及高级别细胞学特征,前者如复杂乳头状、筛状,后者如细胞核极向缺失、细胞核轮廓不规则、核分裂等。存在浸润性小腺体、或伴促纤维组织增生反应的单细胞,则支持癌的诊断。也有作者会将并无显著浸润但却有高级别细胞学特征、或复杂结构的病变归为癌的范畴;按照这一定义,阑尾黏液性肿瘤实际就是二级分类:低级别黏液性肿瘤,黏液腺癌,其区分基础在于细胞学表现,预后则取决于分级以及阑尾是完整的、还是破裂的,后面这一因素对于低级别肿瘤来说尤其关键。
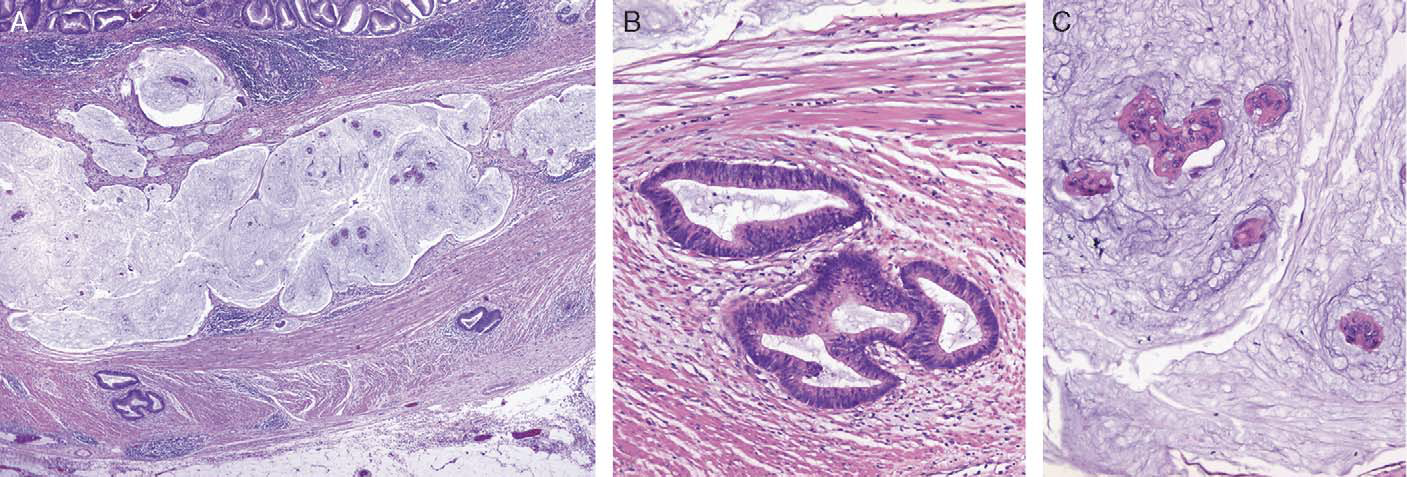 图18.阑尾黏液腺癌。(A)低倍镜下可见阑尾壁内的浸润性腺体;如果阑尾肿瘤的确进展为浸润性癌,则可以是经典型腺癌、伴小腺体和促纤维组织增生反应(B);也可以是上皮簇漂浮在黏液湖中的黏液腺癌(C)。
图18.阑尾黏液腺癌。(A)低倍镜下可见阑尾壁内的浸润性腺体;如果阑尾肿瘤的确进展为浸润性癌,则可以是经典型腺癌、伴小腺体和促纤维组织增生反应(B);也可以是上皮簇漂浮在黏液湖中的黏液腺癌(C)。
实用要点
被认为是阑尾单纯性黏液囊肿(即潴留性囊肿)但大小超过2厘米的病变,很可能是取材并不充分的黏液性肿瘤。在诊断阑尾非肿瘤性潴留囊肿之前,应对整个阑尾都做镜下检查。近端切缘(即断端)应单独取材并检查。
阑尾黏液性病变一般具有异质性。首先,破裂部位可以是局灶性、大体并不明显的。第二,破裂后的阑尾黏液性肿瘤中,可能所有切片中都没有显著的肿瘤性上皮;比如这种情况下阑尾壁的很多切片中仅有无细胞的散在黏液,低级别异型增生的上皮、甚至浸润性癌的成分仅见于少数切片。由于查见小灶破裂、浆膜面黏液、肿瘤性上皮超出黏膜肌层都具有预后意义,因此无明显浸润性癌的阑尾黏液性肿瘤也一定要全部取材做组织学检查。
对于做了阑尾切除手术、且有伴破裂的黏液性囊腺瘤(即阑尾低级别黏液性肿瘤)来说,预后取决于有无腹膜病变。最低限度来说,应做腹部影像学检查并密切随诊。如果阑尾切除手术时未对腹腔进行仔细检查(这在腹腔镜阑尾切除手术时很常见),则经诊医师应考虑腹腔镜检查进一步确定、并切除可见的黏液性上皮,后面这一做法可能可以降低后续出现腹膜假黏液瘤的风险。
阑尾黏液性肿瘤破裂后所致的腹腔黏液也可能会有类似的异质性:如果首次切片仅见无细胞的黏液,则应广泛取材以确定有无碎片状肿瘤上皮。对于表现为腹膜假黏液瘤或双侧卵巢黏液性肿瘤的患者来说,则应切除阑尾以排除阑尾黏液性肿瘤是原发的情况。
——未完待续——
往期回顾:
旧文新读-黏液性病变辨良恶(一)
旧文新读-黏液性病变辨良恶(二)
旧文新读-黏液性病变辨良恶(三)
旧文新读-黏液性病变辨良恶(四)


















共0条评论