[导读] 编译整理:强子
浸润性乳腺癌
(四)其他情况
浸润性癌的另一极端谱系是低级别三阴型肿瘤,具体包括了良性、低度恶性潜能、显著恶性的不同情况。这种情况的意义在于告知临床医师:该肿瘤并不是一般需新辅助化疗的非特殊类型乳腺癌中的三阴表型,而是特殊的组织学类型,一般为惰性生物学行为,可能无需化疗。
特殊组织学类型的三阴型乳腺癌包括腺样囊性癌、腺泡细胞癌、分泌性癌、伴极向反转的高细胞癌。这些病种都有独特的组织病理学表现,只要考虑到相关可能,一般容易做出诊断,只是CNB标本中可能难度较大。前三种病种,请参阅该杂志同时发表的乳腺涎腺样肿瘤的相关文献(即本公众号已做编译的《病理腺中腺-乳腺涎腺样肿瘤》)。
伴极向反转的高细胞癌
伴极向反转的高细胞癌(tall cell carcinoma with reversed polarity,TCCRP)是低级别三阴型乳腺癌,其特征为瘤细胞形成圆形细胞巢且具有纤维血管轴心,其内常有组织细胞。巢内的上皮为高细胞,细胞核卵圆形,有核沟。比较明显的是,瘤细胞的细胞核位于细胞顶端而不是基底,这也是“极向反转”名称的由来。肿瘤的细胞巢呈浸润性生长,且并无肌上皮细胞层。该肿瘤可能会伴有钙化。
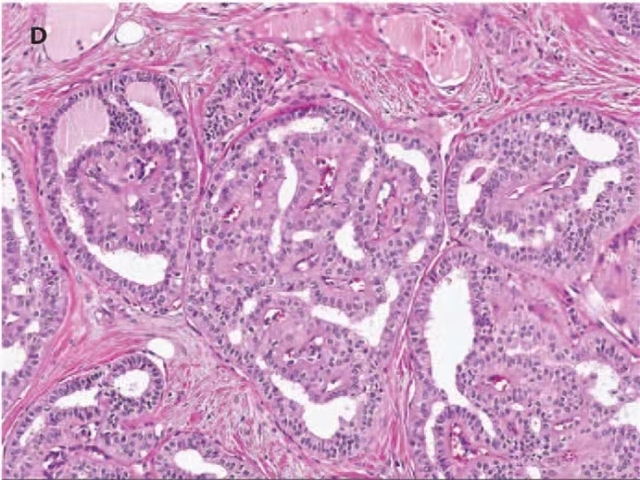
图16.伴极向反转的高细胞癌,可见乳头状结构,细胞核位于胞质顶端。
TCCRP的形态学极有特点,因此如果表现充分时一般无需免疫组化。特征不明显的病例中,则可能需要辅助检查来支持诊断。与一般低级别浸润性癌不同,该肿瘤表达CK5/6和CK8/18;肌上皮标记阴性。ER阴性或低度阳性,HER2阴性。有趣的是,大部分(>75%)TCCRP具有IDH2的热点突变,可通过IDH2 R172抗体免疫组化检出,这一标记既敏感、又特异。
这一病种的诊断陷阱在于可能未识别出是特殊组织学类型,可能将其归为了非特殊类型的低级别浸润性导管癌(但在低级别肿瘤中的三阴表型提醒我们要重新考虑);或将其巢状生长、纤维血管轴心、卵圆形细胞核且有核沟误判为UDH或乳头状瘤病,此时CK5/6阳性、ER低水平更是导致诊断困难。识别出细胞极向反转,是准确诊断的关键。可能也会考虑到转移性甲状腺癌,但甲状腺分化标记阴性。
腺肌上皮瘤
腺肌上皮瘤是新认识的低度恶性潜能乳腺肿瘤。该肿瘤的特点是双相型瘤细胞、呈多种结构表现,即上皮细胞和肌上皮细胞,最常见表现为分叶状、界清肿物。由于该肿瘤并不常见,且CNB标本中某些结构特征可缺失或不明显,因此有可能会被误诊。本文仅简述该肿瘤诊断中的部分陷阱,更多细节可参阅该杂志同时发表的乳腺涎腺样肿瘤的相关文献。
腺肌上皮瘤中最常见诊断陷阱是将肿瘤内伴有的胶原或黏液样基质误判为促纤维组织增生、并因此而将间质内的腺体或细胞巢误判为浸润性生长,而忽视了低倍镜下的分叶状表现、高倍镜下的双相型细胞。如果HE诊断中误判,激素受体检测的时候要注意复阅,因为ER阴性或低度阳性的表现与组织学貌似低级别浸润性导管癌的表现并不符合。复阅HE切片并加做肌上皮标记,有助于明确诊断,因为后者会证实肿瘤内有大量肌上皮细胞。
梭形细胞病变
乳腺梭形细胞病变的评估很有挑战性,CNB标本中更是困难。需考虑的病种较为广泛,从反应性病变、至高级别恶性病变均可,每一种都会有诸多类似情况需要鉴别。某些化生性癌可能貌似温和,而某些良性病变可类似恶性。乳腺中最常见的梭形细胞病变是瘢痕,因此组织学评估时要注意结合临床病史及影像学表现。
一般来说,乳腺梭形细胞病变及其鉴别考虑大致可分为形态温和、非典型两种情况。任何梭形细胞增生的评估都要注意,意义最重要的诊断是化生性癌。根据形态学评估的印象、加做一组免疫组化来支持相关诊断并明确结论。本文主要讨论CNB标本中梭形细胞化生性癌(尤其纤维瘤病样化生性癌、梭形细胞化生性癌)的主要鉴别诊断和诊断陷阱。
化生性癌罕见,约占所有浸润性乳腺癌的0.2-1%。这类病变也包括了一组异质性的三阴型乳腺癌,按照世界卫生组织乳腺肿瘤分类,可以分为几种不同的亚型,如:低级别腺鳞癌,纤维瘤病样化生性癌,鳞状细胞癌,梭形细胞癌,伴异源性间质分化的化生性癌。
对于纯粹的梭形细胞病变来说,上皮分化的证据是化生性癌诊断的关键,可以是形态学方面、也可以是免疫组化证实。存在DCIS可能也是诊断的线索之一。免疫组化方面,化生性癌表达CK,尤其高分子量CK,也表达p63或p40。不过可能会是程度不等的异质性表达,因此需要用多种CK来证实其上皮分化,或者更加精准的检测以确保不会漏掉。
1.纤维瘤病样化生性癌
如其名字所示,这一亚型的化生性癌形态学上类似韧带样纤维瘤病:这两种病变都是形态温和的梭形细胞、呈长弧形束状,但纤维瘤病样化生性癌中的束状结构要比韧带样纤维瘤病中有更多的变化。这两种肿瘤均可侵入相邻乳腺实质或周围结构。如果不仔细寻找,细胞核非典型可能不是那么明显;细胞学非典型最好在纤维瘤病样化生性癌的周边进行观察,但CNB标本中可能并未取到。如果不仔细寻找,核分裂可能也不是那么容易见到。韧带样纤维瘤病周边可能会有淋巴细胞簇,HE切片中查见这一特征也倾向于该诊断。
纤维瘤病样化生性癌准确诊断的关键在于确定梭形细胞中不明显的上皮或鳞状分化区,最完美的情况下是致密或簇状瘤细胞形成上皮样表现更显著的区域;免疫组化证实为化生性癌、并排除韧带样纤维瘤病,对于诊断非常关键。76-100%的韧带样纤维瘤病β-catenin免疫组化为细胞核阳性,而p63和CK阴性,可以排除纤维瘤病样化生性癌。纯粹为梭形细胞病变且上述鉴别诊断所需免疫表型特征的一种或几种可能并不明确的CNB标本中,要慎重诊断。
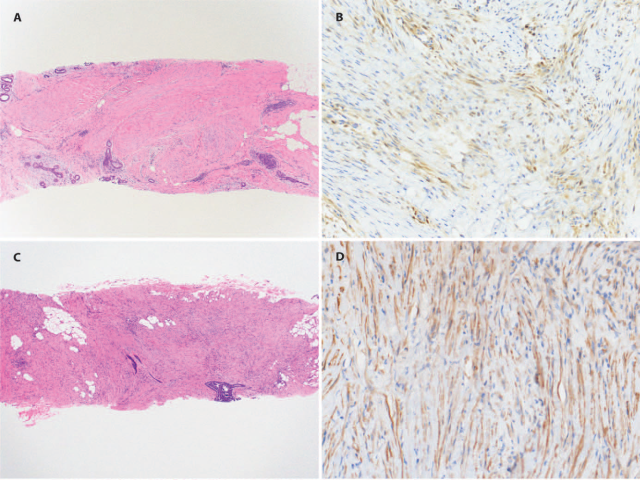
图17.(A)乳腺韧带样纤维瘤病,形态学为梭形细胞呈长束状;(B)免疫组化β-catenin,大部分瘤细胞为细胞核着色,部分为胞质异常着色。(C)纤维瘤病样化生性癌,免疫组化AE1/AE3为胞质着色(D)。
2.梭形细胞化生性癌
梭形细胞化生性癌的细胞核非典型可能有谱系性,且为多种生长方式的混杂。如其名字所示,该肿瘤中主要特征是梭形细胞,但局灶可能会有上皮样分化更显著的区域。梭形细胞化生性癌在形态学上可能与低级别、侵袭性差一些的纤维瘤病样化生性癌有重叠,但前者的细胞核非典型为中等程度或高级别,且核分裂容易查见。
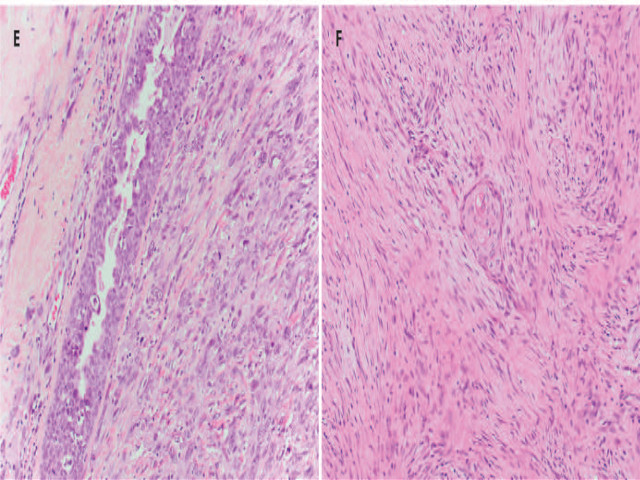
图18.(左)梭形细胞化生性癌,形态学为高度非典型的梭形细胞,有大量核分裂,并伴DCIS;(右)局灶有上皮分化,即图中的鳞状细胞巢,这是诊断线索之一。
梭形细胞化生性癌的另外一个诊断陷阱是会类似恶性叶状肿瘤中的间质成分,尤其是CNB标本中仅有恶性梭形细胞增生的情况下。恶性叶状肿瘤中的间质细胞也有非典型、并伴显著核分裂。如果标本中仅有间质成分,则无法可靠区分上述两种病变。加切片可能会在CNB组织碎片中查见部分导管或良性上皮条索,此时倾向于叶状肿瘤。
如果未见同时存在良性上皮成分,则应常规进行CK和p63免疫组化;如果为弥漫、强阳性,则梭形细胞化生性癌的可能性最大。不过,一定要注意的嗜,恶性叶状肿瘤的间质细胞中也可有CK、和/或p63或p40的局灶、弱阳性。有报道称GATA3和SOX10在这种情况的鉴别诊断中有意义:约半数的梭形细胞化生性癌会表达这两种抗体。如果无法做出明确的病变,建议诊断为非典型或恶性梭形细胞增生,并备注需鉴别恶性(或交界性)叶状肿瘤及化生性癌;最终诊断待切除标本。
——全文完——
往期回顾:
读文献,学病理-乳腺粗针穿刺活检陷阱(一)
读文献,学病理-乳腺粗针穿刺活检陷阱(二)
读文献,学病理-乳腺粗针穿刺活检陷阱(三)
读文献,学病理-乳腺粗针穿刺活检陷阱(四)
读文献,学病理-乳腺粗针穿刺活检陷阱(五)
















共0条评论