编译整理:强子
删繁就简学习皮肤附属器肿瘤(一)
删繁就简学习皮肤附属器肿瘤(三)
删繁就简学习皮肤附属器肿瘤(四)
删繁就简学习皮肤附属器肿瘤(五)
删繁就简学习皮肤附属器肿瘤(六)
皮脂腺肿瘤
4.皮脂腺癌
皮脂腺癌的定义即具有皮脂腺分化的恶性肿瘤。根据组织学特征的不同,可分为两种临床亚型:眼周(periocular)皮脂腺癌、眼外(extraocular)皮脂腺癌。
眼周皮脂腺癌占皮脂腺癌的大多数(约75%),临床最多见于上眼睑、但也可见于眼部周围其他部位。临床表现多种多样,可类似皮肤的其他癌,甚至类似炎症性病变(如霰粒肿)。眼周皮脂腺癌与Muir-Torre综合征相关的可能性很小,但与TP53突变具有较强相关性,这提示该类病变可能具有不同于其他类型皮脂腺癌的发病机制。临床出现转移、并最终因此致死的风险约为25%。
眼外皮脂腺癌则是指发病部位远离眼部的皮脂腺癌;该组肿瘤与Muir-Torre综合征相关的可能性较大,尤其远离头颈部者更是如此。不论是眼周皮脂腺癌、还是眼外皮脂腺癌,临床一般均表现为侵袭性生物学行为。有大型研究表明5年生存率在眼周皮脂腺癌为75%,在眼外皮脂腺癌则为68%(p=0.66)。眼周皮脂腺癌出现上、下眼睑均受累、或呈Paget样累及眼睑皮肤时,呈侵袭性行为的风险更高。
皮脂腺癌的组织学表现不一,基底细胞可以呈不规则分叶状、弥漫片状、或浸润性生长。其中的皮脂腺细胞数量可以非常丰富,也可极少。某些皮脂腺癌会貌似基底样细胞丰富的皮脂腺瘤,但细胞核具有显著异型性,且可见大量核分裂和非典型核分裂。还有些会表现为类似鳞状细胞癌,且可出现显著角化。低分化皮脂腺癌可能极难与低分化鳞状细胞癌鉴别,因为这种情况下皮脂腺细胞可极少。其实眼部周围的任何癌都应考虑鉴别皮脂腺癌,尤其是低分化的情况下。
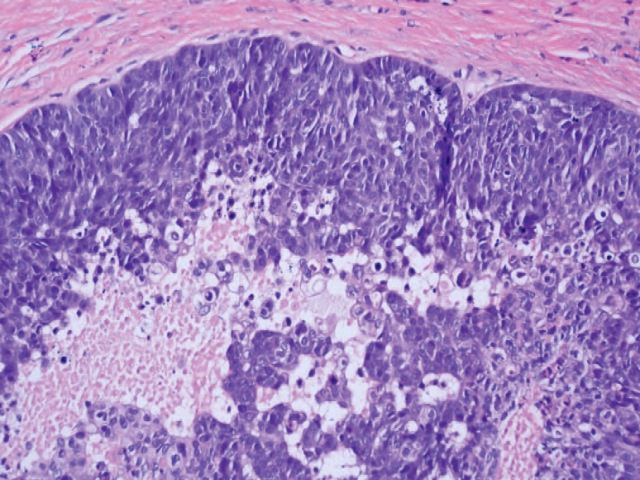
图4. 皮脂腺癌。非典型基底样细胞拥挤在一起,细胞深染、具有异型性,局灶可见皮脂腺分化。可见大量核分裂及凋亡细胞。
皮脂腺癌诊断中有两个重要的鉴别点:其一是高分化皮脂腺癌具有显著皮脂腺特征时,可能会很难下定决心将其判定为恶性、或仅仅就是个良性皮脂腺肿瘤。此时大量核分裂或非典型核分裂、查见细胞学异型性、浸润性生长,这些特点是诊断为癌的组织学要点。另一个鉴别点是低分化皮脂腺癌时,明确为恶性,但很难将其判定为皮脂腺肿瘤、还是低分化鳞状细胞癌(或其他癌)。此时在HE染色切片或通过免疫组化的方式寻找局灶的皮脂腺分化,是确诊的关键。
表1. 皮脂腺肿瘤中部分免疫组化指标应用要点

5.皮脂腺痣
皮脂腺痣(nevus sebaceus)是表皮及皮肤附属器结构的错构性增生,此处的“痣”与色素性痣或黑色素细胞无关。虽然该病并非真正的皮脂腺肿瘤,但由于其名称带皮脂腺、加之有时会有显著皮脂腺,因此本文也一并进行介绍。
临床上,皮脂腺痣一般表现为面部或头皮无毛发的鹅卵石样斑块。一般出生即有,后续逐渐增大。随着青春期雄激素水平的升高,病变中皮脂腺成分增大、临床会逐渐呈现更为油腻的黄色。组织学上,皮脂腺痣低倍下可见不同程度的乳头状瘤样表现(常类似脂溢性角化病),同时病变中央毛囊显著减少、甚至完全缺失。病变位于头皮时,后一个特点尤其显著。皮脂腺数量一般增加,且常直接开口于皮肤表面,而并不像正常皮脂腺那样开口于毛囊。青春期前的年轻患者其皮脂腺一般较小,且不太成熟,即脂质空泡相对较少。进入青春期及青春期后,病变中皮脂腺则显著增大,由于雄激素的影响而细胞内脂质数量增加。部分皮脂腺痣也可出现大汗腺(或伴大汗腺特征的小汗腺)。大汗腺一般局限于某些特定部位,大多位于肛门生殖器区、腋窝、眼睑,因此在其他部位的皮肤中见到大汗腺则应考虑皮脂腺痣的可能。
皮脂腺痣还可伴发其他肿瘤,最多见为皮肤附属器良性肿瘤,如毛母细胞瘤、毛根鞘瘤、乳头状汗管囊腺瘤。如果确定为良性,其实更加精确的分型并无临床意义。对于伴大量皮肤附属器继发性增生的病例,本文作者有时会用这样的名词:皮脂腺痣,伴一系列皮肤附属器良性肿瘤。根据本文作者经验,皮脂腺痣伴发恶性肿瘤者极为罕见,但可伴发真正的基底细胞癌、鳞状细胞癌、大汗腺癌;其实皮脂腺痣中类似基底细胞癌的肿瘤实际可能是良性毛母细胞瘤。
未完待续
点击下载英文文献
参考文献
Fulton EH, Kaley JR, Gardner JM.Skin Adnexal Tumors in Plain Language: A Practical Approach for the General Surgical Pathologist[J].Archives of pathology & laboratory medicine,2019.
DOI:10.5858/arpa.2018-0189-RA















共0条评论