[导读] 编译整理:强子
小标本、大风险-部分乳腺病变粗针穿刺活检诊断要点(一)
小标本、大风险-部分乳腺病变粗针穿刺活检诊断要点(二)
小标本、大风险-部分乳腺病变粗针穿刺活检诊断要点(三)
小标本、大风险-部分乳腺病变粗针穿刺活检诊断要点(四)
小标本、大风险-部分乳腺病变粗针穿刺活检诊断要点(五)
富于细胞性纤维上皮性病变
纤维上皮性病变包括了一组双相性肿瘤,即包括上皮和间质在内的两种成分。最常见病理类型为纤维腺瘤、叶状肿瘤;后者又可进一步分为良性、交界性、恶性,其鉴别点在于几个间质特征,如细胞密度、非典型、间质过度生长、有无核分裂、肿瘤边界等。粗针穿刺活检中诊断纤维上皮性病变很有挑战性,主要是由于这类肿瘤的组织学表现具有异质性、而不同类别之间的特点又有显著重叠。
纤维腺瘤
纤维腺瘤常见于育龄期女性,患者年龄平均30岁。最常见症状为无痛性、单发、质实或质韧的界清肿物。影像学上表现为界清的结节状病变。
纤维腺瘤为紧邻腺体的特化小叶内间质增生,而腺体可因间质增生继发性变形。组织学上有两种生长方式:管内型、管周型。管周型者,间质细胞围绕圆形导管周围增生;而管内型则间质增生挤压导管、使之呈裂隙状。这两种类型并无临床意义,但管内型纤维腺瘤可误判为叶状肿瘤,尤其粗针穿刺活检标本中。
纤维腺瘤的间质一般均一,可自细胞极少、至富于细胞不等。普通型纤维腺瘤中,间质和上皮的分布在整个肿瘤都相对均匀。细胞性纤维腺瘤则指间质显著富于细胞,组织形态学可能与叶状肿瘤有所重叠。不过,叶状肿瘤中很少有间质均质的情况。幼年性纤维腺瘤间质细胞密度也显著增加,且有管周型生长及上皮的增生;这一类型纤维腺瘤可以有较高的核分裂,且生长至较大,尤其青少年患者更是如此。复杂型纤维腺瘤是指纤维腺瘤伴纤维囊性变,如具有3mm以上的囊腔、乳头状大汗腺增生、硬化性腺病、钙化。纤维腺瘤中可出现黏液样变、钙化,但脂肪化生、平滑肌化生、骨软骨化生者极为罕见。具有显著黏液样间质者,可称之为黏液样纤维腺瘤,该肿瘤可能与Carney综合征有关。非典型导管增生、非典型小叶增生、导管原位癌、小叶原位癌、浸润性癌等均可发生于纤维腺瘤内,或累及纤维腺瘤。纤维腺瘤内的非典型并不能预测周围乳腺组织中是否有非典型,因此对未来发生乳腺癌来说并无临床预测意义。
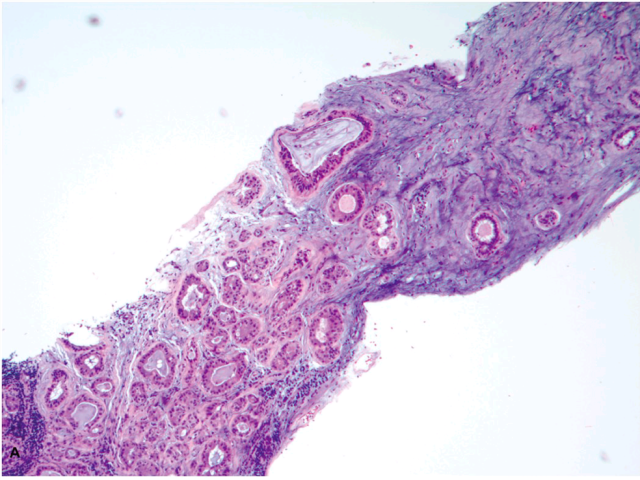
图1. 伴黏液样间质、小囊肿、大汗腺改变的纤维腺瘤。
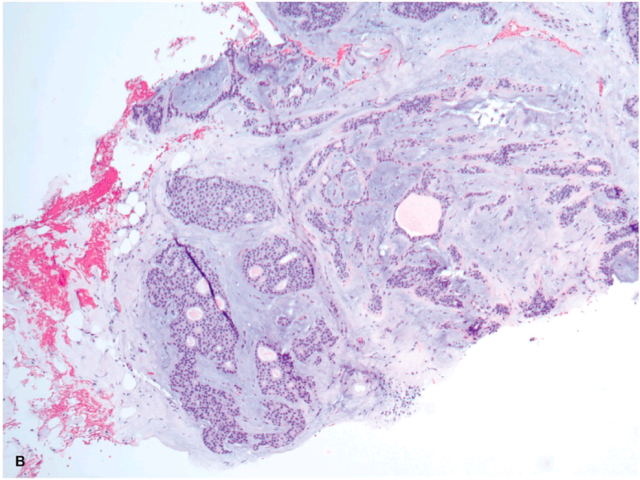
图2. 非典型导管增生累及纤维腺瘤,镜下为呈筛状结构的形态单一腺体在导管内增生,病变范围小于2mm。
叶状肿瘤
叶状肿瘤约占乳腺纤维上皮性肿瘤的2-3%,占所有乳腺原发肿瘤的0.3-1%。临床一般发生于35-55岁女性,年龄中位数要比纤维腺瘤患者大15-20岁。影像学上,叶状肿瘤也可表现为结节状肿物;不常见的情况下还会出现其他可疑恶性特征,如边界不规则、质地不均。虽然肿物大于4cm、生长迅速时应考虑到叶状肿瘤可能,但临床和影像学上并不能可靠鉴别叶状肿瘤和纤维腺瘤。
叶状肿瘤的特征是间质细胞密度增加、过度生长。管内型生长显著则可导致上皮及肌上皮出现裂隙样改变。近上皮成分处可也见间质密集并有核分裂增加。良性叶状肿瘤境界清楚,间质密度轻度增加,非典型性无或轻度,核分裂小于5个/10个高倍视野,无间质过度生长,无恶性异源性成分。交界性叶状肿瘤境界一般清楚,但也可局灶呈渗透样表现,间质密度中等程度增加,间质异型性轻度至中度,间质无过度生长或仅局灶性过度生长,无恶性异源性成分;核分裂5-9个/10个高倍视野。间质过度生长是指至少一个低倍视野中(4倍物镜、10倍目镜)无上皮性成分,这一特点更常见于高级别的恶性叶状肿瘤,但也可见于交界性叶状肿瘤。恶性叶状肿瘤一般有大量核分裂(大于10个/10个高倍视野),间质密度显著增加且有非典型,边界呈浸润性,也可有恶性异源性成分。与纤维腺瘤一样,叶状肿瘤中的上皮细胞也可发生非典型、甚至癌,但这种情况并不常见。
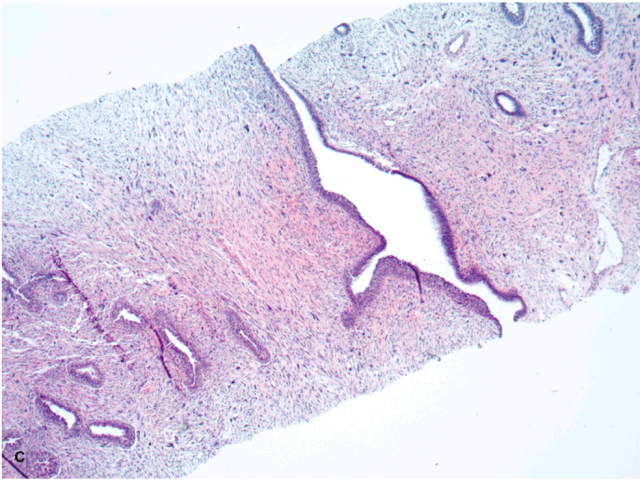
图3. 纤维上皮性病变,间质密度显著增加,具有多形性,粗针穿刺活检即诊断为恶性叶状肿瘤;后续切除标本证实诊断正确。
富于细胞性纤维上皮性病变的鉴别诊断及免疫组化
如相关特征典型,则粗针穿刺活检中诊断纤维腺瘤、恶性叶状肿瘤并不困难;但细胞性纤维腺瘤与良性、交界性叶状肿瘤的鉴别可能会很有难度。叶状肿瘤也常有均一间质、局灶类似纤维腺瘤。假血管瘤样间质增生可能是叶状肿瘤的显著特征,但也可见于叶状肿瘤。脂肪化生、软骨化生、骨化生可见于良性叶状肿瘤,但更多见于交界性及恶性病例。纤维腺瘤和叶状肿瘤均有过间质存在巨细胞的报道。这种巨细胞可表现为多核、多形性、深染、甚至细胞核呈花环样排列。间质细胞密度增加、且具有多形性,核分裂增加,间质过度生长,则倾向于叶状肿瘤;边缘呈浸润性也是一个有用的诊断特征,但粗针穿刺活检中可能难以准确评估相关特点。必要时可以诊断为富于细胞性纤维上皮性病变,并待切除标本再做出明确诊断。

图4. 纤维上皮性病变粗针穿刺活检,镜下主要为间质成分,且细胞密度中等程度增加,上皮挤压呈裂隙状;但间质并无核分裂及异型性。因此本例诊断为“纤维上皮性病变,倾向于良性叶状肿瘤”。后续切除标本证实了该诊断。
纤维上皮性病变需要考虑鉴别的有纤维腺瘤样改变的病变、错构瘤。纤维腺瘤样改变、或纤维腺瘤样增生的病变组织学特征与纤维腺瘤相似,但无明确边界;错构瘤则是不同比例的多种正常乳腺组织、构成境界清楚的肿物。粗针穿刺活检中鉴别错构瘤与纤维腺瘤很困难,一般需手术切除标本鉴别。粗针穿刺活检标本中,纤维瘤病也可类似良性及交界性叶状肿瘤。上皮构成的线状裂隙、免疫组化表达CD34,都是支持叶状肿瘤诊断的特征。恶性叶状肿瘤则主要应和化生性癌、乳腺原发肉瘤鉴别。免疫组化p63有助于恶性叶状肿瘤与化生性癌的鉴别。恶性叶状肿瘤与乳腺原发肉瘤的鉴别则主要在于前者有残余的上皮结构。
有人提出可用Ki-67增殖指数评估间质细胞增殖情况。目前文献表明,交界性及恶性叶状肿瘤中Ki-67增殖指数升高,但不同类型纤维上皮性病变之间尚无明确的Ki-67鉴别阈值;因此本文原作者称,他们实际工作中并不会用Ki-67增殖指数来做鉴别。
纤维腺瘤中的间质细胞程度不等的表达CD34、actiin、PR。良性及交界性叶状肿瘤中CD34阳性,但恶性叶状肿瘤中表达减少。与此类似,纤维腺瘤、良性及交界性叶状肿瘤均可见间质细胞核β-catenin阳性,而恶性叶状肿瘤中的表达减少;这也显著限制了β-catenin用于粗针穿刺活检中纤维上皮性病变和其他梭形细胞病变的鉴别。叶状肿瘤也可表达CK,但一般为局灶、斑片状阳性;这一点在化生性癌的鉴别中有意义。P63极有帮助:化生性癌中为阳性,而叶状肿瘤大部分情况下为阴性。
富于细胞性纤维上皮性病变的预后及治疗
粗针穿刺活检中确诊的纤维腺瘤大部分无需切除,切除后也不会复发;发生浸润性癌的相对风险为1.6-2.6,可能与同时存在复杂型特征有关。
目前,尚无明确证据支持纤维腺瘤可出现恶性转化;文献中的罕见病例可能是最初微创误诊为纤维腺瘤的叶状肿瘤、或此前有纤维腺瘤病史的叶状肿瘤患者。
粗针穿刺活检中诊断为富于细胞性纤维上皮性病变者手术切除,病变上调为叶状肿瘤的几率为18-42%。目前NCCN指南建议,因生长迅速、最大径大于3cm而考虑为叶状肿瘤的可触及肿物应手术切除进一步评估。叶状肿瘤局部复发率据报道在良性叶状肿瘤为3-27%,在交界性叶状肿瘤为18-42%,恶性叶状肿瘤为13-53%。因此对于叶状肿瘤,应建议广泛切除、切缘至少1cm。复发一般发生于术后2-3年内;远处转移几乎仅见于恶性叶状肿瘤,几乎所有的内脏器官均可受累,但最常见为肺及骨转移。
全文完
参考文献
Rosa M, Agosto-Arroyo E.Core needle biopsy of benign, borderline and in-situ problematic lesions of the breast: Diagnosis, differential diagnosis and immunohistochemistry[J].Annals of diagnostic pathology,2019,43:151407.
DOI:10.1016/j.anndiagpath.2019.151407

















共0条评论