[导读] 编译整理:强子
伴极向反转的高细胞癌
伴极向反转的高细胞癌(tall cell carcinoma with reversed polarity,TCCRP)最初是2003年由Rosai领衔的专家报道了5例。当时描述这一病种的特征是:乳头状结构表面衬覆嗜酸性的柱状细胞,细胞内富含线粒体、有核沟和核内假包涵体,这些特征提示很可能为甲状腺来源。因此最初对这一瘤种命名为“类似高细胞亚型甲状腺乳头状癌的乳腺肿瘤”。自该开创性报告发表以来,此类肿瘤已有多个近似的名称:“类似高细胞亚型甲状腺乳头状癌的乳腺实性乳头状癌”、“具有极向反转的实性乳头状癌”、“伴极向反转的高细胞癌”等,后面这个名称也是世界卫生组织所推荐使用的命名。
这一浸润性癌表现为多个界清结节,细胞为非典型柱状上皮,细胞核位于顶端,即“极向反转”表现,具体为低至中级别,排列成短乳头状;整体位于伴大量胶质样分泌物的囊腔内及纤维性间质内。尽管该肿瘤的诸多名称中大多含有“实性乳头状癌”,但其细胞核特征和组织结构更接近于伴旺炽性普通型导管增生的导管内乳头状瘤。
伴极向反转的高细胞癌免疫组化特征可能会导致混淆和误诊:该肿瘤一般为三阴表型,且表达高分子量和低分子量CK(如CK5/6、CK7),同时表达calretinin、IDH2。分子检测证实这类肿瘤具有IDH2 p.R172热点区突变,同时有致病性的PIK3CA或PIK3R1突变。所以,二代测序或免疫组化确定有IDH2 p.R172热点区突变有助于证实诊断。
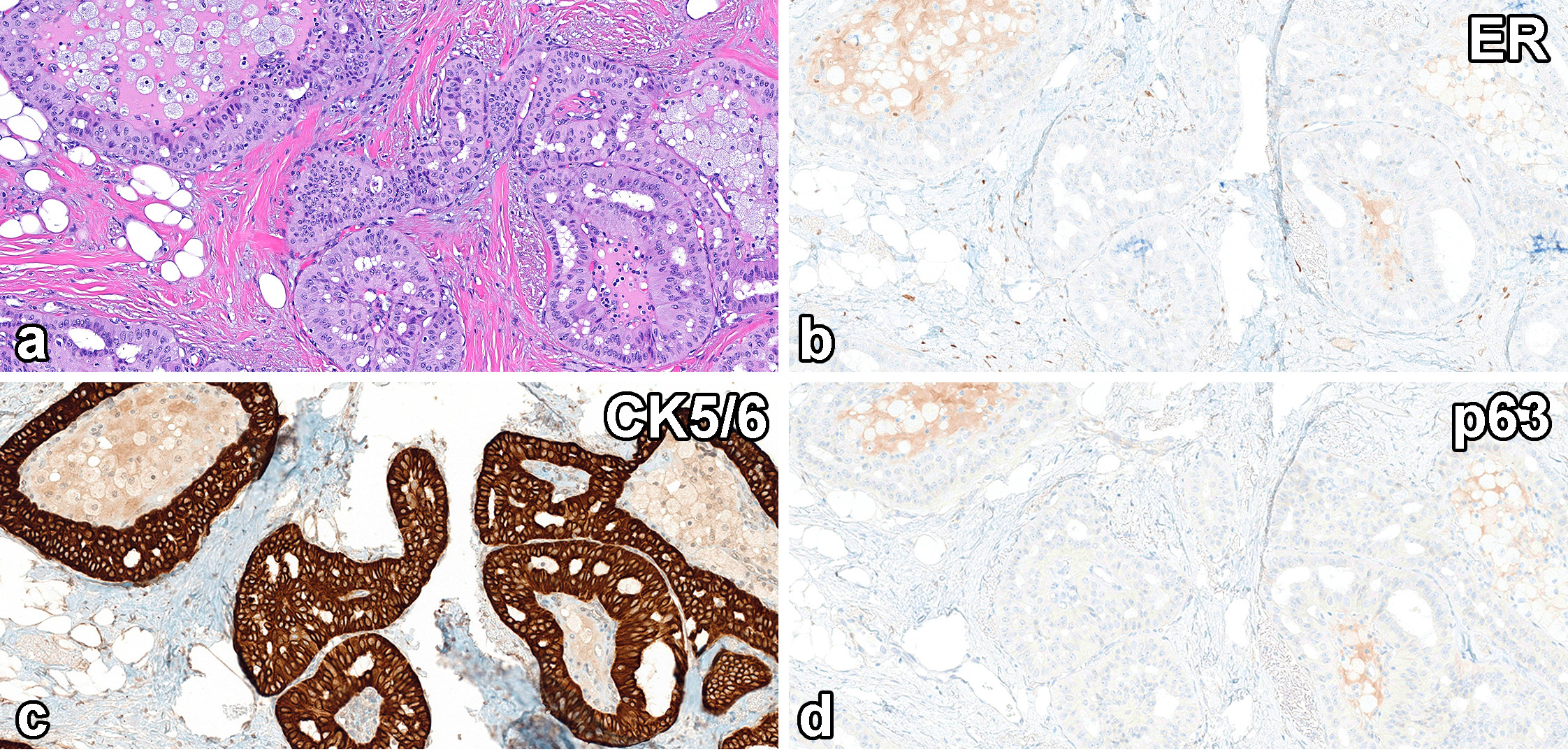 图13.伴极向反转的高细胞癌。形态学为多个界清结节,在致密纤维间质中穿插生长;肿瘤细胞的细胞核有特征性的极向反转表现;免疫组化ER阴性,高分子量CK(CK5/6)弥漫阳性,结节周边肌上皮标记p63无表达。
图13.伴极向反转的高细胞癌。形态学为多个界清结节,在致密纤维间质中穿插生长;肿瘤细胞的细胞核有特征性的极向反转表现;免疫组化ER阴性,高分子量CK(CK5/6)弥漫阳性,结节周边肌上皮标记p63无表达。
对于病变分期来说,整个病变都应视为浸润性癌成分。虽然该肿瘤为三阴表型,但其临床预后尚好,大部分患者长期无病生存。
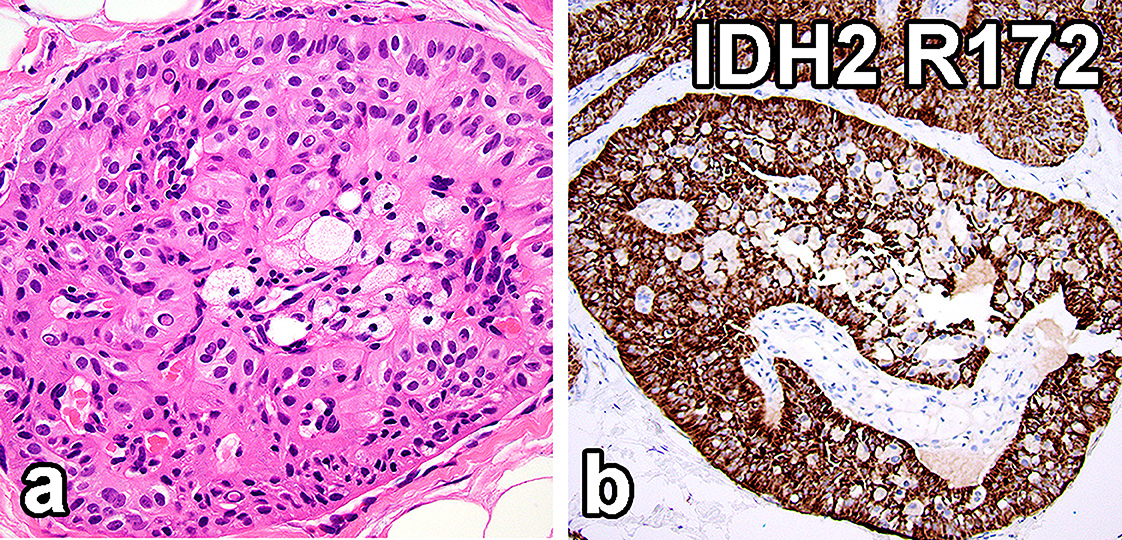 图14.伴极向反转的高细胞癌。形态学有特征性的极向反转表现,细胞核特征类似甲状腺乳头状癌,具体如核沟、假包涵体;免疫组化检出IDH2 R172热点区突变,相应抗体检测中表现为胞质弥漫颗粒状着色。
图14.伴极向反转的高细胞癌。形态学有特征性的极向反转表现,细胞核特征类似甲状腺乳头状癌,具体如核沟、假包涵体;免疫组化检出IDH2 R172热点区突变,相应抗体检测中表现为胞质弥漫颗粒状着色。
乳腺乳头状肿瘤粗针穿刺活检实用要点
目前的临床诊疗实践中,粗针穿刺活检已成为包括乳头状肿瘤在内的大部分乳腺病变诊断基础。乳头状癌、伴非典型的乳头状肿瘤需要手术切除,对于后者来说,更是需要进一步检查以排除癌性成分。良性或低风险病变(如导管内乳头状瘤、小叶瘤变)的处理、以及粗针穿刺活检中能否做出这类诊断,在不同机构之间还存在争议;本文对这部分内容不做讨论。
对于本文前述乳头状肿瘤来说,经典的肌上皮标记在病变内是缺失的,在病变周边一般是表达降低、或者完全缺失。如前所述,乳头状病变因为质脆、且为纤细乳头状结构,因此粗针穿刺活检标本中可高度碎片化。日常工作和会诊中,粗针穿刺活检标本常见游离碎片状表现,细胞核为低级别至中级别,结构为乳头状,伴少许间质分隔。这种情况下,肌上皮标记可能会导致误判。此时诊断为“至少非浸润性乳头状癌”可能是合适的,尤其是ER弥漫、强阳性的情况下。病理报告中需列出鉴别诊断考虑,具体如乳头状导管原位癌、实性乳头状癌、包裹性乳头状癌、浸润性乳头状癌等。如果碎片状的乳头状癌细胞核为高级别,ER阴性,或有明确的浸润性癌侵入周围脂肪组织,则强烈建议诊断为浸润性癌。此外,还需结合临床情况排除转移性病变。
如果肌上皮标记勾画出乳头状结构、且在病变周边有表达时,该病变可被认定为(至少其核心部分是)导管内乳头状瘤。非典型导管上皮病变可累及导管内乳头状瘤,具体如非典型导管上皮增生、导管原位癌。从病理医师的角度来说,区分非典型导管上皮增生和低级别导管原位癌具有重要临床意义,但这一判断存在固有的主观性,有时候甚至会有争议,合并导管内乳头状瘤的情况下这一问题更为突出。关于长期浸润性乳腺癌风险的早期研究中,分别确立了导管内乳头状瘤病变中用2毫米阈值、导管内乳头状瘤病变外用3毫米阈值来判断,但这些标准缺乏坚实的科学证据支持。
 图15.导管内乳头状瘤。粗针穿刺活检中,伴极向反转的高细胞癌可类似导管内乳头状瘤;导管内乳头状瘤中的大汗腺化生区域也可有ER的表达缺失,且普通型导管增生区域会有CK5/6的阳性。不过,p63可以显示出导管内乳头状瘤周边的肌上皮细胞。
图15.导管内乳头状瘤。粗针穿刺活检中,伴极向反转的高细胞癌可类似导管内乳头状瘤;导管内乳头状瘤中的大汗腺化生区域也可有ER的表达缺失,且普通型导管增生区域会有CK5/6的阳性。不过,p63可以显示出导管内乳头状瘤周边的肌上皮细胞。
 图16.导管内乳头状瘤,伴非典型导管增生。导管内乳头状瘤的部分为细胞核低级别异型的上皮增生,结构为筛状;几种肌上皮标记均显示乳头状结构和病变周边有完整肌上皮细胞。
图16.导管内乳头状瘤,伴非典型导管增生。导管内乳头状瘤的部分为细胞核低级别异型的上皮增生,结构为筛状;几种肌上皮标记均显示乳头状结构和病变周边有完整肌上皮细胞。
鉴于导管内乳头状瘤中可靠区分非典型导管上皮增生与导管原位癌存在固有的困难,因此难度较大的粗针穿刺活检病例中,可考虑使用诸如“接近低级别导管原位癌的重度非典型导管上皮增生、累及导管内乳头状瘤”或“至少为非典型导管上皮增生、累及导管内乳头状瘤”等描述性诊断。待手术切除标本再做出明确诊断。如果非典型导管上皮增生的细胞核为中级别或高级别,则不管病变范围如何都诊断导管原位癌累及导管内乳头状瘤。
小结
○ 乳腺乳头状肿瘤的特征存在重叠,因此准确分类困难;
○ 这类病变中的免疫组化结果也常并不明确、甚至导致误判;
○ 浸润的评估中,一定要注意可能存在的陷阱;
○ 粗针穿刺活检的情况下,这些问题所带来的难度会更加显著;
○ 深入理解此类肿瘤,有助于实现精准诊断与恰当治疗。
全文完
往期回顾:
读文献,学病理-乳腺乳头状肿瘤难点总结(一)
读文献,学病理-乳腺乳头状肿瘤难点总结(二)

















共0条评论