[导读] 编译整理:强子
鳞状细胞癌组织学亚型中的HPV
鼻腔鼻窦的鳞状细胞癌存在广泛形态学变异,具体如腺鳞癌、基底细胞样鳞癌、乳头状鳞癌、梭形细胞型鳞癌。加之鼻腔鼻窦处很多非鳞状细胞癌的癌种可有鳞状分化,因此实际工作中一定要确定相关肿瘤到底是单纯性鳞癌、还是鳞状细胞癌的亚型,具体需综合形态学、免疫组化(需要的话)及相关分子检测,并注意结合影像学和临床表现。
具有转录活性的HPV 也曾报道于许多发生在鼻腔鼻窦的鳞状细胞癌亚型中。实际上,文献中报道的鼻腔鼻窦乳头状鳞状细胞癌病例中,超过半数为HPV DNA/RNA和p16免疫组化阳性。此外,鼻腔鼻窦腺鳞癌病例中约65%与高危型HPV相关,而基底样鳞状细胞癌中这一比例接近半数。单纯性疣状癌在鼻腔鼻窦极为罕见,但若发生在头颈部其他部位,通常与高危型HPV无关。口咽部罕见的梭形细胞型鳞癌可能和HPV相关,但绝大多数仍为HPV阴性。
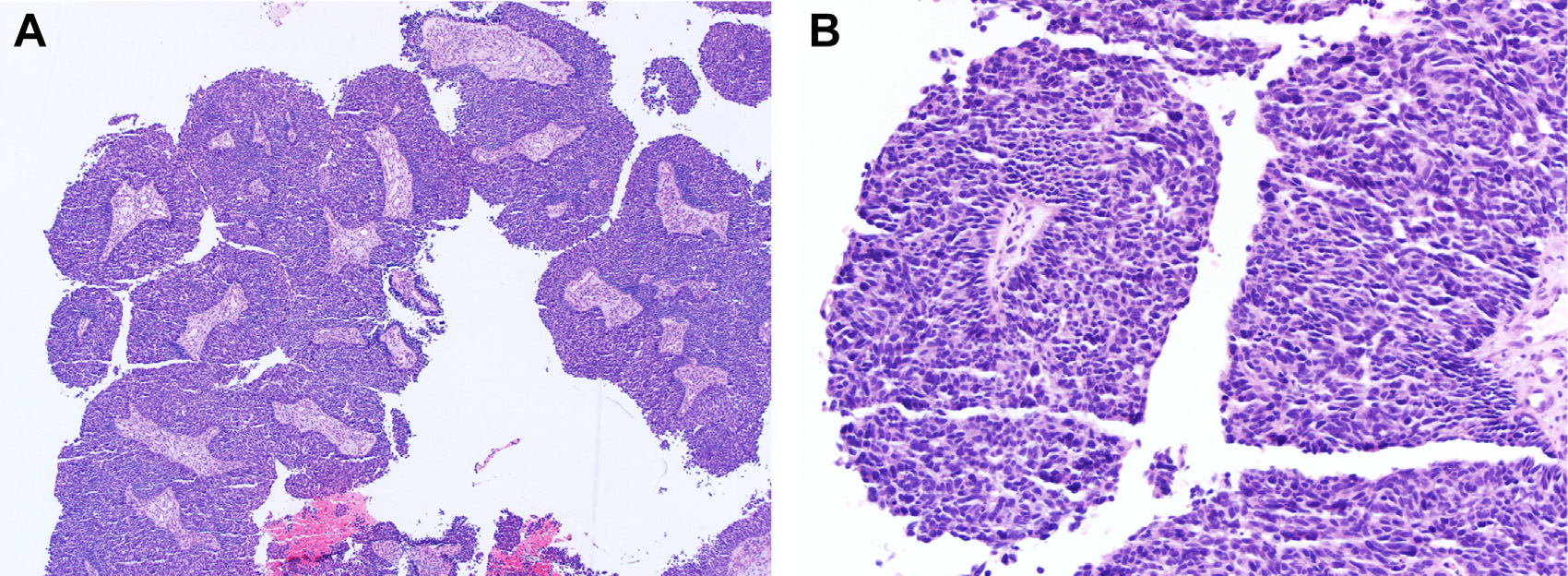 图3.高危型HPV相关的鳞状细胞癌亚型:本例为乳头状鳞状细胞癌,乳头结构全层衬覆鳞状癌细胞;高倍镜下,细胞核深染,胞质稀少,呈非角化性表现。
图3.高危型HPV相关的鳞状细胞癌亚型:本例为乳头状鳞状细胞癌,乳头结构全层衬覆鳞状癌细胞;高倍镜下,细胞核深染,胞质稀少,呈非角化性表现。
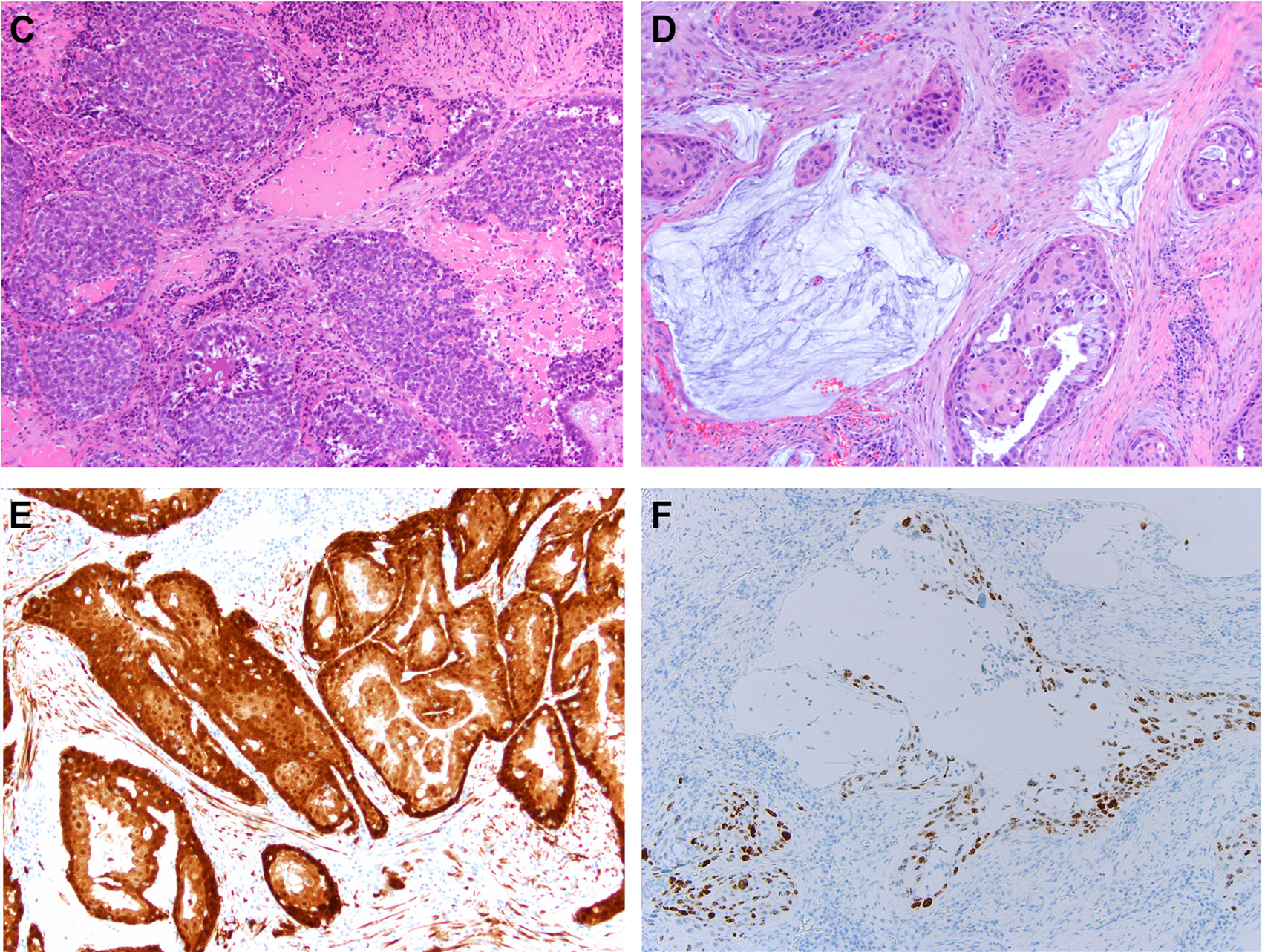 图4.高危型HPV相关的鳞状细胞癌亚型:(左上)基底细胞型鳞状细胞癌,形态学为蓝染细胞呈圆形巢状,细胞核圆形,有凋亡、坏死,细胞巢之间有均质、无细胞的玻璃样变物质。(右上)腺鳞癌,图示角化型鳞状细胞癌、伴腺体、黏液细胞,甚至有无细胞的黏液湖。(下)腺鳞癌免疫组化p16阳性,高危型HPV RNA原位杂交阳性。
图4.高危型HPV相关的鳞状细胞癌亚型:(左上)基底细胞型鳞状细胞癌,形态学为蓝染细胞呈圆形巢状,细胞核圆形,有凋亡、坏死,细胞巢之间有均质、无细胞的玻璃样变物质。(右上)腺鳞癌,图示角化型鳞状细胞癌、伴腺体、黏液细胞,甚至有无细胞的黏液湖。(下)腺鳞癌免疫组化p16阳性,高危型HPV RNA原位杂交阳性。
发生于鼻腔鼻窦乳头状瘤的鳞状细胞癌
鼻腔鼻窦处鳞状细胞癌大部分似乎是原发(de novo)形成的,但目前也已明确鼻腔鼻窦乳头状瘤、尤其内翻性乳头状瘤是进展为鳞状细胞癌的重要危险因素。文献中数据表明,内翻性乳头状瘤恶变为鳞状细胞癌的比例为2%至27%不等。2002年有研究对1390例内翻性乳头状瘤病例进行汇总分析,发现11%的病例并发癌变;而最近的一项研究表明这一比例约为8%。
乳头状瘤中的癌变大部分为同时性,即癌作为首发表现;约30%的病例为异时性,即癌发生于乳头状瘤检出及治疗后。这种情况下的癌绝大部分为鳞状细胞癌,但也有腺鳞癌、疣状癌、梭形细胞型癌、鼻腔鼻窦未分化癌、腺癌的报道。癌的比例变化极大,从极为局灶、到广泛分布均可,这一点需要在病理报告中体现出来。嗜酸细胞型乳头状瘤要比内翻型乳头状瘤少见的多,但也有发生癌的风险,具体几率为4%至17%不等;且这种情况大部分为鳞状细胞癌。
虽然鼻腔鼻窦处内翻型乳头状瘤和嗜酸细胞型乳头状瘤与癌的相关性看似较为明确,但实际并没有那么简单。哪些病例会发生癌?又为什么会发生癌?关于HPV在肿瘤发生中的作用,目前还是存在困惑的。绝大部分研究是通过DNA-PCR检测内翻性乳头状瘤中的HPV,Lawson等人近期对文献的分析表明:约20%~25%的内翻性乳头状瘤存在HPV DNA(包括低危型和高危型)。HPV更多见于复发性乳头状瘤、以及伴有异型增生或显著癌成分的乳头状瘤。
综合相关结果,内翻性乳头状瘤中仅少数存在高危型HPV。根据长期、大量研究数据的分析表明,高危型HPV与内翻性乳头状瘤的相关性具有重要生物学意义:后续异型增生和癌变的发展与存在高危型HPV密切相关。嗜酸细胞性乳头状瘤中,HPV感染极为罕见,多数研究甚至完全未检测到,即便存在也缺乏明确的转录活性。至于外生性乳头状瘤,虽然常携带低危型HPV,但几乎从不含有高危型HPV。
早期研究均未对内翻性乳头状瘤中具有“转录活性”的HPV进行检测。少数研究采用p16免疫组化作为高危型HPV转录活性的替代标志物来进行评估,结果表明:无论HPV DNA状态如何,大多数内翻性乳头状瘤仅呈低水平p16表达;且按照美国病理学家协会(CAP)指南标准(要求至少70%的细胞核与胞质呈现中等以上强度染色),无一病例达到弥漫性强阳性的判定标准。近期多项研究通过RT-PCR或高危型HPV RNA原位杂交技术检测了具有转录活性的高危型HPV mRNA,结果均表明所有受检患者都是阴性。
这些研究结果表明,尽管HPV与内翻性乳头状瘤存在病理生理学上的相关性、且与鳞状细胞癌的发生存在相关,但从这些病变进展形成的明确鳞状细胞癌时,似乎既不保留、也不依赖具有转录活性的HPV作为其生物学驱动因素。嗜酸细胞性乳头状瘤和外生性乳头状瘤以及由其发展而来的癌,绝大多数情况下高危型HPV检测均为阴性,仅极少数病例呈阳性。现有数据支持鼻腔鼻窦乳头状瘤的驱动机制具有互斥性,即大多数内翻性乳头状瘤是EGFR突变所致、大多数嗜酸细胞性乳头状瘤是KRAS突变所致的,大多数外生性乳头状瘤及新近提出的疣状乳头状瘤则为具有转录活性的低危型HPV所致。
——未完待续——
往期回顾:
小部位,大问题-鼻腔鼻窦处病理集中学--鼻腔鼻窦肿瘤中的HPV(一)
小部位,大问题-鼻腔鼻窦处病理集中学--鼻腔鼻窦肿瘤中的HPV(二)















共0条评论