[导读] 编译整理:强子
鼻腔鼻窦鳞状细胞癌与HPV关系概述
目前关于鼻腔鼻窦鳞状细胞癌的研究相当多。不过,除了吸烟和高危型HPV外,鼻腔鼻窦及颅底处鳞状细胞癌还有其他的发病因素,具体如低危型HPV、非角化型及乳头状鳞状细胞癌中的DEK-AFF2融合等,甚至文献中还有低级别表现的NUT转录相关乳头状鳞状细胞癌的报道。
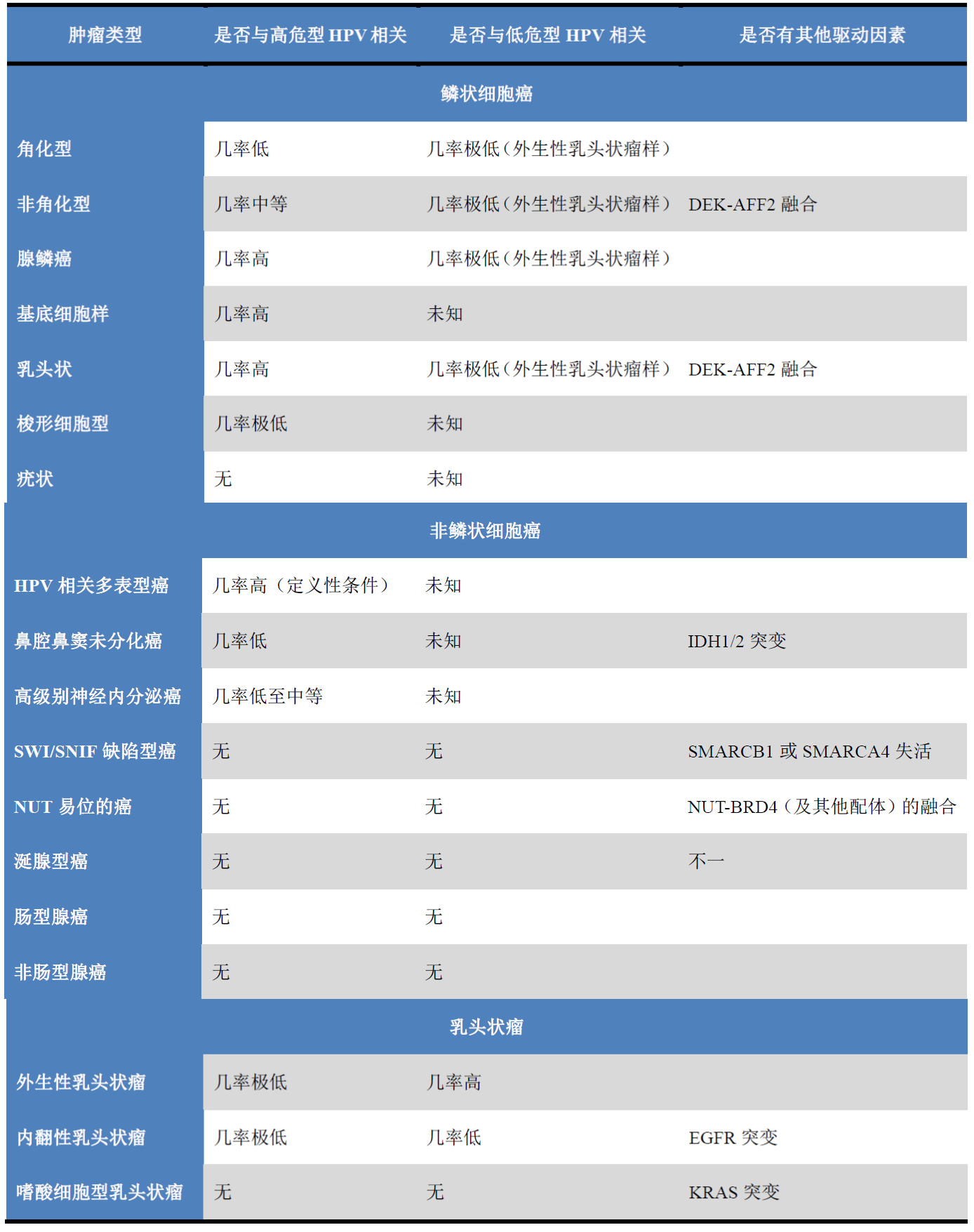
表1. 鼻腔鼻窦处上皮性肿瘤及其与HPV和/或其他驱动因素的关系
综合多项采用具有转录活性高危型HPV检测的高质量回顾性研究,并结合多篇荟萃分析和系统评价的数据,全球范围内鼻腔鼻窦鳞癌的HPV阳性率约为10%至15%,而美国地区则接近30%。这一比例总体是低于口咽部鳞癌中比例的,但高于口腔、喉部、下咽部鳞状细胞癌中的相应比例,因此鼻腔鼻窦处成为继口咽部之后、另一具有转录活性HPV相关肿瘤的热点。
鼻腔鼻窦处鳞状细胞癌的形态学表现与HPV状态存在相关性,但这种相关性不如口咽处鳞状细胞癌那么明确。鼻腔鼻窦处非角化型鳞癌在形态学方面非常类似口咽部的非角化型鳞癌,具体表现为:胞质稀少的“蓝染细胞”肿瘤,无成熟的鳞状分化或极为有限,沿着乳头的表面生长、和/或明显浸润性生长,后面这种情况下呈大而圆形的巢状及缎带状,边界清晰、光滑。常见中央坏死,伴显著核分裂及凋亡。角化型鳞癌则与其他部位的鳞癌形态相同,即单纯的“经典型”头颈部鳞癌。
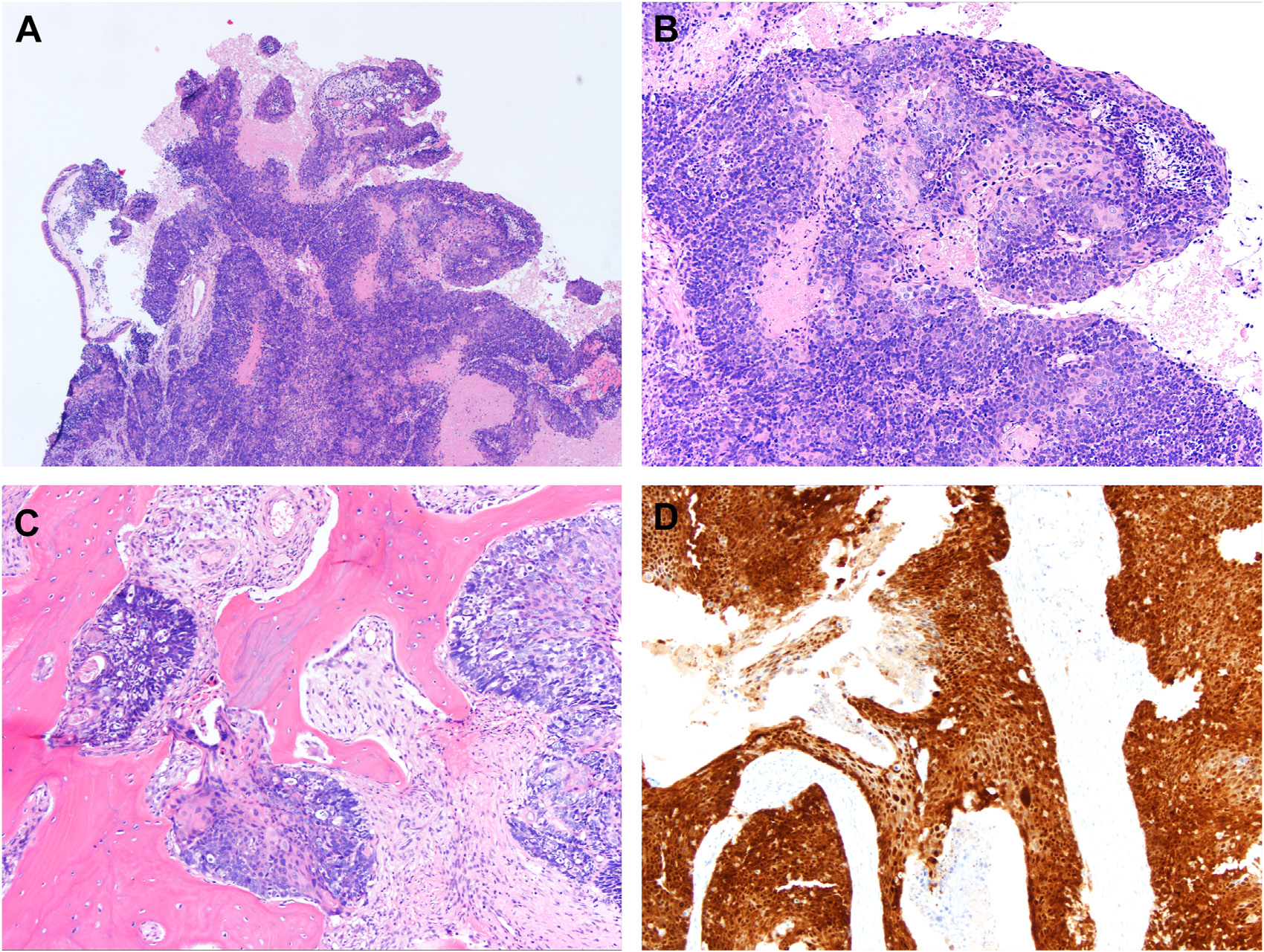 图1.鼻腔鼻窦处高危型HPV相关的非角化型鳞癌。(A)鼻腔鼻窦处典型的非角化型鳞癌,形态学为蓝染的细胞,累及表面及乳头状结构,细胞在黏膜下呈实性巢状,成熟鳞状分化表现不明显;(B)中倍镜下的成熟鳞状分化及有核分裂和凋亡的深染细胞核。(C)肿瘤广泛侵及骨组织;(D)免疫组化p16呈弥漫、强阳性的细胞核及胞质着色。
图1.鼻腔鼻窦处高危型HPV相关的非角化型鳞癌。(A)鼻腔鼻窦处典型的非角化型鳞癌,形态学为蓝染的细胞,累及表面及乳头状结构,细胞在黏膜下呈实性巢状,成熟鳞状分化表现不明显;(B)中倍镜下的成熟鳞状分化及有核分裂和凋亡的深染细胞核。(C)肿瘤广泛侵及骨组织;(D)免疫组化p16呈弥漫、强阳性的细胞核及胞质着色。
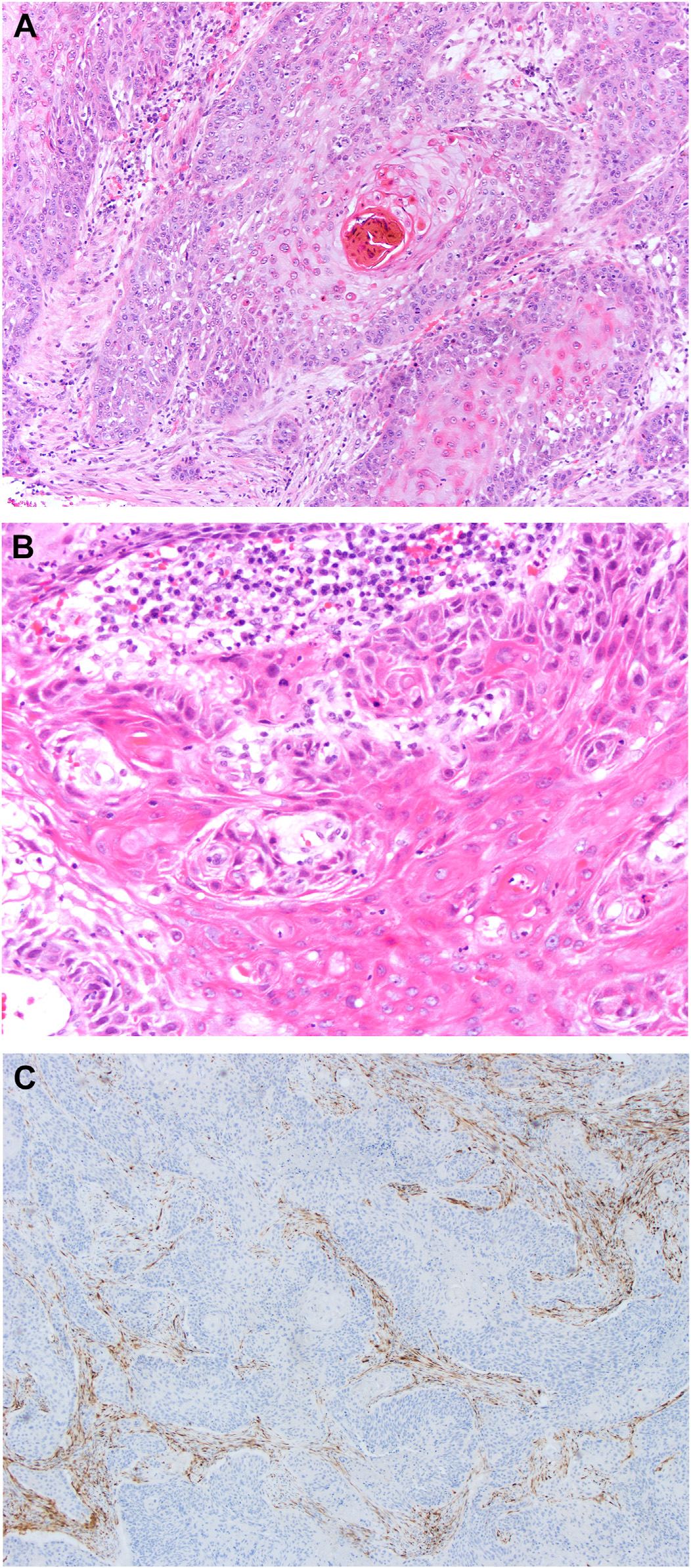 图2.鼻腔鼻窦处高危型HPV无关的角化型鳞癌。(A)典型形态表现为大而不规则的巢状,细胞胞质丰富,透明至致密嗜酸性不等,有显著角化珠形成;(B)高倍镜下的致密嗜酸性胞质,细胞核不规则,圆形至波浪状,呈铺路石样生长,有显著的细胞间桥;(C)免疫组化p16阴性,瘤细胞巢中几乎没有棕色着色。
图2.鼻腔鼻窦处高危型HPV无关的角化型鳞癌。(A)典型形态表现为大而不规则的巢状,细胞胞质丰富,透明至致密嗜酸性不等,有显著角化珠形成;(B)高倍镜下的致密嗜酸性胞质,细胞核不规则,圆形至波浪状,呈铺路石样生长,有显著的细胞间桥;(C)免疫组化p16阴性,瘤细胞巢中几乎没有棕色着色。
明确的鼻腔鼻窦非角化型鳞癌中,约40%的病例与HPV相关,而角化型鳞癌中这一比例更低,仅约4%。相关研究也表明,单独使用p16免疫组化检测并不能作为具有转录活性的高危型HPV替代性标志物。综合五项涵盖所有类型鳞状细胞癌的主要研究中关于p16免疫组化检测与高危型HPV RNA原位杂交的数据,结果表明仅凭p16阳性预测高危型HPV存在的准确率仅为74.5%(70/94)。
Tips:鼻腔鼻窦癌免疫组化p16应用中的陷阱
Ø 如果不严格掌握阳性标准(即至少70%的细胞细胞核和胞质表达、至少为中等程度着色),则可能导致很多假阳性结果,从而误判为高危型HPV阳性;
Ø 仅做p16免疫组化、即使采取上述70%着色的严格标准,作为高危型HPV mRNA检测的替代指标时,也可能会有假阴性结果,具体因为:(1)这一标记即使在鼻腔鼻窦的非角化性鳞状细胞癌,特异性也是很低的;(2)很多类型的鼻腔鼻窦癌可有p16的过表达、但并无高危型HPV的mRNA,具体如腺样囊性癌、神经内分泌癌、鼻腔鼻窦未分化癌。
——未完待续——
往期回顾:
小部位,大问题-鼻腔鼻窦处病理集中学--鼻腔鼻窦肿瘤中的HPV部分(一)
















共0条评论