[导读] 编译整理:魏建国,王强
涎腺癌
玻璃样变透明细胞癌
玻璃样变透明细胞癌为涎腺伴鳞状上皮分化的恶性上皮性肿瘤,好发于小涎腺,最常见于口腔和舌底。典型情况下,该肿瘤呈浸润性条索状生长,瘤细胞胞质嗜酸性至透明,细胞核圆形、扭曲,伴显著纤维母细胞性至玻璃样变间质。该肿瘤具有鳞状免疫表型,一般弥漫阳性表达p40和CK5/6;不过,也可有黏液产物。
 图12.玻璃样变透明细胞癌的典型表现,为透明细胞在玻璃样变间质中、呈条索样生长(A)。本例虽为透明细胞,但有较明显的基底样表现(B),本例RNA测序证实有EWSR1::ATF1融合。
图12.玻璃样变透明细胞癌的典型表现,为透明细胞在玻璃样变间质中、呈条索样生长(A)。本例虽为透明细胞,但有较明显的基底样表现(B),本例RNA测序证实有EWSR1::ATF1融合。
玻璃样变透明细胞癌大部分都会有EWSR1::ATF1融合,与透明细胞肉瘤的遗传学特征相同。这一发现就确定玻璃样变透明细胞癌为独特病种,而不是归为“伴透明细胞的癌”这一垃圾筐。由于断裂点一致,因此已有广泛应用的EWSR1 FISH检测可用于证实玻璃样变透明细胞癌的诊断。部分病例是EWSR1::CREM融合。根据本文原作者经验,具有EWSR1::CREM融合的玻璃样变透明细胞癌少见,发生部位不典型,有高级别特征,且常不表达鳞状标记。
 图13.(A)本例低倍镜下类似玻璃样变透明细胞癌,但位置在下颌下腺,免疫组化p40阴性,且非典型程度比典型病例更显著(B);RNA测序证实为EWSR1::CREM融合。
图13.(A)本例低倍镜下类似玻璃样变透明细胞癌,但位置在下颌下腺,免疫组化p40阴性,且非典型程度比典型病例更显著(B);RNA测序证实为EWSR1::CREM融合。
玻璃样变透明细胞癌最常需要鉴别的是黏液表皮样癌的透明细胞亚型、和/或硬化亚型。鉴于形态的确存在重叠,如透明细胞、黏液样小滴、鳞状特征,因此很多玻璃样变透明细胞癌可能会被诊断为黏液表皮样癌。还没有免疫组化指标可以区分开这两个病种,因此混有这两个肿瘤特征的病例需做EWSR1和/或MAML2检测才可以做出区分。肿瘤性肌上皮也常有胞质透明表现,因此如肌上皮癌、上皮-肌上皮癌也可类似玻璃样变透明细胞癌;但此时一般可以通过免疫组化做出鉴别,因为玻璃样变透明细胞癌阳性表达鳞状标记,但不表达肌上皮标记(如S100、SMA、SOX10、GFAP)。
另一种偶见困难的情况是鉴别玻璃样变透明细胞癌与表面来源的鳞状细胞癌。玻璃样变透明细胞癌一般发生于口腔和喉部,这些地方鳞状细胞癌更为常见,且这两种肿瘤都表达鳞状标记,因此免疫组化没什么帮助。经典的鳞状细胞癌中常见TP53突变,因此p53免疫组化呈弥漫着色则支持这一诊断;当然,如果需要鉴别形态温和的鳞状细胞癌,则查见EWSR1融合可以得出玻璃样变透明细胞癌的诊断。
导管内癌
过去几十年里,对导管内癌的理解可能要比其他任何类型的涎腺肿瘤都变化更多。导管内癌多见于腮腺,曾用过多个名字,如低级别涎腺导管癌、低级别筛状囊腺癌。曾经长期认为导管内癌是一种非浸润性肿瘤,类似乳腺的导管原位癌。导管内癌呈良性生物学行为、且组织学类似乳腺导管原位癌,也都支持这一观点,后者如导管上皮增生、充满圆形的导管腔隙,周围有连续的平坦肌上皮细胞。
目前的观点则较为复杂。已明确有相当一部分导管内癌具有基因融合。最常见的情况下,融合阳性导管内癌为闰管型,即肿瘤细胞呈立方状至卵圆形,类似正常的闰管细胞;这类细胞也见于多形性腺癌、微分泌性腺癌。闰管型导管内癌也可能有显著的嗜酸性改变。另一方面,部分导管内癌为大汗腺型,胞质丰富、红染,且常有胞质顶端凸起、圆形的大细胞核、并有显著核仁。部分导管内癌为混合型,即上述闰管样细胞和大汗腺型细胞混杂。融合阳性导管内癌中的融合有多种,最常见为NCOA4::RET,且可以见于任何类型导管内癌。TRIM33::RET融合最常见于嗜酸细胞型导管内癌,TRIM27::RET融合则多见于混合型导管内癌。
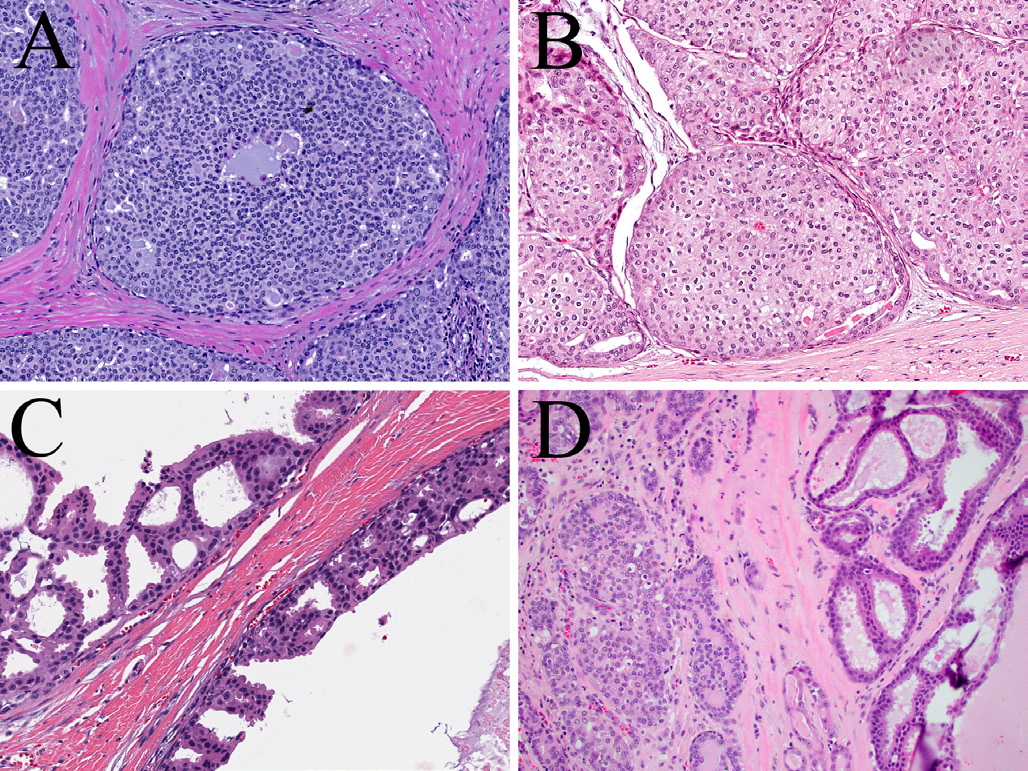 图14.导管内癌的形态学表现,可以是闰管样(A)、嗜酸细胞性(B)、大汗腺型(C)、以及闰管样(图D左侧)和大汗腺型(图D右侧)混合。
图14.导管内癌的形态学表现,可以是闰管样(A)、嗜酸细胞性(B)、大汗腺型(C)、以及闰管样(图D左侧)和大汗腺型(图D右侧)混合。
越来越明确的是,融合阳性的导管内癌并非原位癌、而是双相型肿瘤。本文作者所在研究小组发现,导管原位癌周围有平坦的肌上皮层围绕,这些细胞曾经被视为是原有的肌上皮、但却具有融合阳性导管内癌中相同的融合。此外,有些“纯粹”的导管内癌病例(如有连续肌上皮层者)罕见情况下可表现出完全符合浸润性腺癌的情况。发生于导管内癌的浸润性癌形态多种多样,很多与涎腺导管癌无法区分,也有些难以归类而被归为腺癌-非特指类型。最重要的是,虽然纯粹的导管内癌似乎为低度恶性潜能,但发生于导管内癌的明确浸润性癌则完全为恶性生物学行为,且可能非常具有侵袭性。
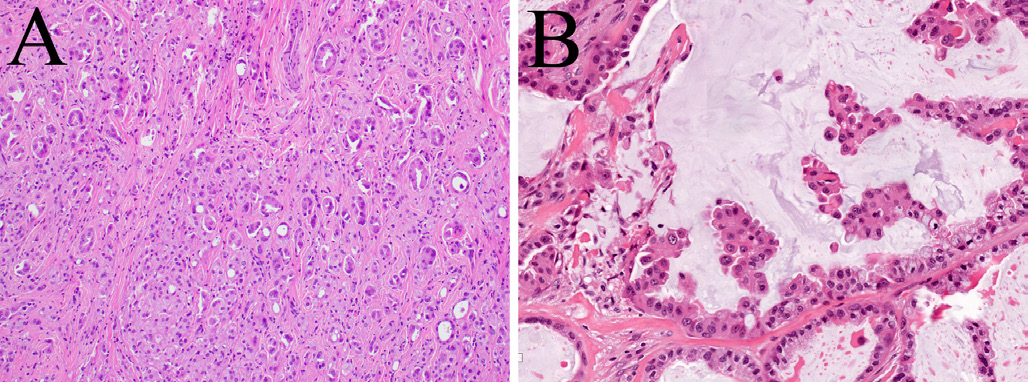 图15.图中所示为涎腺导管癌(A)和囊腺癌(B),且都具有NCOA4::RET重排,提示它们都来源于原有的导管内癌。
图15.图中所示为涎腺导管癌(A)和囊腺癌(B),且都具有NCOA4::RET重排,提示它们都来源于原有的导管内癌。
很明显,对导管内癌的理解还会有所转变。目前还不清楚融合阴性导管内癌是否也是双相型肿瘤,也不清楚这种情况是否和最初认为的一样属于真正的原位癌。目前来说,导管内癌并非一定要做融合检测,这一点和其他所有低度恶性潜能的低级别癌是一样的。另一方面,发生于导管内癌的癌(如显著浸润、无肌上皮层)可能具有显著侵袭性,且可能会从RET靶向治疗或ALK靶向治疗获益。因此,涎腺导管癌、以及所有的非特指类型侵袭性腺癌都可以进行融合分析。如果要做这一检测,则必须注意FISH检测不适用于RET重排:导管内癌中最常见的融合是NCOA4::RET,属于紧邻的反转,在FISH中很难观察。
——全文完——
往期回顾:
攻城略地的分子病理-涎腺肿瘤中的基因融合(一)
攻城略地的分子病理-涎腺肿瘤中的基因融合(二)
攻城略地的分子病理-涎腺肿瘤中的基因融合(三)

















共0条评论