[导读] 编译整理:张仁亚,王强
主要为滤泡状生长的肿瘤
伴透明细胞改变的滤泡性肿瘤
甲状腺结节中出现局灶透明细胞改变并不罕见,但根据定义,甲状腺透明细胞肿瘤是指透明细胞比例超过50%,这种情况就不常见了。典型的胞质透明改变,是糖原、脂质、黏液、甲状腺球蛋白蓄积所致,但也可发生于线粒体扩张(嗜酸性透明细胞肿瘤)或高尔基体复合物膨胀的情况下。TSHR功能获得性突变也可与甲状腺肿瘤中透明细胞表现的发生有关。
2017年版的世界卫生组织甲状腺肿瘤分类方案中,包括了透明细胞亚型的滤泡性腺瘤/癌、嗜酸细胞肿瘤、乳头状癌、髓样癌。甲状腺肿瘤中还有嗜酸细胞改变和透明细胞改变的双相型病例报道,其特点为胞质的下半部分呈嗜酸性改变、其余部分呈透明细胞改变(线粒体肿胀所致)。
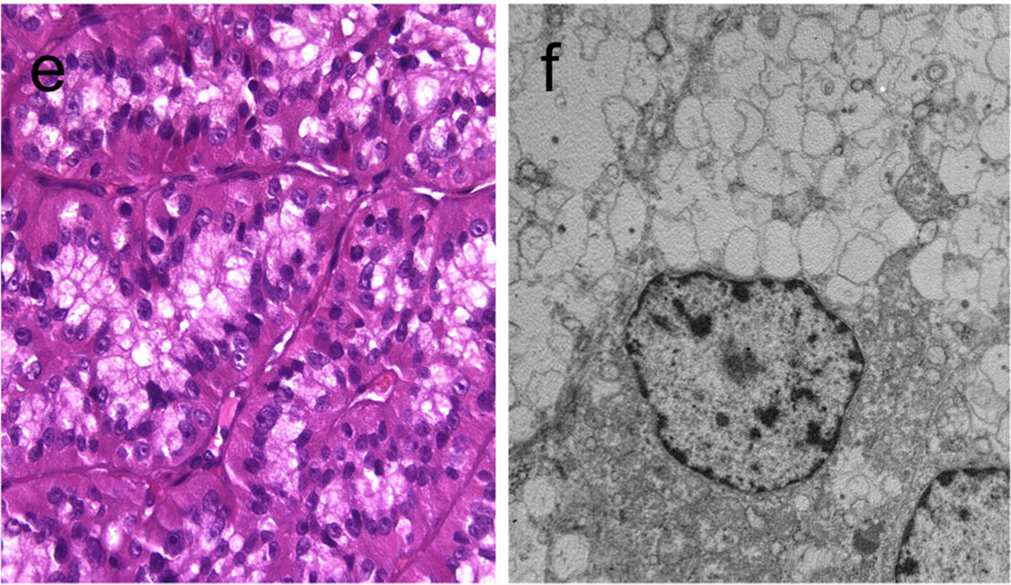 图7.双相型的嗜酸细胞-透明细胞癌,胞质的下半部分呈嗜酸性改变,上半部分呈透明改变,这是因为线粒体肿胀所致。
图7.双相型的嗜酸细胞-透明细胞癌,胞质的下半部分呈嗜酸性改变,上半部分呈透明改变,这是因为线粒体肿胀所致。
一定要注意的是,经典甲状腺肿瘤中存在透明细胞甲状腺结节(肿瘤内肿瘤)的情况下可能会类似转移性肾细胞癌。免疫组化标记滤泡细胞指标(Tg、TTF1、PAX8)、C细胞指标(降钙素、降钙素基因相关肽、单克隆CEA)、甲状旁腺指标(甲状旁腺激素、GATA3等)有助于准确诊断。尽管肺部肿瘤会表达TTF1、肾脏肿瘤会表达PAX8,但这两项标记均阳性则强烈提示甲状腺滤泡上皮来源。
一般来说,透明细胞亚型的甲状腺癌并不意味着生物学行为上的侵袭性。不过,文献中有侵袭性透明细胞亚型甲状腺滤泡癌、并推测是TSHR功能获得性突变加TP53功能缺失性突变所致的相关病例报道。
功能性滤泡性肿瘤
功能性滤泡性肿瘤在甲状腺扫描中表现为热结节。这类结节大部分为滤泡状生长且滤泡内有程度不等假乳头状凸起、乳头状内陷、周围有气泡状淡染胶质的滤泡性腺瘤。细胞为高细胞形态,具有大量嗜酸性至空泡状的胞质。细胞核形态均一,位于基底。伴乳头状增生的无功能性甲状腺滤泡性腺瘤的囊内乳头状生长更为显著,且并无空泡状胞质和周围胶质的吸收空泡。功能性滤泡性腺瘤最重要的鉴别诊断是包裹性高细胞亚型PTC,后者为拉长、致密排列的滤泡,乳头衬覆高细胞,胞质致密、嗜酸性;存在显著的PTC核特征、细胞核无极向性,有助于鉴别。
 图8.(左)甲状腺高功能性滤泡性腺瘤,一般为伴乳头状内陷的滤泡结构,胶质空泡状、淡染,周边有吸收空泡;(中)非高功能性滤泡性腺瘤伴乳头状增生的时候,一般乳头状结构更为显著,且并无空泡状胞质和胶质的吸收空泡。(右)罕见情况下,高功能性滤泡性腺瘤可有包膜和/或血管侵犯(插图所示),细胞核透明表现极为显著,这也可能与高功能相关。
图8.(左)甲状腺高功能性滤泡性腺瘤,一般为伴乳头状内陷的滤泡结构,胶质空泡状、淡染,周边有吸收空泡;(中)非高功能性滤泡性腺瘤伴乳头状增生的时候,一般乳头状结构更为显著,且并无空泡状胞质和胶质的吸收空泡。(右)罕见情况下,高功能性滤泡性腺瘤可有包膜和/或血管侵犯(插图所示),细胞核透明表现极为显著,这也可能与高功能相关。
分子层面上,功能性滤泡性腺瘤与TSHR、GNAS、和/或EZH1基因的活性突变有关。大部分病例中可检出EZH1基因突变、并伴有TSHR、或GNAS突变,说明这一肿瘤的发生机制可能是二次打击所致。一般认为功能性甲状腺结节的恶性几率很低,但也的确存在恶性的情况;还有转移性病变保持产生甲状腺激素功能的病例报道。最近有报道称,TSHR突变的功能性甲状腺结节中如果TSHR的突变是高等位基因频率(high allelic frequency)的情况下,则恶性风险升高。
伴少见生长方式和/或免疫组化特征的滤泡性肿瘤
甲状腺滤泡性肿瘤有某些少见生长方式,比如文献中报道过伴肾小球样生长方式的罕见甲状腺滤泡癌。这一肿瘤为广泛浸润性,瘤结节侵及相邻甲状腺组织,可见数处血管侵犯。其独特生长方式还包括内有圆形至卵圆形凸起的甲状腺滤泡,有时还有纤维血管轴心而类似肾小球。该肿瘤曾被称为肾小球亚型的PTC。免疫组化方面,瘤细胞阳性表达TTF1、Tg、TPO、CK18、HBME-1和vimentin;个别细胞也会表达WT1和广谱CK(AE1/AE3);不表达CK7和CK19。分子方面可检出PAX8-PPARγ重排及NRAS突变。
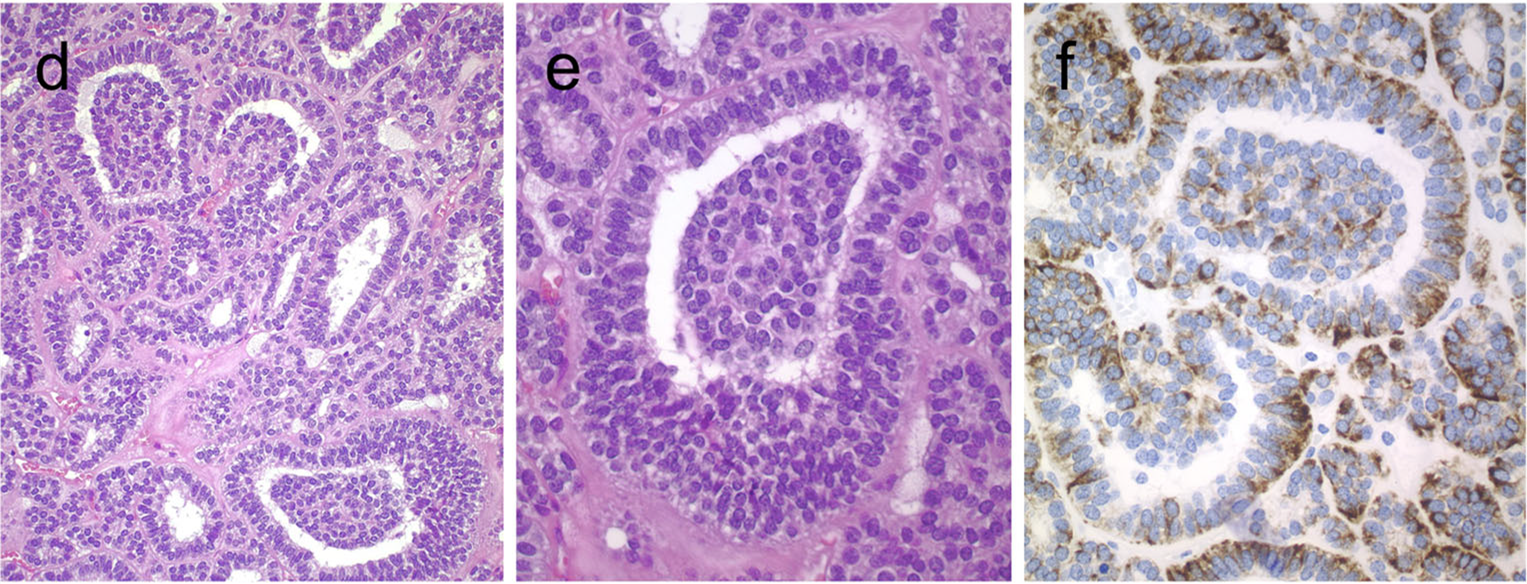 图9.本例甲状腺滤泡癌中可见肾小球样结构,即滤泡内有圆形至卵圆形凸起,有时伴纤维血管轴心,因此类似肾小球;空的滤泡衬覆细胞为柱状,细胞核显著假复层,免疫组化CK18阳性。
图9.本例甲状腺滤泡癌中可见肾小球样结构,即滤泡内有圆形至卵圆形凸起,有时伴纤维血管轴心,因此类似肾小球;空的滤泡衬覆细胞为柱状,细胞核显著假复层,免疫组化CK18阳性。
肾小球亚型的甲状腺滤泡癌可能会误判为筛状-桑葚状甲状腺癌,但前者并无CDX2和CD10阳性的桑葚体,也并无细胞核阳性表达β-catenin的特点。与低分化甲状腺癌的鉴别点,在于肾小球亚型的甲状腺滤泡癌增殖指数低、无坏死。与转移性肾母细胞瘤(Wilms瘤)的鉴别方面,在于肾小球亚型的甲状腺滤泡癌阳性表达Tg和TTF1,WT1仅胞质着色、且极为有限。最近文献中还报道了肾小球亚型甲状腺滤泡性腺瘤的病例。
与PTC一样,甲状腺滤泡性肿瘤中也有免疫组化表达异常的情况,但其具体几率未知。透明细胞型滤泡性肿瘤中的Tg表达也可能有所变化。前述肾小球亚型甲状腺滤泡癌中,就可能会有WT1的异常表达。
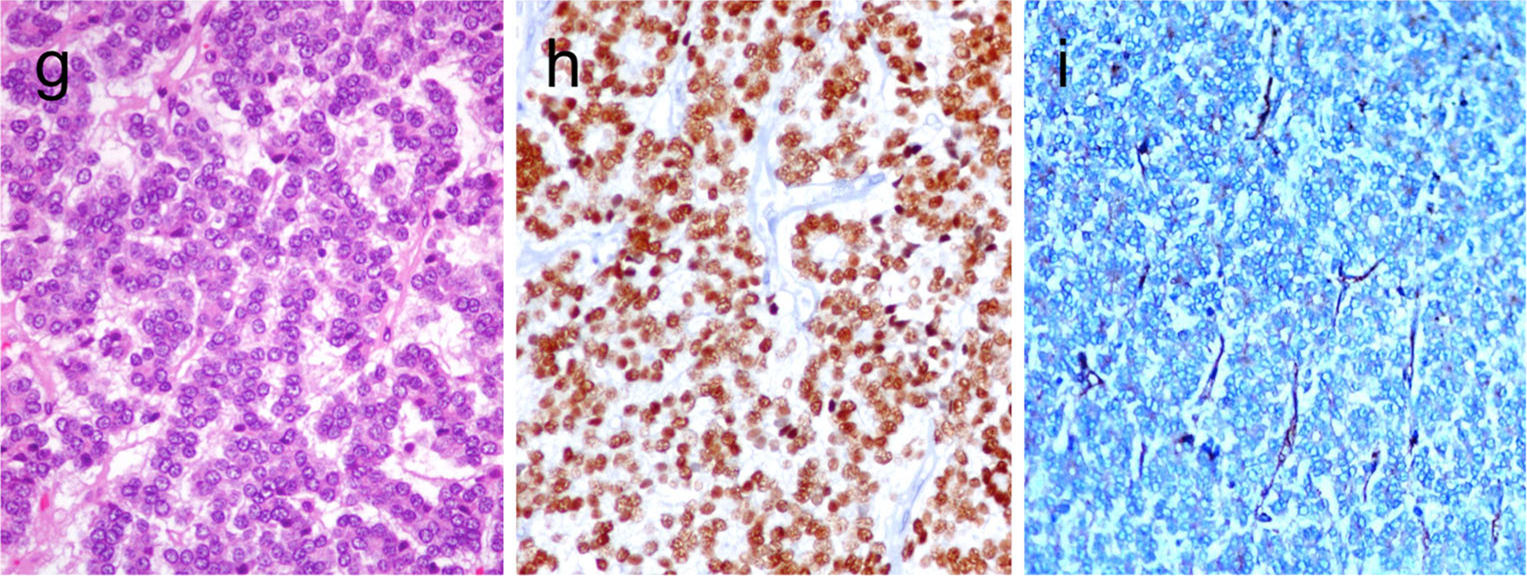 图10.甲状腺滤泡癌,表达TTF1(中),但Tg的表达极为局灶(右)。
图10.甲状腺滤泡癌,表达TTF1(中),但Tg的表达极为局灶(右)。
滤泡状或假滤泡状的甲状腺髓样癌
甲状腺髓样癌伴真正滤泡状生长的情况极为罕见。与假乳头状生长相似,假滤泡状生长的髓样癌更为常见,这是由于髓样癌缺乏黏附性所致。日常工作中,滤泡状生长的甲状腺髓样癌因为非常类似滤泡性病变而可能会被漏诊。该肿瘤也会类似髓样癌和滤泡细胞来源的甲状腺癌混合肿瘤。降钙素、降钙素基因相关肽、单克隆CEA阳性有助于明确诊断。
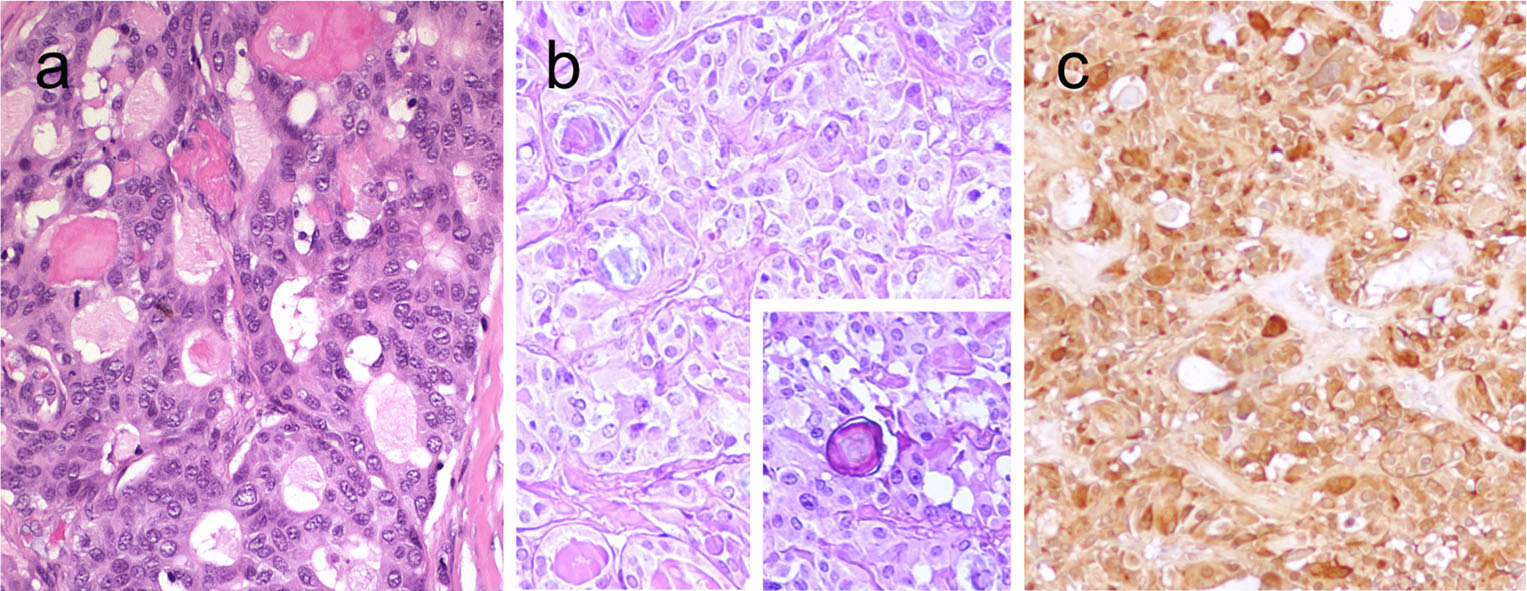 图11.(左)滤泡状结构的甲状腺髓样癌;(中)另一例滤泡状结构的甲状腺髓样癌,还有个别钙化,类似甲状腺乳头状癌中的砂粒体,但本例降钙素阳性(右)。
图11.(左)滤泡状结构的甲状腺髓样癌;(中)另一例滤泡状结构的甲状腺髓样癌,还有个别钙化,类似甲状腺乳头状癌中的砂粒体,但本例降钙素阳性(右)。
滤泡状生长的甲状腺内甲状旁腺肿瘤
甲状旁腺腺瘤和甲状旁腺癌可以表现为甲状腺内结节。甲状腺内甲状旁腺腺瘤在细针穿刺标本中尤其容易被误判为滤泡性病变。一定不要因为甲状腺内甲状旁腺腺瘤而将病变判定为甲状旁腺癌;甲状腺内甲状旁腺癌的诊断需要明确的浸润性生长。
免疫组化CgA、GATA3、PTH阳性,可以证实相关病变为甲状旁腺来源。还要注意的是,甲状旁腺增生可异常表达降钙素和降钙素基因相关肽,因此容易误判为髓样癌,但GATA3阳性且单克隆CEA、TTF1阴性可证实为甲状旁腺来源。
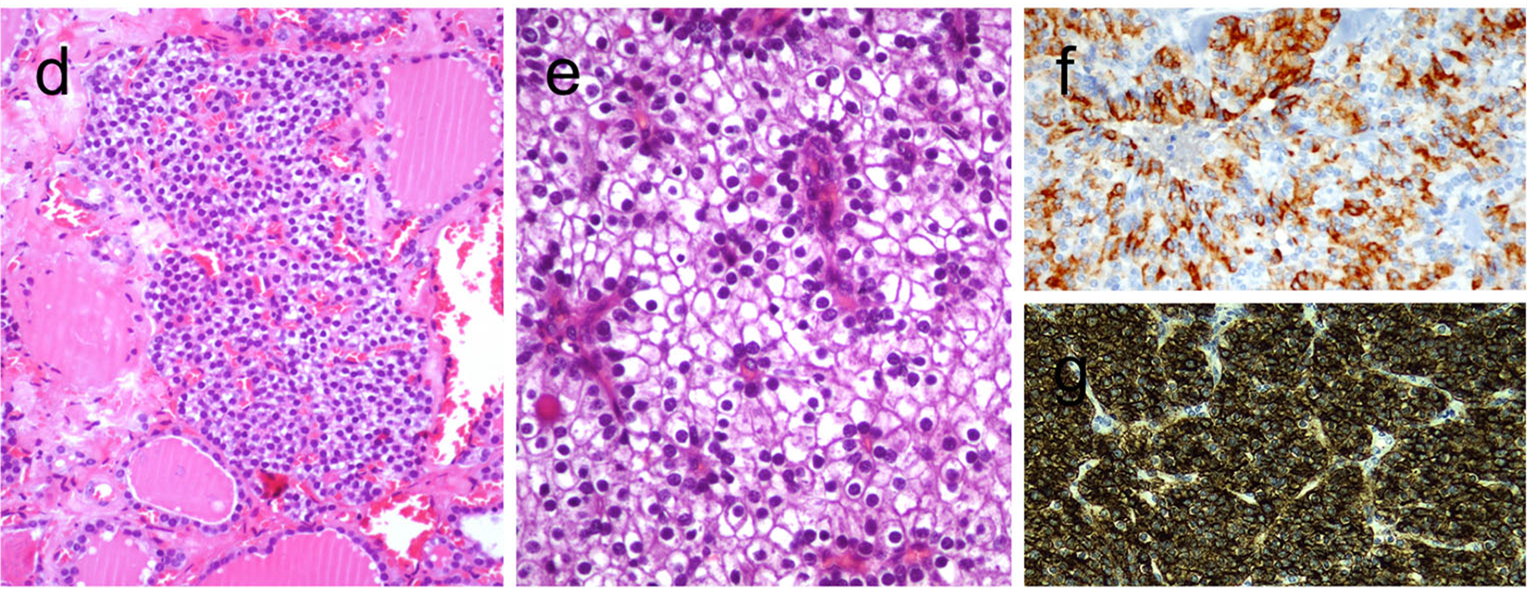 图12.甲状腺内甲状旁腺组织;甲状腺内甲状旁腺腺瘤,会类似异位的甲状旁腺腺瘤;免疫组化CgA和PTH阳性。
图12.甲状腺内甲状旁腺组织;甲状腺内甲状旁腺腺瘤,会类似异位的甲状旁腺腺瘤;免疫组化CgA和PTH阳性。
未完待续
往期回顾:
旧文新读-从模式出发学习甲状腺肿瘤诊断(一)
旧文新读-从模式出发学习甲状腺肿瘤诊断(二)



















共0条评论