[导读] 编译整理:张仁亚,王强
支气管乳头状瘤
乳头状瘤在肺部极为罕见,仅见于支气管内、细支气管内的情况更为少见。组织学上为宽大的纤维血管轴心、被覆形态良性、温和的上皮。乳头状瘤又可根据所见上皮类型进一步分类,即鳞状、腺样、混合型(既有鳞状上皮、又有腺上皮,且每种成分占比至少1/3)。
乳头状瘤一般见于成人,鳞状上皮乳头状瘤和混合型乳头状瘤都是男性多见。由于发生在大气道,因此临床症状可能有咯血、咳嗽、阻塞性肺炎。鳞状上皮乳头状瘤中,衬覆在宽大纤维血管轴心的是形态温和的鳞状上皮,且有成熟现象,上皮内有中性粒细胞,且可能会有核分裂、轻度细胞核非典型、表面角化。混合型乳头状瘤及腺上皮乳头状瘤中的腺上皮成分一般为非纤毛柱状上皮、和/或立方状细胞,其中穿插有黏液细胞,一般并无核分裂或显著的细胞核非典型。
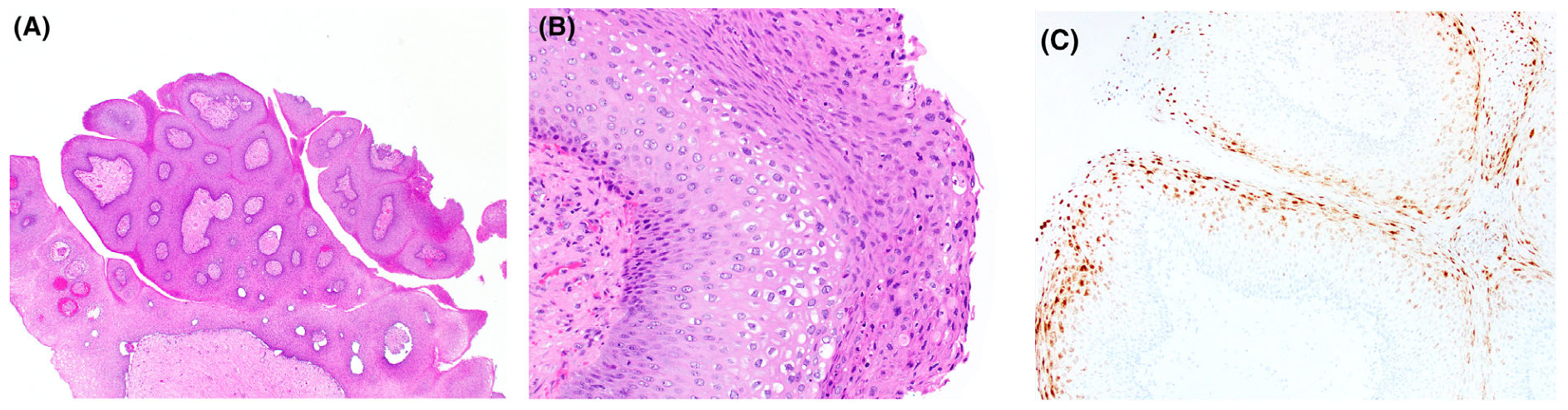 图6.(A)发生于支气管的鳞状上皮乳头状瘤,局灶可见角质囊肿,基底细胞可见核分裂(B);且低危型HPV原位杂交结果阳性(C)。
图6.(A)发生于支气管的鳞状上皮乳头状瘤,局灶可见角质囊肿,基底细胞可见核分裂(B);且低危型HPV原位杂交结果阳性(C)。
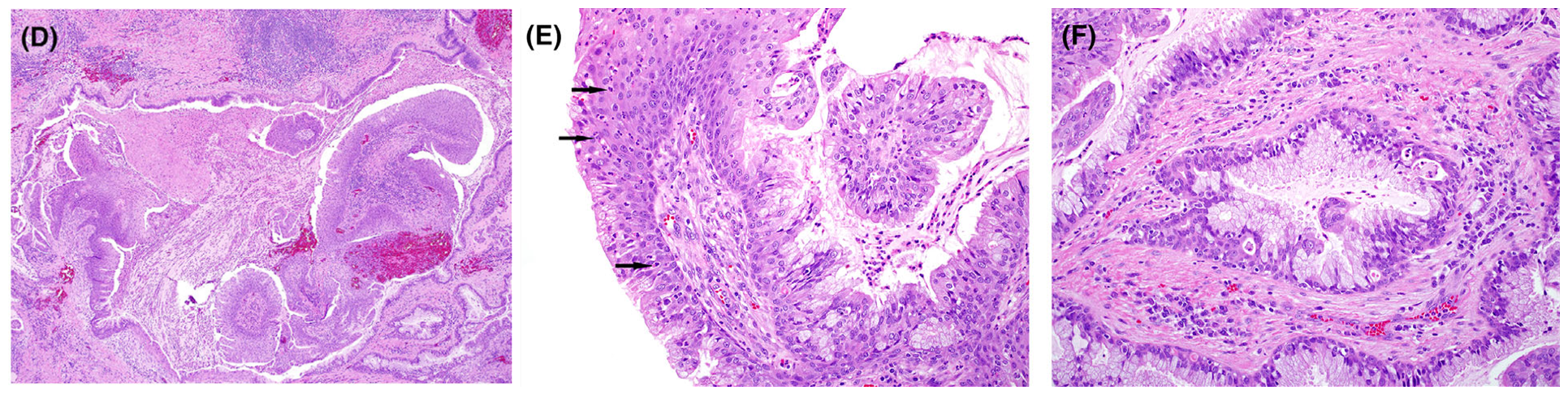 图7.(左)发生于支气管、腺上皮和鳞状上皮构成的混合型支气管乳头状瘤,鳞状上皮中中性粒细胞数量增多,移行至腺上皮(中,箭头示中性粒细胞),局灶有黏液分化(右)。
图7.(左)发生于支气管、腺上皮和鳞状上皮构成的混合型支气管乳头状瘤,鳞状上皮中中性粒细胞数量增多,移行至腺上皮(中,箭头示中性粒细胞),局灶有黏液分化(右)。
鳞状上皮乳头状瘤可以是散发的,但部分病例为HPV相关。HPV相关的乳头状瘤最常见于已知有低危型HPV相关气管喉乳头状瘤病的患者,这种情况下约5-9%的病例可累及较低的呼吸道,且是一种严重的并发症。HPV相关的乳头状瘤一般为多发,且是HPV相关病变的强力预测指标。形态学上,部分病例可有典型的HPV相关细胞学表现,但并非所有病例都如此。孤立性的鳞状上皮乳头状瘤与HPV相关的情况不足半数,但鉴于有可能相关,因此所有支气管鳞状上皮乳头状瘤都应考虑进行HPV检测。
HPV相关的支气管乳头状瘤在影像学上可能表现的非常严重,呈多个进展性的、薄壁及厚壁腔隙及肺部囊性肿物、和/或多个小叶中心性结节。组织学上也可出现令人担心的特征,如沿着气道播散至相邻肺泡间隙、或广泛累及囊腔并伴显著纤维炎性改变;这些特点都要注意别和浸润性生长混淆。少见情况下,鳞状上皮乳头状瘤也可出现内翻性生长,此时也不要和浸润混淆。不过,鳞状上皮乳头状瘤中也可出现真正的异型增生改变,如成熟紊乱、中至重度非典型;罕见情况下可进展为鳞状细胞癌。尽管HPV相关支气管乳头状瘤的恶性进展风险低,但却可能会导致显著病死率,具体如支气管梗阻、支气管扩张、梗阻性肺炎等。希望HPV疫苗的应用可以降低呼吸道乳头状瘤的发生率。
一定要注意,不要混淆形态类似支气管乳头状瘤的恶性病变,要牢记的是,形态类似的恶性病变更为常见。支气管内伴乳头状/外生性生长的鳞状细胞癌可能会和鳞状细胞乳头状瘤混淆。不过,乳头状鳞状细胞癌一般具有全层的非典型,且上皮排列极向丧失,细胞核增大、深染,有凋亡碎屑,常见核分裂。
也有发生于HPV相关鳞状上皮乳头状瘤的罕见鳞状细胞癌报道,这种情况可能与高危型HPV亚型有关。因此,必须仔细检查鳞状上皮乳头状瘤、以排除发生于良性乳头状瘤的鳞状上皮原位癌或浸润性鳞状细胞癌;如果临床和/或影像学特征可疑恶性,则根据小活检标本可能无法完全排除恶性转化。
黏液表皮样癌可能会与混合型乳头状瘤混淆,但前者一般呈实性生长、而并无显著乳头状结构。对于疑难病例可以考虑检测黏液表皮样癌特征性的遗传学改变-MAML2基因重排。乳头状腺癌及黏液腺癌可能会与腺上皮乳头状瘤混淆,因为这两种肿瘤相比其他类型腺癌来说,常并无显著细胞核非典型、且侵袭性的促纤维组织生长方式不那么明显。肺腺癌侵入支气管捏的情况罕见,但的确可以出现,此时可能会考虑到腺上皮乳头状瘤。小活检标本中,非典型腺上皮病变是位于支气管内、还是位于肺实质,可能并不明显。不过,腺癌一般会有更显著的细胞核非典型,如细胞核增大、深染、显著拥挤、散在显著核仁,但有些病例中也不那么明显。核分裂及凋亡碎屑也是支持恶性诊断的特征。腺癌的纤维血管轴心可能更为纤细,乳头状结构更小,而真正乳头状瘤时的乳头为宽大表现。世界卫生组织建议,只有在完整切除标本中才能做出腺上皮乳头状瘤的明确诊断;小活检标本中如果考虑乳头状瘤可能,可以考虑做“乳头状腺上皮肿瘤”的描述性诊断。
虽然HPV相关支气管鳞状上皮乳头状瘤的病因明确,但非HPV相关支气管乳头状瘤的遗传学所致极为有限,主要是因为太过罕见。混合型乳头状瘤中已有BRAF V600E突变和AKT1突变的个案报道,根据相关文献,这种情况可能更多见于外周病变,且可能是BA/CMPT。鉴于乳头状瘤与BA/CMPT存在显著形态学重叠,因此确定这两类病变之间的遗传学特征是相似、还是不同,可能很有难度。
——未完待续——
往期回顾:
谈癌色变的年代不要忘记肺部良性肿瘤(一)
谈癌色变的年代不要忘记肺部良性肿瘤(二)















共0条评论