[导读] 译者:薛德彬
7.3分化定义的AML
该AML家族包括缺乏定义遗传学异常的病例(表9)。预期此类病例的数量将减少,因为会不断研究发现新的遗传背景。尽管如此,对于缺乏定义遗传学异常的AML病例,根据分化进行分类提供了一种长期的分类范式,具有实用、预后和可能的治疗意义。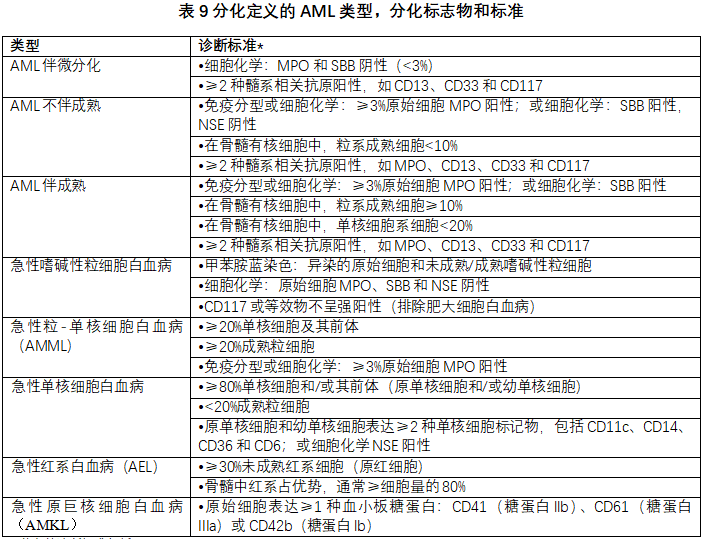
* 共有的诊断标准包括:
- 骨髓和/或血液≥20%的原始细胞(急性红系白血病除外)。
- 不符合已定义的遗传学改变的AML类型的标准。
- 不符合混合表型急性白血病的标准(适用于AML伴微分化)。
- 不符合细胞毒治疗后髓系肿瘤的诊断标准。
- 既往无骨髓增生性肿瘤的病史。
MPO:髓过氧化物酶,NSE:非特异性酯酶,SBB:苏丹黑B。
WHO-HAEM5更新了分化标志物和标准,形成一种综合的分类框架,与混合表型急性白血病(MPAL)和早期T前体淋巴母细胞白血病/淋巴瘤(ETP-ALL)的分化标志物和标准相协调(见下文关于“10.混合性谱系或谱系不明的急性白血病”)。事实上,最近在MPAL T细胞系/髓系、ETP-ALL、谱系不明的急性白血病(ALAL)和少数AML伴微分化中发现BCL11B重排,表明这些实体之间存在生物学连续性,这一发现可能对未来的分类版本有影响[58-61]。
急性红系白血病(AEL)(以前称为纯红系白血病,WHO-HAEM5中作为可接受的相关术语)是一种独特的AML,其特征是红系细胞的肿瘤性增殖,具有成熟停滞和双等位基因TP53改变的高频发生率。诊断标准包括红系占优势,通常≥80%的骨髓成分,其中≥30%为原红细胞。在骨髓细胞中,有核红系细胞占比<80%的AEL病例的是认可的;此类病例与其他AEL具有相同的临床病理特征[62,63]。强调了双等位基因TP53突变在这种侵袭性AML类型中的核心作用[64,65]。AEL的诊断取代了AML-MR。从头发生的AEL和MDS后或MDS/MPN后发生的病例具有共同的、独特的形态学特征,有显著的原红细胞增殖。原红细胞在AML患者的治疗抵抗和不良预后中起着重要作用[66,67]。
几种分子驱动因素可导致急性原巨核细胞白血病(AMKL),其发生在三个临床组:唐氏综合征儿童、非唐氏综合征儿童和成人。诊断AMKL需要免疫分型并检测巨核细胞分化标记物,还要检测新描述的“RAM免疫表型”,后者与CBFA2T3::GLIS2(AML伴其他已定义的遗传学改变的亚型之一)相关。
7.4髓系肉瘤
髓系肉瘤(Myeloid sarcoma)是AML或转化型MDS、MDS/MPN或MPN的一种独特的组织表现。从头发生的髓系肉瘤病例,应全面调查,包括细胞遗传学和分子研究,以便进行适当的分类和规划治疗。在约70%的患者中,髓系肉瘤和并发骨髓疾病的分子改变是一致的,这表明髓系肉瘤可能来源于共同的造血干细胞或前体[68,69]。在骨髓形态正常的少数患者中检测到相关基因突变,表明骨髓中存在低水平克隆性骨髓疾病或CH[68,70]。
小结
• 急性髓系白血病(AML)分为两个家族:具有定义遗传学异常的AML和分化定义的AML。不再使用AML NOS。
• 具有定义遗传学异常的大多数AML,小于20%的原始细胞也可以诊断。
• AML-MR取代了旧术语“AML伴骨髓异常增生相关改变”,并更新了诊断标准。鉴于更广泛的统一生物学特征,MDS和MDS/MPN的AML转化继续在AML-MR下定义。
• AML伴罕见的融合作为一种亚型,被纳入AML伴其他已定义的遗传学改变。
• 由于缺乏足够的统一特征,不认可AML伴体细胞性RUNX1突变为一种独特的疾病类型。
8. 继发性髓系肿瘤
8.1一个新独立的类别,包括在某些已知易感因素的背景下出现的疾病
继发于细胞毒治疗或种系易感性的髓系肿瘤归入这一类。MPN的AML转化仍放在MPN类别下,而MDS和MDS/MPN的AML转化仍在AML-MR类别下(见上文)。重新设计了该疾病类别的框架,着眼于两个重要领域:(1)提供一个可扩展的结构,以纳入髓系肿瘤种系易感性领域的新发现;(2)认识到为了临床目的和人群健康目的,对细胞毒治疗后出现的髓系肿瘤进行分类的重要性。随着癌症生存期的延长和治疗晚期并发症(如继发性髓系肿瘤)的发生率增加,后一个因素正在得到越来越多的认识。这方面的一个首要原则是要求将“细胞毒治疗后”和“伴种系[基因]变异”视为疾病属性,应将其作为符合分类中其他地方定义的标准的相关髓系疾病类型的限定词,例如,细胞毒治疗后AML伴KMT2A重排,或MDS伴低原始细胞并伴种系RUNX1变异。
8.2细胞毒治疗后髓系肿瘤:引入更精确的术语,并与新的细胞毒药物相关
因不相关的疾病而接受了细胞毒(DNA损伤)治疗,然后发生的AML、MDS和MDS/MPN,归入这个类别,并与第4版相同。对该疾病类别的术语和定义进行了轻微修改,以反映对CH作为髓系肿瘤形成风险因素的最新理解,尤其是与在改变的骨髓环境中继发于细胞毒治疗剂选择压力的现有克隆的扩增有关[71]。因此,细胞毒治疗后髓系肿瘤(MN-pCT)的诊断既要满足髓系肿瘤的标准,又要记录不相关肿瘤的化疗史或大剂量放疗史[72]。这就排除了CCUS,因为根据定义,CCUS缺乏对形态学异常增生的足够支持。具有“重头发生的分子特征”的病例,如NPM1突变和核心结合因子白血病,仍应归入这个类别,因为“细胞毒治疗后(pCT)”的命名是基于病史,并且在可能的情况下,建议在病理报告中指出最具特异性的诊断。新增了PARP1抑制剂作为MN pCT的合格标准,甲氨蝶呤被排除在外。建议尽可能详细说明髓系肿瘤的类型,并加上“细胞毒治疗后”,例如CMML细胞毒治疗后。
大多数AML pCT和MDS pCT与TP53突变有关。双等位基因(多打击)TP53改变通常会使此类患者的预后更差,表现为:≥2 TP53突变,或伴17p/TP53缺失或拷贝中性杂合性缺失。较少见的突变涉及PPM1D和DNA损伤反应基因等基因,这些基因可能需要额外的种系易感性检查。
8.3髓系肿瘤伴种系易感性:引入了一种新的可扩展模型
在髓系恶性肿瘤风险增加相关的遗传背景下发生的AML、MDS、MPN和MDS/MPN,归入这个类别。Fanconi贫血、唐氏综合征和RAS病患者的髓系肿瘤在单独的专门章节中讨论。这些疾病现在使用公式化方法进行分类,该方法将髓系疾病表型与易感种系基因型相结合,例如,AML伴种系致病性RUNX1变异。这些疾病的临床表现分为三个亚型,涵盖了大多数种系易感性变异(表10)。有指征的患者,应进行遗传咨询和家族史评估。与唐氏综合征相关的骨髓增生,通常与体细胞外显子2或3的GATA1突变相关,继续包括两种在体质性21三体综合征儿童中出现的克隆性疾病:一过性异常骨髓造血(TAM),仅限于出生前6个月,和髓系白血病伴唐氏综合征(ML-DS)
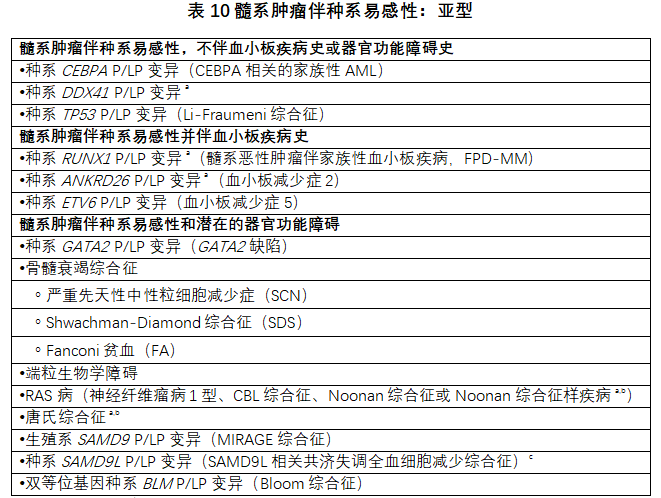
a也可能发生淋巴肿瘤。b见各自章节。c共济失调并不总是存在。P致病,LP可能致病。
小结
• 细胞毒治疗后髓系肿瘤(MN-pCT)需要全面的诊断检查;该术语取代了“与治疗相关的”。
• 新增了PARP1抑制剂作为MNpCT的合格标准。
• 髓系肿瘤伴种系易感性的诊断框架是可扩展的,以适应未来的细化和发现。
9.髓系/淋巴肿瘤伴嗜酸性粒细胞增多和酪氨酸激酶基因融合
髓系/淋巴肿瘤伴嗜酸性粒细胞增多和酪氨酸激酶基因融合(MLN-TK)是由编码特定酪氨酸激酶的基因重排驱动的髓系或淋巴肿瘤,导致融合产物,其中激酶结构域被组成性激活,导致促进增殖和生存的细胞信号调节障碍(表11)。鉴于其独特的临床病理特征和对TKI的敏感性,这些BCR::ABL1阴性疾病早已被认识。它们包括广泛的组织学类型,包括MPN、MDS、MDS/MPN、AML和MPAL,以及B或T淋巴细胞白血病/淋巴瘤(ALL)。髓外疾病很常见。虽然嗜酸性粒细胞增多是一种常见且显著的特征,但在某些情况下可能不存在。从诊断层次来看,MLN-TK的诊断取代了其他髓系和淋巴系类型以及SM。在某些病例中,MLN-TK的定义遗传学异常是在髓系肿瘤(如MDS或MDS/MPN)过程中或MPN-BP转化时获得的。在进行CEL诊断之前,必须排除MLN-TK。
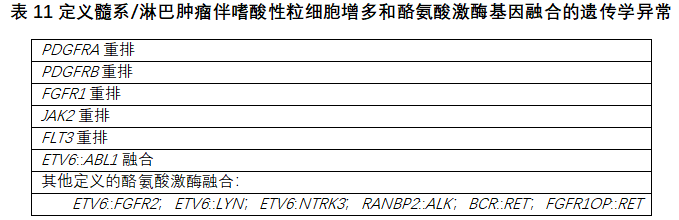
多数MLN-TK伴PDGFRA重排病例具有4q12的细胞遗传学隐性缺失,导致FIP1L1::PDGFRA,但也发现了涉及其他伙伴基因的PDGFRA融合。PDGFRB重排病例最常见于t(5;12)(q32;p13.2)导致ETV6::PDGFRB;然而,已经确定了30多个其他伙伴基因。FGFR1重排的病例可能表现为慢性髓系肿瘤或B细胞、T细胞、髓系或混合表型起源的急变期疾病,通常伴有嗜酸性粒细胞增多。典型的细胞遗传学特征是染色体8p11的畸变。JAK2重排导致与PCM1以外的基因融合产物已被确认,支持将JAK2重排作为一种独特类型的MLN-TK[73,74]。FLT3融合基因的病例尤其罕见,由涉及染色体13q12.2的重排引起。它们表现为骨髓中髓系肉瘤伴MPN特征的或T-ALL伴嗜酸性粒细胞增多,但疾病特征和表型征象可能变化多端。MLN-TK伴ETV6::ABL1应区分B-ALL伴ETV6::ABL1[75]。
经TKI治疗,尤其是伊马替尼治疗后,MLN-TK伴PDGFRA或PDGFRB的自然病程发生了显著改变。相反,FGFR1、JAK2和FLT3融合以及ETV6::ABL1的患者对可用的新一代TKI具有更大的可变敏感性[73,76];在大多数情况下,只有通过异体造血干细胞移植才能实现长期无病生存。
还发现了涉及酪氨酸激酶基因的其他少见的已定义的遗传改变,它们作为MLN-TK亚型,列入“MLN-TK伴其他定义的酪氨酸激酶融合”下,直到获得更多数据能更改其分类属性[77,78]。
小结
• 家族名改为髓系/淋巴肿瘤伴嗜酸性粒细胞增多和酪氨酸激酶基因融合(MLN-TK)。
• 重排识别新类型:伴JAK2重排、伴FLT3重排,和伴ETV6::ABL1融合。
• “MLN-TK伴其他已定义的酪氨酸激酶融合”下可以引入新的可扩展的遗传框架。
--未完待续--
往期回顾:
血液淋巴肿瘤WHO分类第5版:髓系和组织细胞/树突细胞肿瘤 (1)
血液淋巴肿瘤WHO分类第5版:髓系和组织细胞/树突细胞肿瘤 (2)
血液淋巴肿瘤WHO分类第5版:髓系和组织细胞/树突细胞肿瘤 (3)
















共0条评论