[导读] 译者:慧海拾穗
弥漫性星形细胞和少突胶质细胞肿瘤(1)
弥漫性星形细胞和少突胶质细胞肿瘤(2)
弥漫性星形细胞和少突胶质细胞肿瘤(3)
弥漫性星形细胞和少突胶质细胞肿瘤(4)
弥漫性星形细胞和少突胶质细胞肿瘤(5)
弥漫性星形细胞和少突胶质细胞肿瘤(6)
(一)少突胶质细胞瘤,IDH突变和1p/19q共缺失
【定义】 一种弥漫浸润、生长缓慢并伴有IDH1或IDH2突变和染色体1p和19q共缺失的胶质瘤。组织学上,IDH突变和1p/19q共缺失的少突胶质细胞瘤由形态类似少突胶质细胞的肿瘤细胞组成,常规石蜡切片显示细胞核圆形、细胞质透亮。典型病例可见微钙化和纤细的分支毛细血管网。当分子检测显示IDH突变和1p/19q共缺失时,星形细胞肿瘤成分的存在与诊断相容。绝大多数IDH突变和1p/19q共缺失的少突胶质细胞瘤发生于成年人,以大脑半球多见(最常见于额叶)。
【ICD-0编码】9450/3
【分级】①IDH突变和1p/19q共缺失少突胶质细胞瘤在组织学上对应于WHO II级。少突胶质细胞肿瘤构成了一个连续谱,从分化良好、生长缓慢的肿瘤到生长迅速的恶性肿瘤。WHO的分级系统传统上将少突胶质细胞瘤分为两个恶性级别:高分化肿瘤为II级,间变性肿瘤为III级。几项研究报告了WHO分级作为少突胶质细胞肿瘤患者生存的独立预测因子。然而,这些研究没有考虑预测相关的IDH突变状态。最近的一项研究证实,在95例少突胶质细胞肿瘤患者中,WHO II级是一个独立于1p/19q共缺失的有利预后因素。其他作者报道了WHO II级肿瘤患者比III级少突胶质细胞肿瘤患者的生存期显著延长,同时伴有IDH突变和TERT启动子突变(II级肿瘤患者的中位生存期为205.5个月,而III级肿瘤患者的中位生存期为127.3个月)。相比之下,对212例IDH突变和1p/19q共缺失少突胶质细胞肿瘤患者的回顾性分析没有发现WHO分级是总生存率的重要预测因素。同样,来自日本和癌症基因组图谱大型联合队列的最新数据表明,组织学分级在WHO II级和III级少突胶质细胞肿瘤患者中的预后作用有限。然而,对这些回顾性数据的解释需要谨慎,因为由于没有纳入预测相关的临床信息(如切除范围)和患者不一致的术后治疗,存在潜在的偏差。WHO目前的分类坚持以前对少突胶质细胞肿瘤的两级组织学分级,分化良好的肿瘤被评为WHO II级,间变性肿瘤被评为WHO III级。未来的研究应调查传统的组织学分级标准是否应通过分子标记评估进行修改和/或补充,如CDKN2A缺失或TCF12突变,这与IDH突变和1p/19q共缺失少突胶质细胞瘤的临床侵袭行为有关。②历史注释:Bailey和Cushing于1926年首次发表了关于少突胶质细胞瘤的描述。1929年,Bailey和Bucy的经典论文《大脑少突胶质细胞瘤》问世。1994年和1995年报道了1p/19q共缺失和少突胶质细胞组织学之间的联系,随后在2008年和2009年首次报道了IDH突变。
【流行病学】①发生率:根据美国(CBTRUS)中央脑瘤登记处的数据,经调整后的少突胶质细胞瘤年发病率估计为每0.26例/10万人。间变性少突胶质细胞瘤和少突胶质细胞瘤的发病率估计分别为0.11例/10万人和0.21例/10万人。少突胶质细胞瘤占所有原发性脑肿瘤的1.7%(少突胶质细胞瘤占1.2%,间变性少突胶质细胞瘤占0.5%),占所有胶质瘤的5.9%。少突星形胶质细胞瘤占所有原发性脑肿瘤的0.9%,占所有胶质瘤的3.3%。②年龄和性别分布:基于组织学分类的流行病学数据表明,这些肿瘤大多发生于成人,35~44岁的患者发病率最高。少突胶质细胞瘤在儿童中很少见,仅占< 15岁患者所有脑肿瘤的0.8%,在15~19岁青少年中占1.8%,儿童少突胶质细胞瘤常常缺乏IDH突变和1p/19q共缺失(见缺乏IDH突变和1p/19q共缺失的少突胶质细胞瘤)。除了极少数例外,1p/19q基因共缺失的少突胶质细胞瘤患儿在诊断时通常大于15岁。总体而言,男性发病率率高于女性,男女比例为1.3:1。在美国,少突胶质细胞瘤在白人中比黑人更常见,为2.5:1。
【部位】IDH突变和1p/19q共缺失的少突胶质细胞瘤优先出现在大脑半球的白质和皮质。额叶是最常见的部位(占所有患者的50%以上),其次是颞叶、顶叶和枕叶。累及不止一个脑叶或双侧肿瘤扩散并不少见。罕见部位包括后颅窝、基底神经节和脑干。软脑膜扩散仅见于少数患者。原发性软脑膜少突胶质细胞瘤或大脑少突胶质细胞瘤病的病例很少。脊髓原发性少突胶质细胞瘤罕见,仅占所有少突胶质细胞瘤的1.5%,占所有脊髓肿瘤的2%。报道了罕见的原发性脊髓髓内少突胶质细胞瘤和继发性脑膜播散的病例,包括一个1p/19q共缺失的肿瘤。尽管没有评估IDH突变和1p/19q共缺失状态,但已有卵巢畸胎瘤中出现少突胶质细胞瘤的病例报道。
【临床特征】大约2/3的患者出现癫痫发作。其他常见的症状包括头痛和其他颅内压升高的迹象、局灶性神经功能缺损以及认知或精神变化。在较早的研究中,症状出现和诊断之间超过5年的持续时间是常见的,但是现代神经影像学已经显著减少了诊断时间。
【影像学】在CT上,IDH突变和1p/19q共缺失的少突胶质细胞瘤通常表现为低密度或等密度的界限清楚的病灶,通常位于皮质和皮质下白质。钙化很常见,但不能诊断。核磁共振显示病灶为T1低信号和T2高信号。病灶通常界限分明,几乎没有病灶周围水肿。由于瘤内出血和/或囊性变区域,一些肿瘤表现出不同的特征。在< 20%的WHO II级少突胶质细胞瘤中检测到钆增强,但在> 70%的WHO III级间变性少突胶质细胞瘤中检测到钆增强。低级别少突胶质细胞瘤的对比增强与较差的预后相关。通过磁共振波谱显示2-羟基戊二酸水平升高是一种有前途的无创检测IDH突变胶质瘤(包括少突胶质细胞瘤)的新方法。磁共振波谱研究报告了1p/19q-共缺失和1p/19q-完整低级别胶质瘤在某些特征上的差异,但通过神经影像学进行可靠的鉴别尚不可能。
【播散】IDH突变和1p/19q共缺失的少突胶质细胞瘤特征性地以扩散的方式延伸到邻近的大脑。像其他弥漫性神经胶质瘤一样,少突胶质细胞瘤也可以(尽管很少)在最初的临床表现中表现为广泛累及中枢神经系统的脑胶质瘤病,受累区域从一个大脑半球的大部分(三个或更多个叶)到两个大脑半球,还累及深灰质结构、脑干、小脑和脊髓。
【肉眼检查】少突胶质细胞瘤通常表现为相对清晰、质软、灰粉色的肿块。肿瘤通常位于皮质和白质,导致灰质-白质边界模糊。可以看到局部侵入上面的软脑膜。钙化常见,可有沙粒感。偶尔,密集钙化区域可能表现为瘤内结石。囊性变及瘤内出血很常见。罕见的广泛黏液变性病例看起来像凝胶状。
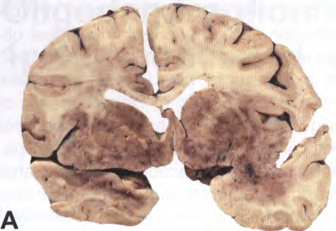
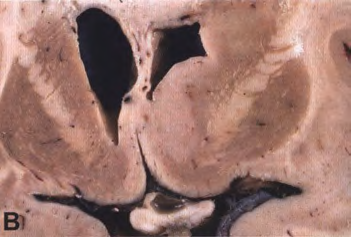
图1.61额叶和颞叶双侧弥漫性浸润的复发性少突胶质细胞瘤(A)。内侧基底节的小少突胶质细胞瘤,压迫右侧侧脑室。注意切面均质(B)。
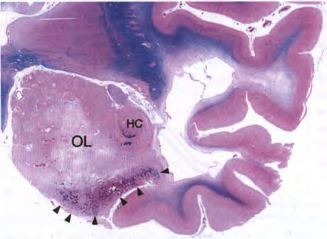
图2 颞叶少突胶质细胞瘤伴海马浸润。注意病变周围的钙化带(箭头)。
【显微镜检查】
①组织病理学:少突胶质细胞瘤是一种弥漫浸润的中等密度细胞的胶质细胞瘤,在典型病例中由单一形态细胞组成,在石蜡切片上有均匀的圆形细胞核和核周晕(蜂窝状或煎蛋状外观外观)。其他特征包括微钙化、黏液样/囊性变和密集的纤细分支毛细血管网。核分裂活性要么不存在,要么很低。核异型性和偶尔的核分裂象与WHO II级肿瘤的诊断相符,但活跃的核分裂活性、显著的微血管增殖和自发坏死是间变性的指标,对应于WHO III级(见间变性少突胶质细胞瘤,IDH突变和1p/19q共缺失)。
②细胞组成:少突胶质细胞瘤是中度密度细胞肿瘤。在一些分化良好的肿瘤中,可出现细胞增多的区域,通常呈局限结节的形式,因此需要广泛取材。然而,小活检有时仅显示散在的少突胶质细胞浸润脑实质,这些细胞可通过其特征细胞核和(如果存在最常见的IDH突变)R132H-突变IDH1的免疫染色来识别。典型的少突胶质细胞瘤细胞具有一致的圆形细胞核,比正常的少突胶质细胞稍大,并且表现出染色质密度增加或类似于神经内分泌肿瘤胡椒盐样模式。核膜清晰。常规福尔马林固定和石蜡包埋的样本,肿瘤细胞有因急性肿胀而退化的趋势,这导致细胞变大变圆,细胞膜清晰,中央球形核周围有透明的细胞质。这就产生了典型的蜂窝状或煎蛋状外观,尽管这是一个有用的诊断特征。然而,这种假象在涂片制剂或冷冻切片中是看不到的,在快速固定的组织和由冷冻标本制成的石蜡切片中也可能不存在。一些少突胶质细胞瘤含有肿瘤细胞,表现为小的肥胖细胞,核圆形、偏位胞质GFAP呈阳性。这些细胞被称为小肥胖细胞或微肥胖细胞。胶质纤维少突胶质细胞在常规染色中是典型的少突胶质细胞瘤细胞,但在GFAP染色中显示出薄的核周阳性边缘。偶尔可见GFAP阴性的黏液细胞甚至印戒细胞。罕见的少突胶质细胞瘤主要由印戒细胞组成(称为印戒细胞少突胶质细胞瘤),嗜酸性颗粒细胞存在于一些少突胶质细胞瘤中。还报道了罕见的神经细胞或神经节细胞胶质瘤样分化的病例。如果肿瘤存在IDH突变和1p/19q共缺失,这些不同细胞表型的存在并不排除少突胶质细胞瘤的诊断。当分子检测证实IDH突变和1p/19q共缺失时,具有原纤维或肥胖细胞星形胶质细胞形态的肿瘤细胞的存在也应诊断该疾病;换句话说,当分子检测揭示这种实体定义基因型时,具有少突胶质细胞瘤组织学或组织学特征不明确的弥漫性胶质细胞瘤应诊断为IDH突变型和1p/19q共缺失少突胶质细胞瘤。反应性星形胶质细胞通常分散在少突胶质细胞瘤中,可能在肿瘤边缘特别明显。③矿化和其他退化特征:一个常见的组织学特征是肿瘤组织本身或被侵犯的大脑内存在微钙化(有时与血管有关)。沿着血管的矿化通常表现为小的点状钙化形式,而大脑中的微钙化(称为钙球粒)往往更大,具有不规则的,有时是层状外观。然而,这一特征对少突胶质细胞肿瘤并不特异,并且由于通常不完全的肿瘤取样,即使在CT上清楚地显示钙化,有时在可用的组织切片中也找不到。以细胞外黏蛋白沉积和/或微囊形成为特征的区域很常见。以显著的结缔组织增生为特征的肿瘤罕见。
④脉管系统:少突胶质细胞瘤典型地表现为密集的分支毛细血管网络,类似于细铁丝网(chicken wire,也有译为“鸡爪”)。在某些情况下,毛细血管间质倾向于将肿瘤细分为小叶状。有瘤内出血的趋势。
⑤生长模式:少突胶质细胞瘤弥漫生长在皮质和白质中。在皮质内,肿瘤细胞倾向于形成继发性结构,如神经束膜卫星病、血管周围聚集和膜下积聚。局限性软脑膜浸润可诱发硬脑膜增生反应。一种罕见的海绵状生长模式由平行排列的肿瘤细胞组成,这些细胞的细胞核有些细长,形成有节奏的栅栏状。偶尔可见血管周围假菊形团,尽管其中一些是神经细胞分化灶内血管周围神经细胞形成的结果。这些模式通常只局灶出现。
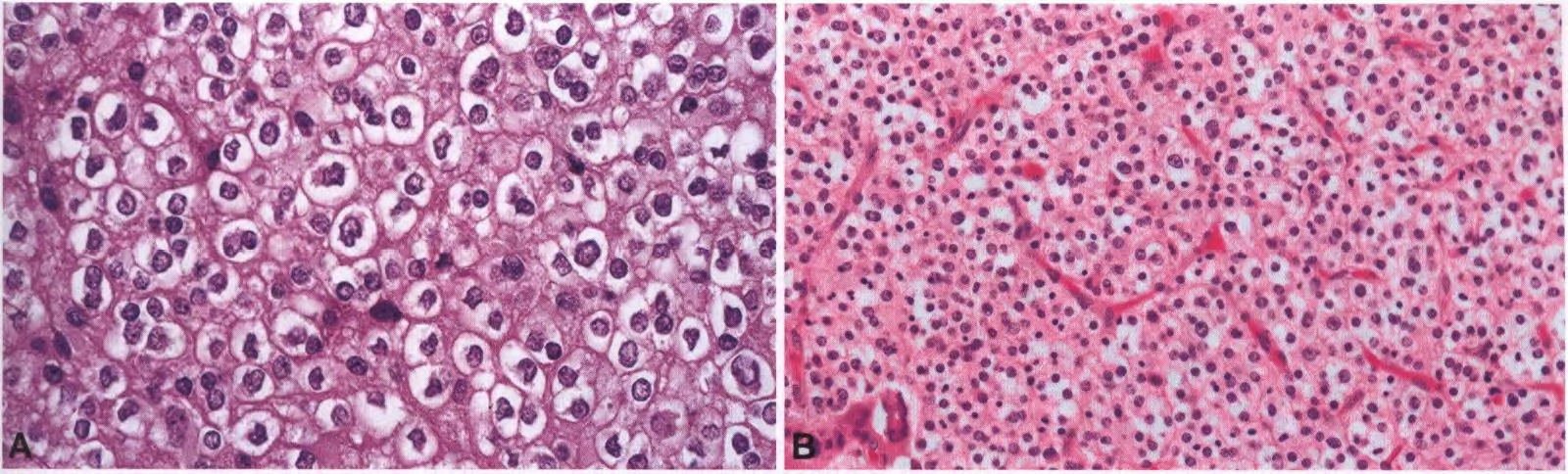
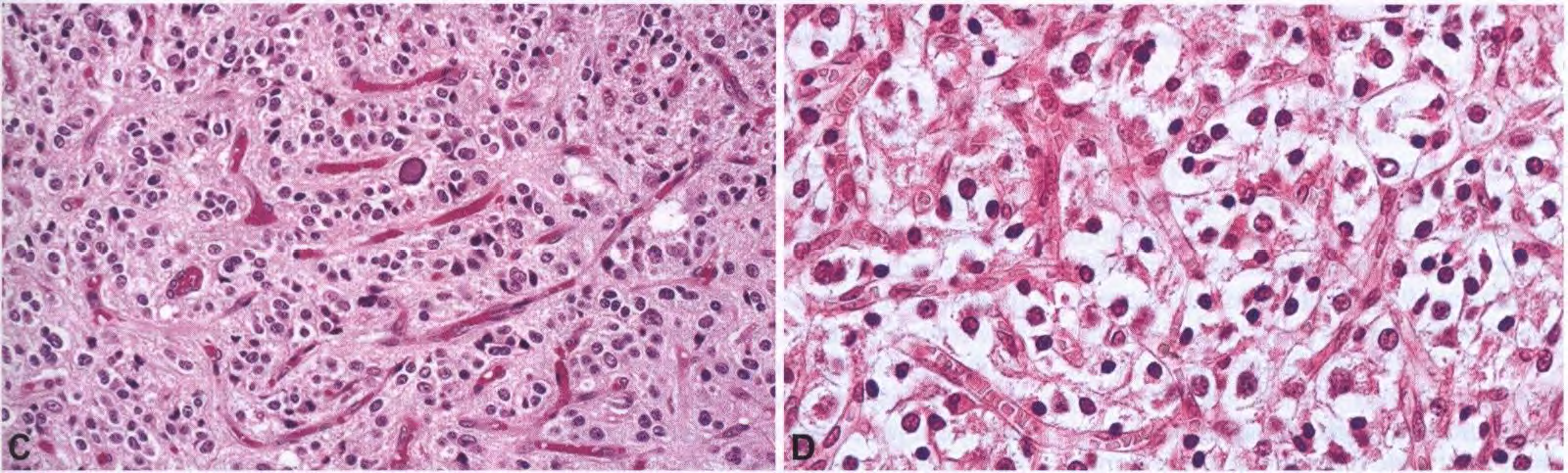
图3 IDH突变和1p/19q共缺失少突胶质细胞瘤:少突胶质细胞瘤典型的蜂窝状或煎蛋样结构:肿瘤细胞显示清晰的核周空晕和清晰的质膜;虽然这一特征是组织加工过程中出现的假象,但它是少突胶质细胞瘤的标志(A)。核周透亮(B)。分支毛细血管的纤细的细铁丝网。注意中度核异型性和偶尔的微钙化(C)。明显的分支毛细血管网(D)。
【免疫表型】迄今为止,还没有发现对少突胶质细胞肿瘤细胞有特异性的单一免疫组化标记。大多数少突胶质细胞瘤表现出与R132H-突变IDH1特异性抗体的强烈和一致的免疫反应性。R132H-突变IDH1阳性染色极大地促进了少突胶质细胞瘤与中枢神经系统其他透明细胞肿瘤以及非肿瘤性和反应性病变的免疫组化鉴别诊断。然而,R132H-突变IDH1免疫阳性的缺乏并不能排除少突胶质细胞瘤,因为可能存在不太常见的IDH1和IDH2突变,不能用R132突变IDH1抗体检测,而是需要进行DNA测序分析。与大多数IDH突变型弥漫性星形细胞瘤不同,IDH突变和1p/19q共缺失型少突胶质细胞瘤通常保留ATRX的核表达。此外,IDH突变和1p/19q共缺失的少突胶质细胞瘤通常缺乏弥漫的核p53染色,这一发现与IDH突变胶质瘤中TP53突变和1p/19q缺失的互斥性一致。少突胶质细胞瘤始终表达MAP2、S100蛋白和LEU7。MAP2经常显示核周细胞质阳性,而没有显著的突起标记。然而,这三种标记物在星形胶质细胞瘤中通常也是阳性的。类似地,少突胶质细胞谱系相关转录因子OLIG1、OLIG2和SOX10在少突胶质细胞瘤中表达,但也在其他胶质细胞瘤中表达。GFAP在混合的反应性星形胶质细胞中可阳性,但也可在肿瘤细胞中表达,如微肥胖细胞和胶质纤维少突胶质细胞。Vimentin在分化良好的少突胶质细胞瘤中很少表达,但在间变性少突胶质细胞瘤中更常见。GFAP和波形蛋白免疫染色在IDH突变型和1p/19q缺失型少突胶质细胞瘤(组织学上类似少突胶质细胞瘤)的星形胶质细胞样肿瘤成分中经常呈阳性。细胞角蛋白阴性,尽管某些抗体混合,如AE1/AE3,由于交叉反应性可能会产生假阳性。几种抗原在体内或体外由正常少突胶质细胞特异性表达,包括髓鞘碱性蛋白、蛋白脂质蛋白、髓鞘相关糖蛋白、半乳糖脂类,(如半乳糖脑苷脂和半乳糖苷脂)、某些神经节苷脂、以及几种酶(如碳酸酐酶C、CNP、甘油-3-磷酸脱氢酶和乳酸脱氢酶)。然而,这些抗原中没有一种显示出作为少突胶质细胞瘤诊断有用标志物的意义。一些在少突胶质细胞中不表达(例如髓鞘碱性蛋白),一些仅在少数情况下表达(例如髓鞘相关糖蛋白、半乳糖脑苷脂、蛋白脂质蛋白和CNP),一些表达不局限于少突胶质肿瘤细胞(例如碳酸酐酶C)。肿瘤细胞之间残留神经胶质的突触素(Syn)免疫反应在少突胶质肿瘤中常见,不应被误认为神经元或神经细胞分化的证据。然而,IDH突变和1p/19q共缺失少突胶质细胞瘤可能含有表达Syn和/或其他神经元标志物(如NeuN和神经丝)的肿瘤细胞。原核α-内壁蛋白的免疫染色很常见,但不能代替1p/19q共缺失作为可靠的替代标记。类似地,NOGO-A阳性是典型的1p/19q共缺失少突胶质细胞瘤,但阴性并不排除。
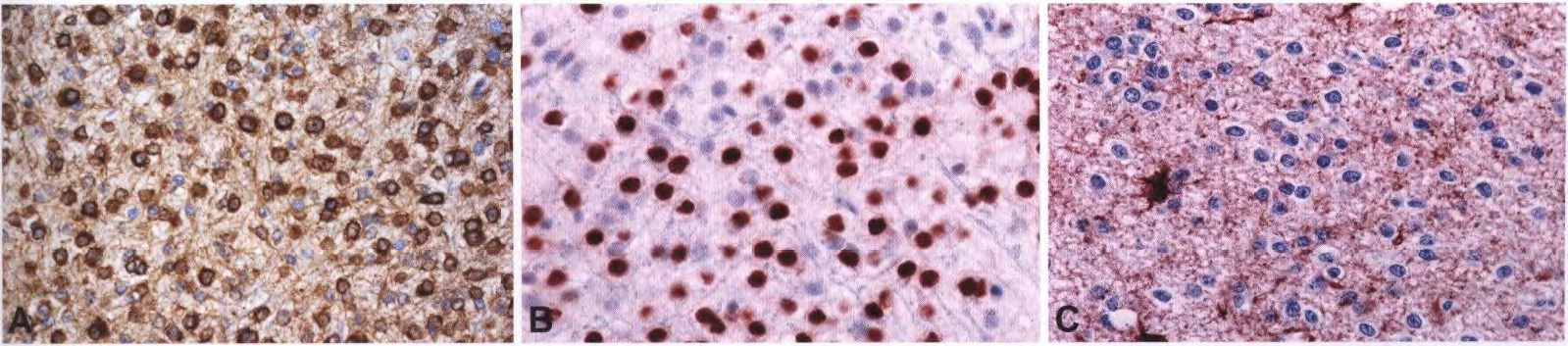 图4 IDH突变和1p/19q共缺失少突胶质细胞瘤的免疫组织化学特征:肿瘤细胞表达MAP2(A)、 0LIG2(B)和GFAP(C)。
图4 IDH突变和1p/19q共缺失少突胶质细胞瘤的免疫组织化学特征:肿瘤细胞表达MAP2(A)、 0LIG2(B)和GFAP(C)。
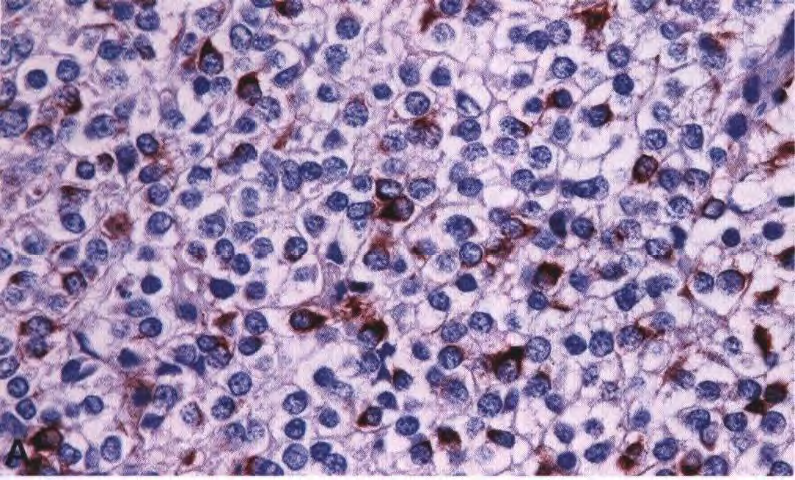
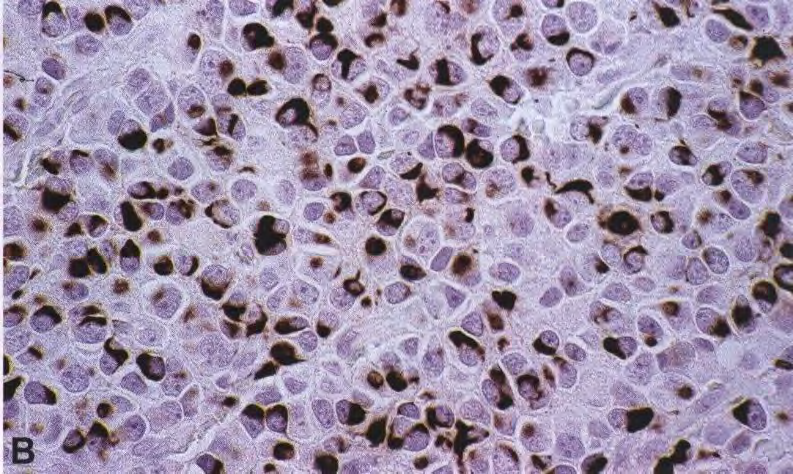 图5 IDH突变和1p/19q共缺失少突胶质细胞瘤:胶质纤维少突胶质细胞(Gliofibrillary oligodendrocytes)GFAP染色模式(A)。这种少突胶质细胞瘤表现出异常大量的小肥胖细胞(minigemistocytes)--少突胶质细胞瘤细胞,核旁区域细胞质GFAP强阳性呈小球状。
图5 IDH突变和1p/19q共缺失少突胶质细胞瘤:胶质纤维少突胶质细胞(Gliofibrillary oligodendrocytes)GFAP染色模式(A)。这种少突胶质细胞瘤表现出异常大量的小肥胖细胞(minigemistocytes)--少突胶质细胞瘤细胞,核旁区域细胞质GFAP强阳性呈小球状。
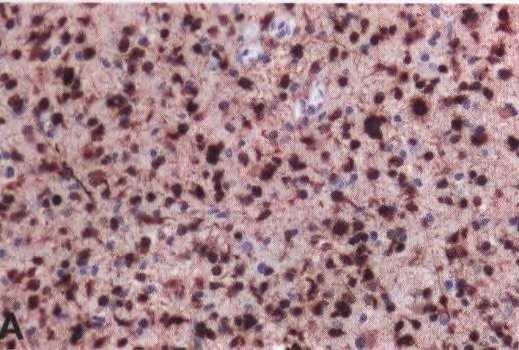
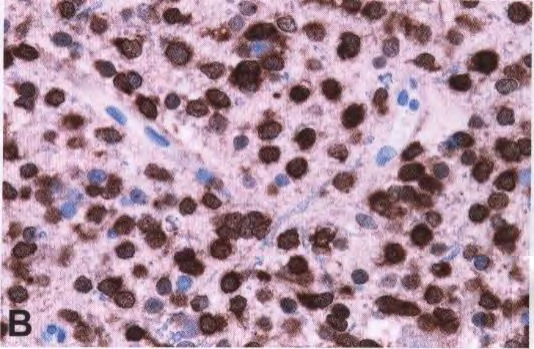
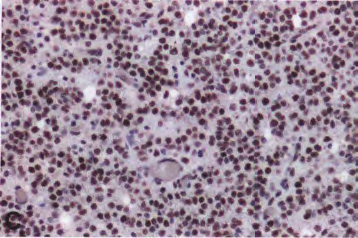
图6 IDH突变和1p/19q共缺失少突胶质细胞瘤的免疫组织化学染色显示R132H-突变IDH1蛋白的表达(A、B)。肿瘤细胞核中ATRX保留表达(C)。
【增殖】WHO II级少突胶质细胞瘤核分裂活性低或缺失。因此,Ki-67增殖指数通常< 5%(见预后和预测因素)。平均而言,Ki-67增殖指数在WHO级少突胶质细胞瘤中显著低于间变性少突胶质细胞瘤。然而,由于不同机构间染色结果的显著差异,无法确定明确的诊断阈值。尽管如此,当六位病理医生独立复习来自30例少突胶质细胞瘤的相同一组MIB1染色切片时,通过MIB1单克隆抗体染色确定的Ki-67增殖指数评分的观察者间一致性良好。据报道,微肥胖细胞大多是MIB1阴性的,因此是非增殖性的,而胶质纤维少突胶质细胞通常是阳性的。据报道,其他增殖标记物,如PCNA、TOP2A和MCM2与少突胶质细胞瘤患者的WHO分级和生存率相关,但在日常工作中并没有提供明显优于MIB1免疫染色的优势。
【鉴别诊断】IDH突变和1p/19q共缺失少突胶质细胞瘤的形态学谱很广,与各种反应性和肿瘤性病变有一些相似之处。富含巨噬细胞的疾病,如脱髓鞘疾病或脑梗死,应该很容易通过巨噬细胞标记物的免疫染色和缺乏IDH突变来区分。反应性改变,如在难治性癫痫进行的部分叶切除术标本中有时可见少突胶质细胞数量增加,也可以通过缺乏IDH突变来区分。弥漫性星形细胞瘤的鉴别诊断依赖于组织学、免疫组化和分子特征。最重要的是,IDH突变型弥漫性星形细胞瘤无1p/19q共缺失。此外,TERT启动子突变在IDH突变和1p/19q共缺失少突胶质细胞瘤中很常见,但在IDH突变型弥漫性星形细胞瘤中例外。在IDH突变型胶质瘤中,TERT启动子突变和1p/19q共缺失有相当大的重叠,这表明TERT启动子突变可以作为1p/19q共缺失的替代标记。然而,据报道,IDH突变和1p/19q共缺失的少突胶质细胞瘤的较少一部分缺乏TERT启动子突变,一些IDH突变但1p/19q完整的星形细胞瘤可能伴TERT启动子突变。因此,一般不建议使用TERT启动子测序代替1p/19q共缺失检测。可能进一步支持鉴别诊断的免疫组化特征包括弥漫性星形细胞瘤中频繁的p53核阳性和核ATRX表达缺失。其他在组织学上类似少突胶质细胞瘤的肿瘤性病变有透明细胞室管膜瘤、神经细胞瘤和胚胎发育不良神经上皮瘤。这些实体和少突胶质细胞瘤的肿瘤细胞有共同特征,具有一致的圆形细胞核和透亮细胞质,统称为少突胶质样细胞。在常规诊断中,IDH突变的证据,通常由阳性R132H-突变IDH1免疫染色证明,排除了所有这些鉴别诊断。在没有IDH突变的情况下,神经元标记物的免疫染色,特别是弥漫性Syn和至少局灶性NeuN,为神经细胞瘤提供了进一步的证据。类似地,罕见的脂肪神经细胞瘤病例与少突胶质细胞瘤的区别在于神经元标志物弥漫阳性,没有IDH突变,存在类似脂肪细胞的脂质化细胞。透明细胞室管膜瘤通常至少显示局灶性血管周围假菊形团和逗点状或环状EMA免疫反应。特定胶质神经元成分的形成、IDH突变和1p/19q共缺失,以及(在部分)嗜酸性颗粒体、CD34阳性细胞群和/或BRAF V600E突变,将胚胎发育不良神经上皮肿瘤与IDH突变和1p/19q共缺失少突胶质细胞瘤区分开。一种罕见的鉴别诊断是透明细胞脑膜瘤,它可以通过PAS染色阳性,对EMA和桥粒蛋白的免疫反应性和缺乏IDH突变来区分。转移性透明细胞癌与少突胶质细胞瘤的不同之处在于肿瘤边界不规则,表达细胞角蛋白和EMA,并且无R132H-突变IDH1表达或其他IDH突变。在成年患者中,与毛细胞型星形细胞瘤的鉴别诊断很少成为主要问题,因为经典毛细胞特征的病灶通常存在于毛细胞型星形细胞瘤中,并且IDH突变和1p/19q缺失不存在。神经影像学学特征,如中线肿瘤位置和壁结节/囊肿形成,也可以提供有用的辅助信息。BRAF融合基因的分子证明支持毛细胞星形细胞瘤的诊断,尽管BRAF获得和KIAA1549-BRAF融合也在一些IDH突变和1p/19q共缺失的少突胶质细胞肿瘤中有报道。在儿童病例中,少突胶质细胞瘤与毛细胞型星形细胞瘤的分子区分具有挑战性,因为儿童少突胶质细胞瘤通常缺乏IDH突变和1p/19q共缺失,但偶尔表现出BRAF融合基因(见缺乏IDH突变和1p/19q共缺失的少突胶质细胞瘤)。因此,这种鉴别诊断必须主要依靠组织学和影像学特征,除非可以应用基于大规模甲基化和/或突变谱的先进分子检测方法,提供实体特异性甲基化或突变谱。临床表现和特征性分子特征有助于弥漫性软脑膜胶质神经元肿瘤的鉴别诊断,结合KIAA1549- BRAF基因融合和1p缺失(或1p/19q共缺失)但无IDH突变。
【细胞起源】尽管将中枢神经系统肿瘤命名为少突胶质细胞肿瘤可能意味着少突胶质细胞谱系细胞的组织发生,但支持这一假设的证据是间接的,仅基于这些肿瘤中的肿瘤细胞与正常少突胶质细胞的形态学相似性。人类少突胶质细胞瘤是否源于成熟少突胶质细胞、未成熟胶质前体或神经干细胞的肿瘤转化也是未知的。转基因小鼠的实验数据表明,少突胶质细胞组织学的胶质瘤可能起源于中枢神经系统的不同细胞类型,包括神经干细胞、星形胶质细胞和少突胶质细胞前体细胞。尽管存在多种靶向细胞类型和致癌事件,但在转基因脑肿瘤中通常发现少突胶质细胞瘤样表型。一些研究表明少突胶质细胞瘤可能起源于NG2阳性和不对称细胞分裂缺陷的少突胶质祖细胞。然而,少突胶质前体细胞可能会导致少突胶质细胞瘤或星形胶质细胞瘤,这取决于驱动转化的基因,这表明在决定胶质瘤表型时,致癌信号在细胞来源中占主导地位。
【遗传表达谱】
①细胞遗传学:少突胶质细胞瘤的细胞遗传学研究揭示了染色体1和19之间的不平衡易位,导致der(1;19)(p10;q10)染色体,导致1p和19q的全臂缺失,并保留del[t({ 1;19)(Q10;p10)]染色体。
②IDH突变和1p/19q共缺失:少突胶质细胞瘤的定义改变是同时发生IDH1或IDH2突变、1p和19q全臂缺失。WHO II级少突胶质细胞瘤中>90%的IDH突变是IDH1 R132H突变,这种突变很容易通过免疫组织化学染色检测到。在<10%的病例中,存在其他IDH1密码子132或IDH2密码子172突变,少突胶质细胞瘤中IDH2突变的比例高于星形胶质细胞瘤。1p和19q的联合全臂缺失总是与IDH突变相关,这表明在没有IDH突变的情况下检测1p/19q共缺失应该会引起不完全/部分缺失的怀疑,这种缺失在IDH野生型间变性星形细胞瘤和胶质母细胞瘤的亚群中已被检测到,并伴有不良预后。
③1p或19q上的异常基因:少突胶质细胞瘤在19q13.2上的果蝇头状核基因(CIC)的人类同源物中有频繁的突变,大多数IDH突变和1p/19q共缺失的少突胶质细胞瘤含有CIC突变。这些肿瘤中较小的一部分也携带1 p31.1上的FUBP1基因突变。一项研究确定IDH突变、1p/19q共缺失和TERT启动子突变是少突胶质细胞瘤发病机制中的早期遗传学变化,而CIC突变可能出现在肿瘤进展的后期。据报道,1p(例如CAMTA1、CHD5、CITED4、DFFB、DIRAS3、PRDX1、ATRX、AJAP1和TP73)和19q(例如EMP3、ARHGAP35、PEG3和ZNF296)上的其他基因在IDH突变和1p/19q共缺失的少突胶质细胞瘤中显示异常的启动子甲基化和/或表达减少。1p上的pH调节基因SLC9A1的表观遗传沉默与少突胶质细胞的细胞内pH降低和酸负荷恢复减弱有关,这可能归功于IDH突变和1p/19q共缺失的少突胶质细胞瘤的独特生物学。④TERT启动子突变:与IDH突变型弥漫性星形细胞瘤不同,IDH突变型和1p/19q共缺失少突胶质细胞瘤缺乏ATRX突变,但实际上总是在TERT启动子区携带激活突变,导致TERT表达增加。事实上,TERT启动子突变与IDH突变胶质瘤中的1p/19q共缺失密切相关,并且是少突胶质细胞瘤发展的早期事件。然而,TERT启动子突变在IDH野生型胶质母细胞瘤中也很常见。因此,大规模测序研究确定了三大类脑胶质瘤,具有不同的生物学特征和临床结果。这三组分别由与1p/19q共缺失和TERT启动子突变相关的IDH突变、与TP53和频繁ATRX突变相关的IDH突变以及与TERT启动子突变和胶质母细胞瘤相关基因组异常相关的IDH野生型状态来定义。
【预后和预测因素】
①预后:WHO II级IDH突变和1p/19q缺失少突胶质细胞瘤是典型的生长缓慢的肿瘤,与相对较长的总生存期相关。来自瑞士的一项基于人群的研究显示,少突胶质细胞瘤的中位生存期为11.6年,少突星形细胞瘤的中位生存期为6.6年(均仅根据组织学标准定义),10年生存率分别为51%和49%。CBTRUS记录的少突胶质细胞瘤和少突星形细胞胶质瘤的5年生存率分别为79.5%和61.1%,10年生存率分别为62.8%和46.9%。然而,存活率的估计有明显的不同。一些单一机构的研究记录了低级别少突胶质细胞瘤患者更长的中位总生存期(如>15年),其他研究记录了更短的中位生存期(如3.5年)。这些研究不同的原因可能是由于不同的诊断标准、缺乏关于IDH突变和1p/19q共缺失的分子信息以及不同的治疗方法。少突胶质细胞瘤通常局部复发。复发后恶性进展是常见的,尽管它比弥漫性星形细胞瘤平均需要更长的时间。报道了由IDH突变和1p/19q共缺失少突胶质细胞瘤引起的罕见胶质肉瘤。已经注意到罕见的少突胶质细胞瘤病例,包括1p/19q共缺失的肿瘤,其中患者出现全身转移,通常是在疾病的晚期。有人认为,尽管少突胶质细胞瘤的预后一般较好,但1p/19q共缺失的肿瘤可能更容易发生神经外转移,但这一假设仍未得到证实。②临床因素:与更有利结果相关的特征包括手术时患者年龄更小、位于额叶、表现为癫痫发作、术后Karnofsky评分高、神经影像学上缺乏对比增强以及肉眼可见的完全手术切除。一项研究发现,更大范围的切除与更长的总生存期和无进展生存期相关,但不会延长恶性进展的时间。
③组织病理学:与预后不良相关的组织学特征包括坏死、高核分裂活性、细胞密度高、核异型性、细胞多形性和微血管增生(参见间变性少突胶质细胞瘤、IDH突变和1p/19q共缺失)。然而,这些组织学特征的预后意义需要在具有分子特征的IDH突变和1p/19q共缺失肿瘤的患者中重新评估。微小肥胖细胞和/或胶质纤维少突胶质细胞的存在似乎不影响预后。同样,显著的结缔组织增生与不同的结果无关。推测IDH突变和1p/19q共缺失的少突胶质细胞瘤中的星形胶质细胞样肿瘤成分并不表明生存期较短,但这仍有待证实。
④增殖:几项单一机构研究发现,Ki-67增殖指数较高,通常> 3~5%,与少突胶质细胞瘤患者预后较差相关。一项对32例WHO II级少突胶质细胞瘤患者的研究发现,Ki-67增殖指数>3%表明预后更差。另一项对89例少突胶质细胞瘤患者的研究报告,少突胶质细胞瘤的Ki-67增殖指数< 5%的患者5年生存率为83%,而Ki-67增殖指数> 5%的患者5年生存率仅为24%。这一发现与其他研究相似。一般来说,较早的研究报告了Ki-67增殖指数的独立预后价值,而间变性少突胶质细胞瘤患者的最新数据显示了该指数对单变量而非多变量分析的预后影响。在儿童少突胶质细胞瘤中,Ki-67增殖指数在WHO III级肿瘤中高于WHO II级肿瘤,但对20例儿童低级别少突胶质细胞瘤病例的研究没有显示Ki-67增殖指数的预后价值。
⑤遗传学改变:1p和19q缺失在WHO II级胶质瘤中的预后和预测作用是一个有争议的问题。一些研究表明,1p缺失或1p/19q共缺失的WHO II级胶质瘤与独立于辅助治疗的更长生存期相关,但其他研究没有发现当患者未接受前期放疗或化疗时更长的无进展生存期。同样,在仅接受外科手术切除治疗的WHO II级胶质瘤患者中,IDH突变和MGMT启动子甲基化都与更长的无进展生存期无关。相比之下,IDH突变、1p/19q共缺失和MGMT启动子甲基化被发现与辅助放疗或化疗治疗的低级别胶质瘤患者更好的治疗反应和更长的生存期相关。一项对360例WHO II级弥漫性脑胶质瘤患者的研究表明,IDH突变没有预后作用,而1p/19q共缺失与总生存期较长相关,而TP53突变与总生存期较短相关。因此,IDH突变、1p/19q缺失和MGMT启动子甲基化在WHO II级胶质瘤中的有利预测作用可能与对细胞毒性治疗的更高敏感性有关,而不是与治疗无关的通常更惰性的行为有关。其他基因的遗传或表观遗传改变是否能改善IDH突变和1p/19q共缺失的WHO II级少突胶质细胞瘤患者的预后评估仍有待研究。
⑥预测因素:IDH突变和1p/19q共缺失的WHO II级少突胶质细胞瘤患者的最佳术后治疗是一个正在讨论的问题。肿瘤切除后,放疗和化疗通常被推迟到肿瘤进展时进行,因为治疗相关的神经毒性是预期长期生存患者的主要问题。术后出现症状性残留和进行性肿瘤的患者通常接受放疗和/或化疗的前期治疗。欧洲癌症研究和治疗组织(EORTC)22845试验表明,辅助放疗延长了进行性WHO II级胶质瘤患者的无进展生存期,但不能延长总生存期。放射治疗肿瘤学组(RTOG)9802试验最初也显示,与单纯放射治疗相比,放射治疗加PCV化疗的患者无进展生存期仅增加。然而,最近的长期随访数据也显示,放疗加PCV化疗后总生存率显著增加,尤其是1p/19q共缺失的低级别少突胶质细胞瘤患者。替莫唑胺辅助化疗也可能是进行性低分级少突胶质细胞瘤患者可行的治疗策略,1p/19q共缺失被认为是对替莫唑胺更好反应的预测指标。另一项研究报告称,IDH突变预测WHO II级胶质瘤患者对放化疗有更好的反应。总的来说,这些发现与间变性胶质瘤患者(WHO III级)的三期试验数据一致,该试验表明IDH突变和1p/19q共缺失是放疗和PCV化疗联合治疗后长期生存的预测指标。MSH6错配修复基因突变的存在与替莫唑胺耐药性相关,与MGMT启动子甲基化状态无关。一项研究报告称,1p/19q共缺失预测少突胶质细胞肿瘤患者假进展的风险较低,尽管与更长的生存期有关。
(二)少突胶质细胞瘤,非特指型
【定义】 一种典型少突胶质细胞组织学的弥漫性浸润性神经胶质瘤,其中IDH突变和1p/19q共缺失的分子检测无法完成或不确定。非特指型少突胶质细胞瘤的诊断,保留给具有经典少突胶质细胞组织学的广泛浸润的WHO II级胶质瘤,但由于有限的组织可用性、低肿瘤细胞含量、不确定的测试结果或其他阻碍分子测试的情况,没有证实IDH突变和1p/19q共缺失情况。总的来说,IDH突变和1p/19q共缺失的分子检测对世卫组织少突胶质细胞瘤的分类很重要,这意味着非特指型少突胶质细胞瘤的诊断应仅限于少数病例。IDH突变(特别是IDH1 R132H)和ATRX核阳性的免疫组织化学证明支持了诊断。然而,除非成功测试1p/19q共缺失,否则少突胶质组织学、IDH突变和核ATRX阳性的胶质瘤仍然诊断为非特指型少突胶质细胞瘤。对少突胶质细胞瘤相关标记物如alpha-internexin和NOGO-A 免疫组化阳性,以及核CIC或FUBP1表达缺失,不足以替代1p/19q共缺失的检测。与IDH突变和1p/19q共缺失的少突胶质细胞瘤不同,明显的星形胶质细胞成分的存在与非特指型少突胶质细胞瘤的诊断不符(见少突星形细胞瘤, 非特指型)。
【ICD-0编码】9450/3
【分级】少突胶质细胞瘤,非特指型,在组织学上对应于WHO II级。
(三)缺乏IDH突变和1p/19q共缺失的少突胶质细胞瘤
(儿童型少突胶质细胞瘤)
一小部分组织学上典型的少突胶质细胞瘤在分子检测中发现缺乏IDH突变和1p/19q共缺失。这组病例包括大多数发生于儿童和青少年的少突胶质细胞瘤。在这些病例中,必须仔细检查并排除可能含有少突胶质细胞样肿瘤细胞的组织学相似疾病,特别是胚胎发育不良性神经上皮瘤、室外神经细胞瘤、透明细胞室管膜瘤和毛细胞型星形细胞瘤。然而,鉴别诊断是很困难的,因为个别肿瘤可以显示相关肿瘤(如少突胶质细胞瘤、血管中心性胶质瘤和胚胎发育不良性神经上皮瘤)的重叠组织学特征。此外,分子研究表明,部分儿童少突胶质细胞瘤存在BRAF融合基因,该融合基因也存在于毛细胞型星形细胞瘤。因此,儿童低级别胶质瘤似乎构成了一个重叠的实体谱,单凭组织学方法很难区分。对100例发生于儿童和青少年原分类为少突胶质细胞瘤的肿瘤进行了仔细的回顾,仅50例确认诊断为该肿瘤,而其他50例显示其他实体的组织学特征,如毛细胞型星形细胞瘤、胚胎发育不良的神经上皮瘤和少突星形细胞瘤。经病理证实的具有典型组织学的50例少突胶质细胞瘤中,38例为低级别,12例为间变性。50例均为弥漫性浸润性胶质瘤,由一致的圆形细胞构成,可见核周空晕和继发性结构形成(主要为神经周围的卫星现象)。钙化和微囊也很常见。然而,大多数肿瘤缺乏IDH1 R132H和1p/19q共缺失,组织学进展罕见。儿童低级别弥漫性胶质瘤的高通量分子分析显示,在超过50%的病例中存在FGFR1基因部分重复或MYB重排,包括具有少突胶质细胞或少突星形细胞组织学的肿瘤。MYB相关的MYBL1转录因子基因重排也有报道。这些实验结果表明,大多数儿童弥漫性胶质瘤(包括具有少突胶质细胞或少突星形细胞组织学的肿瘤)在基因和生物学上与成人病例不同。然而,还需要进一步的研究来全面描述这些少见肿瘤的分子特征,并阐明它们是否构成肿瘤的差异性。
•••未完待续•••
























共0条评论