[导读] 编译整理:强子
嗅癌
以往,具有类似嗅母细胞瘤的神经外胚层特征、但也有上皮分化(即CK为非局灶性表达、或有腺体形成)的鼻腔鼻窦肿瘤很难进行分类。有些病理医师将其归类于经典嗅母细胞瘤的可接受诊断范围内,但也有人用诸多其他诊断名称,具体如伴异源性上皮分化的嗅母细胞瘤、混合性嗅母细胞瘤与癌、嗅神经上皮瘤、鼻腔鼻窦腺癌母细胞瘤亚型、嗅癌。最近的临床、组织病理学、免疫组化、分子特征研究均表明,这类肿瘤应为单独一组,嗅癌应为最合适的名称。
文献中以嗅癌为名称的病例报道不足百例,且既往分类方案的不清导致很难确定其准确发生率。目前最大规模的报道中,患者年龄12岁至82岁不等,年龄中位数47岁。需要注意的是,高达40%的患者小于40岁,且男女之比为3.4:1。
与嗅母细胞瘤一样,绝大部分嗅癌发生于临近筛板的鼻腔上部。临床表现为肿物所致的症状,如鼻塞、鼻出血、鼻腔或眼眶疼痛、意识状态改变。按照前述Kadish-Morita分期方案,绝大部分嗅癌确诊时都是C期,常有颅内受累。虽然尚未证实有因果关系,但某些嗅癌病例发生于放疗后。
组织学上,嗅癌一般呈不规则分叶状及融合片状,少见情况下会有致密巢状、缎带状、条索状。该肿瘤主要为原始的神经外胚层细胞构成,具体为胞质稀少、细胞核大、成角、深染。可见细胞核铸型样及细胞-细胞嵌合在一起的表现。核分裂显著升高,可见大量凋亡小体,也常见带状坏死。相当一部分病例中存在显著菊型团形成及神经纤维性基质,罕见情况下会有大量神经纤维带。有些病例中,可能难以区分腺体和菊型团。几乎所有的嗅癌都是Hyams分级3级或4级。
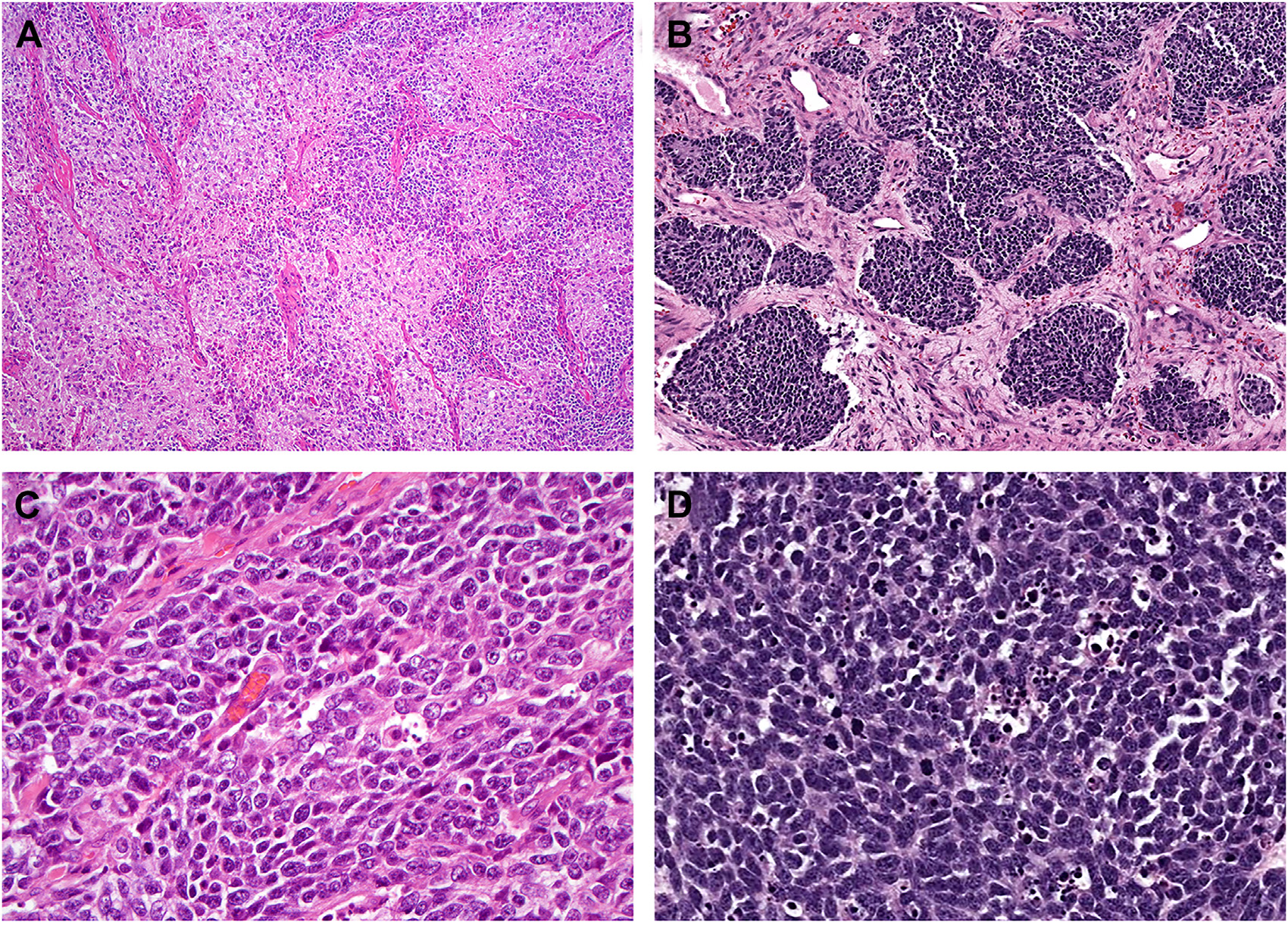 图9.嗅癌,结构排列呈片状、融合的分叶状,偶见实性巢状;肿瘤细胞主要为神经外胚层细胞,细胞核大、深染、成角,且有大量核分裂及凋亡小体。
图9.嗅癌,结构排列呈片状、融合的分叶状,偶见实性巢状;肿瘤细胞主要为神经外胚层细胞,细胞核大、深染、成角,且有大量核分裂及凋亡小体。
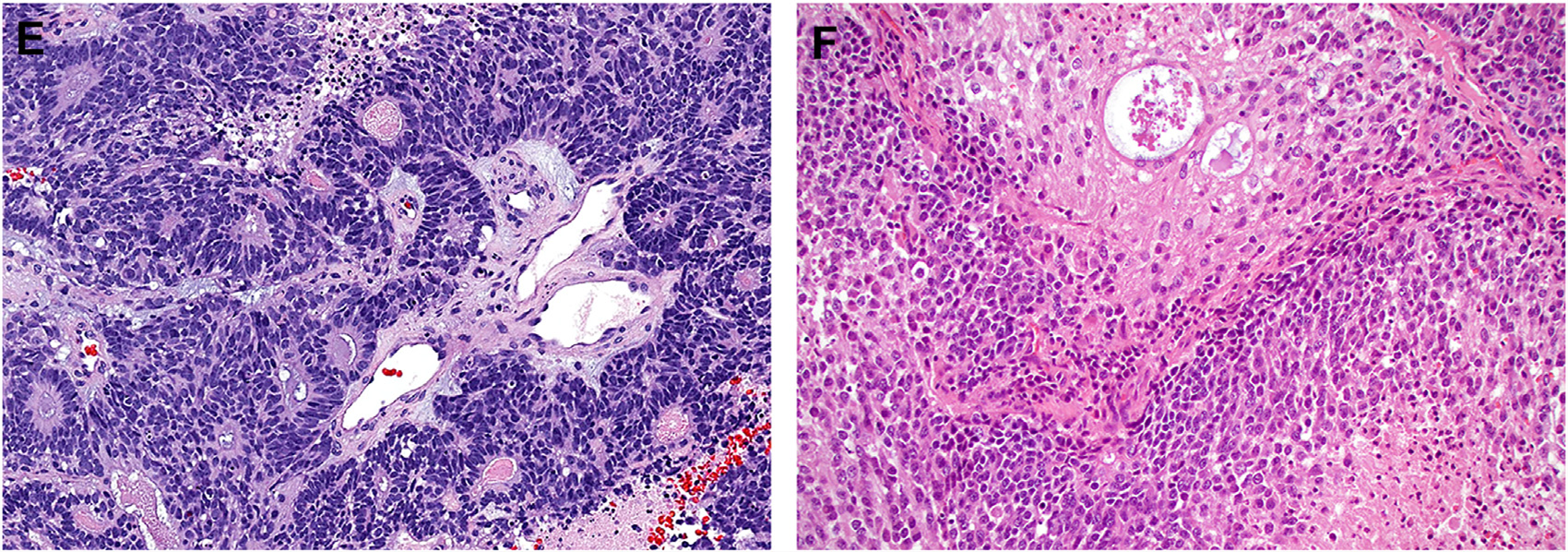 图10.嗅癌有明确的菊型团及数量不等的神经纤维性基质,偶有大片神经纤维带。
图10.嗅癌有明确的菊型团及数量不等的神经纤维性基质,偶有大片神经纤维带。
嗅癌绝大部分都会有上皮分化的形态学表现,一般为腺体形成。这些腺体为立方状至柱状细胞构成,胞质丰富、嗜酸性。排列结构不一,具体如广泛的背靠背小管、有神经外胚层细胞围绕的拉长管腔、散在单个腺泡。需要注意的是,腺细胞的细胞学非典型要比神经外胚层细胞轻微,核分裂活性低,坏死也少。部分病例会有终板及明确的纤毛。不过,虽然细胞形态温和,但复杂的增生结构、并与神经外胚层细胞密切相关,这些都说明这些腺体为神经源性、而非陷入的正常成分。罕见情况下,嗅癌还会有致密的鳞状桑椹体。
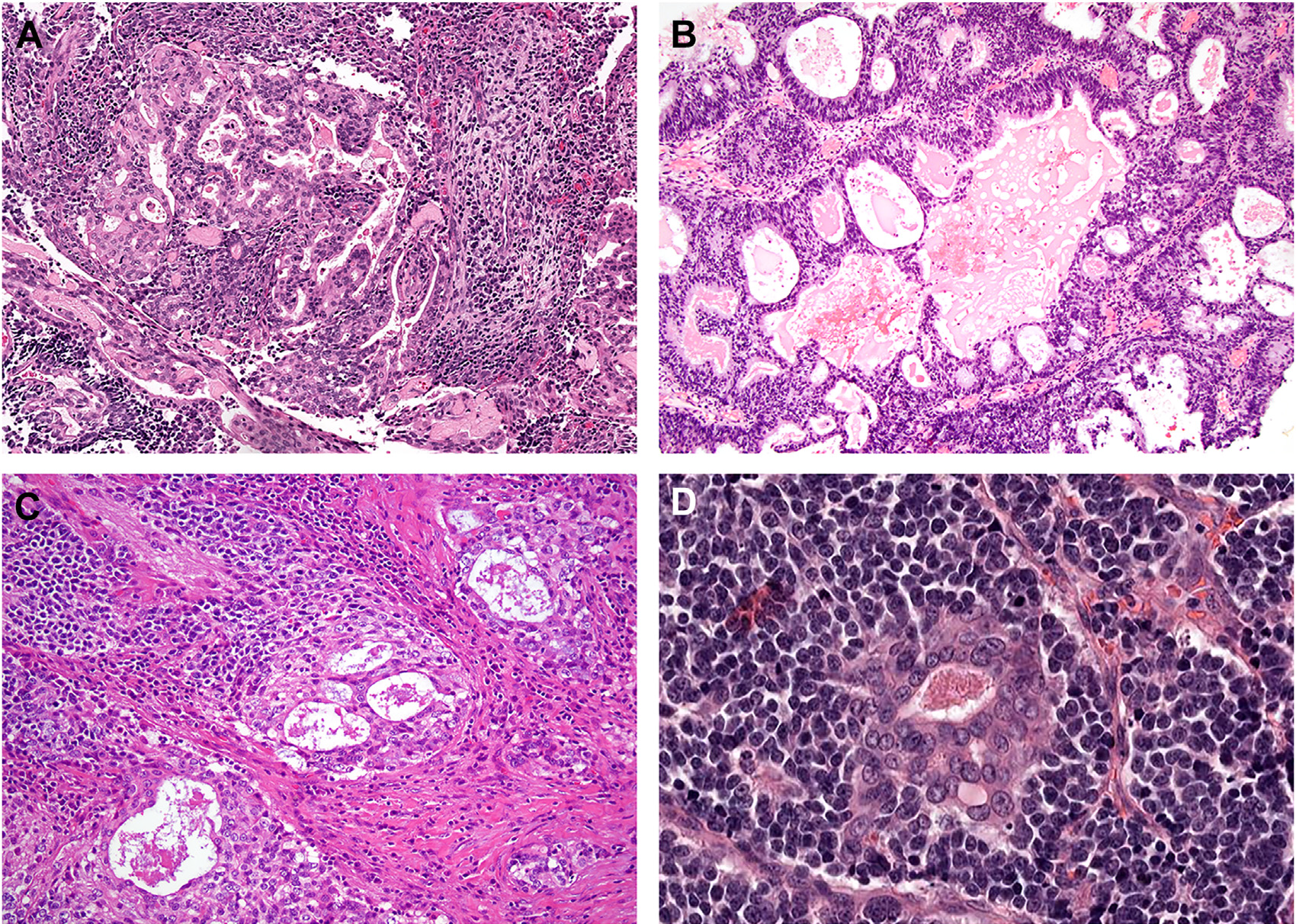 图11.大部分嗅癌中都混杂有腺体,具体如广泛的背靠背小管(A)、周围有神经外胚层细胞的腺腔(B)、单个腺泡(C)。腺细胞的细胞核圆形至卵圆形,染色质均一(D)。
图11.大部分嗅癌中都混杂有腺体,具体如广泛的背靠背小管(A)、周围有神经外胚层细胞的腺腔(B)、单个腺泡(C)。腺细胞的细胞核圆形至卵圆形,染色质均一(D)。
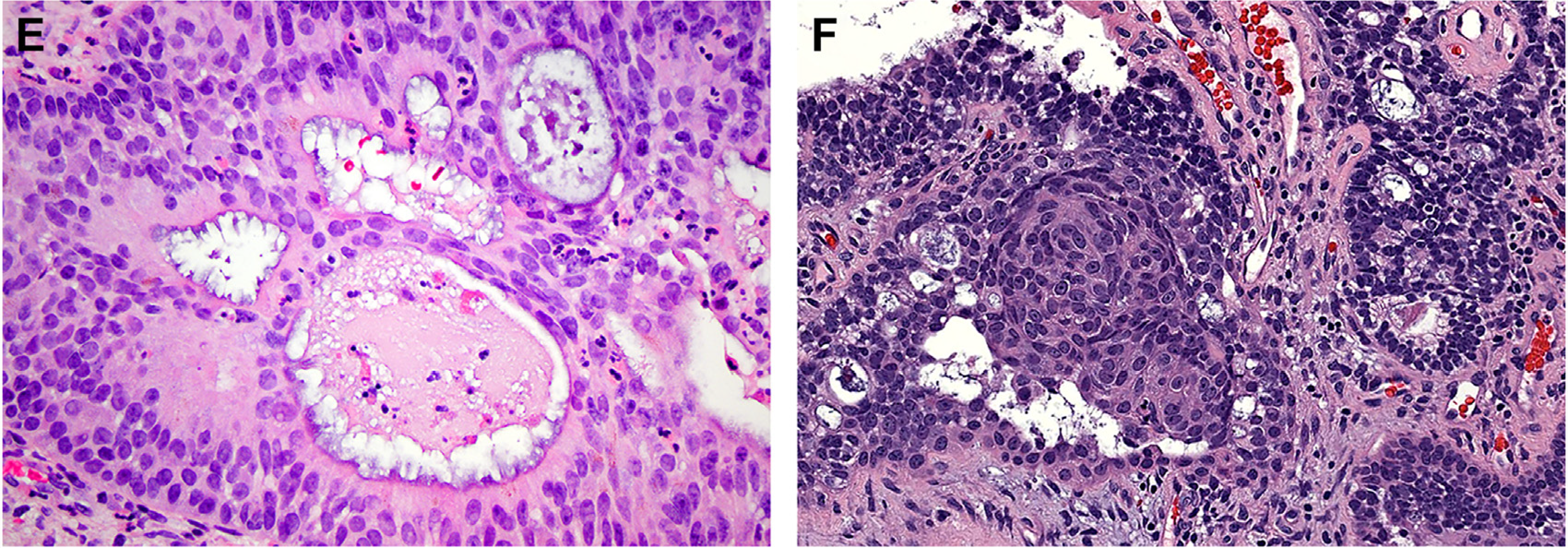 图12.部分嗅癌中可见伴纤毛的终板(左),罕见情况下有鳞状桑椹体(右)。
图12.部分嗅癌中可见伴纤毛的终板(左),罕见情况下有鳞状桑椹体(右)。
根据定义,嗅癌的免疫组化层面有神经内分泌及上皮分化的双重证据:嗅癌必须至少阳性表达一种特异性的神经内分泌标记,其表达情况从弥漫至局灶不等,但总体要比嗅母细胞瘤中的表达弱一些。Syn和INSM1要比CgA更为敏感。嗅癌也会有一定程度的CK表达,且大部分病例都并非局灶性(即10%以上的肿瘤细胞着色)。低分子量CK(如CAM5.2)的表达要比广谱CK(如AE1/AE3)更为弥漫。实际上,一般腺体中广谱CK的表达要比在神经外胚层细胞的表达更强。大部分嗅癌都会有S100阳性的支持细胞网,但这一特征要比嗅母细胞瘤更为局灶。约半数嗅癌也会有p63和p40围绕上皮巢的基底处散在阳性。
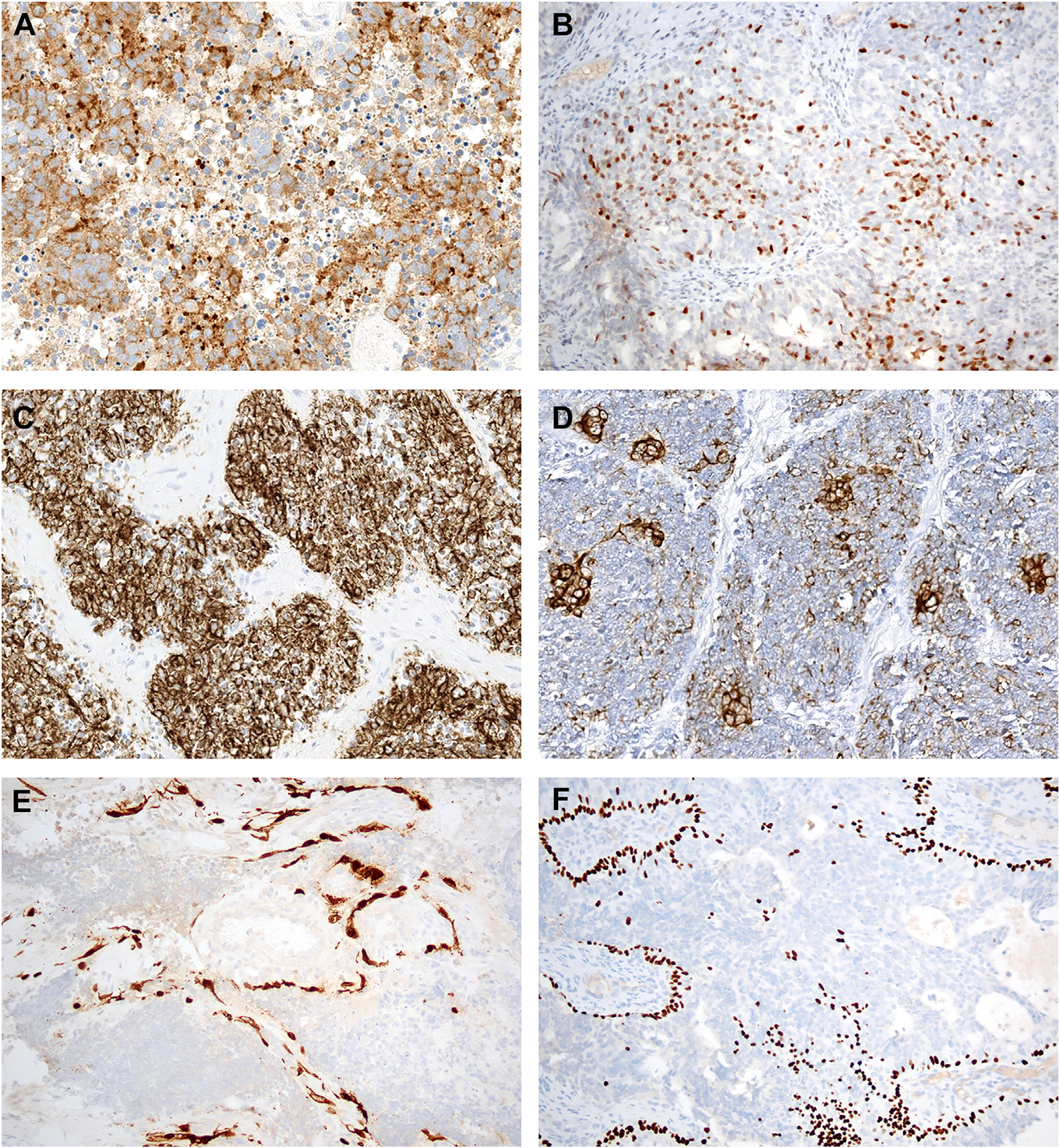 图13.嗅癌程度不等的表达神经内分泌标记,如Syn(A)、INSM1(B),也同时会有CK的表达,如CAM5.2弥漫阳性(C)、非局灶性表达AE1/AE3且腺体成分比神经外胚层成分着色更强(D)。部分嗅癌还有散在的S100阳性支持细胞网(E),且基底部分阳性表达p40(F)。
图13.嗅癌程度不等的表达神经内分泌标记,如Syn(A)、INSM1(B),也同时会有CK的表达,如CAM5.2弥漫阳性(C)、非局灶性表达AE1/AE3且腺体成分比神经外胚层成分着色更强(D)。部分嗅癌还有散在的S100阳性支持细胞网(E),且基底部分阳性表达p40(F)。
嗅癌具有一系列嗅母细胞瘤中并不常见的体细胞性突变;最常见的改变是Wnt信号通路改变,如CTNNB1和PPP2R1A。虽然这些突变是致癌性的,但仅有部分病例可见β-catenin的细胞核阳性表达。另一组嗅癌有ARID1A的失活。符合嗅癌组织学诊断标准的病例中,有少数具有IDH2突变,但有作者认为这类肿瘤应重新归类为IDH2突变的鼻腔鼻窦癌。甲基化谱系研究表明,嗅癌可能是具有ARID1A、SMARCA4、CTNNB1突变的一类独特聚类肿瘤。目前来说,嗅癌的诊断无需分子检测。
目前关于嗅癌尚没有长期随访数据,但初步研究表明这一肿瘤具有侵袭性行为。约半数患者在中位时间8个月内出现进展,这一时间要比嗅母细胞瘤更短。有限的随访数据中,20%的病例出现远处转移,28%的病例死于该肿瘤。少数嗅癌患者对小细胞癌方案的诱导化疗效果较好。
未完待续
往期回顾:
小部位,大问题-鼻腔鼻窦处病理集中学--嗅母细胞瘤及嗅癌(一)


















共0条评论