[导读] 编译整理:强子
类似阑尾黏液性肿瘤的病变
阑尾低级别黏液性肿瘤的诊断可能难度尤其大,因为多年来其命名和定义性标准已有相当大的改变,且不同专业团体之间的命名还并无统一标准。此外,有些炎症性病变也可非常类似黏液性肿瘤。文献中也有研究表明,会诊的情况下病理医师的意见会有显著不一致。很多情况下,最初诊断为黏液性肿瘤而送会诊的情况下,会重新被诊断为良性、炎性病变。这种不一致可能是此前报道中成人择期阑尾切除术后肿瘤发生风险增加的原因;不过与此对应,最近有研究复阅了临床有可疑肿物性病变特征的阑尾择期切除标本,发现肿瘤的发生率仅为2%,远低于此前报道。
可能会类似阑尾肿瘤的炎症性病变中,需和黏液性肿瘤鉴别的最重要病种是择期阑尾切除中的炎症后病变或破裂的憩室。用IV类抗生素、和/或引流治疗,然后延迟阑尾切除的择期阑尾切除病例更为多见,已有研究发现非手术治疗与成人的预后改善有关。一般来说,患者最终还会进行阑尾切除手术,因为阑尾炎有复发风险,且影像学检查有持续异常的时候需排除肿瘤可能。
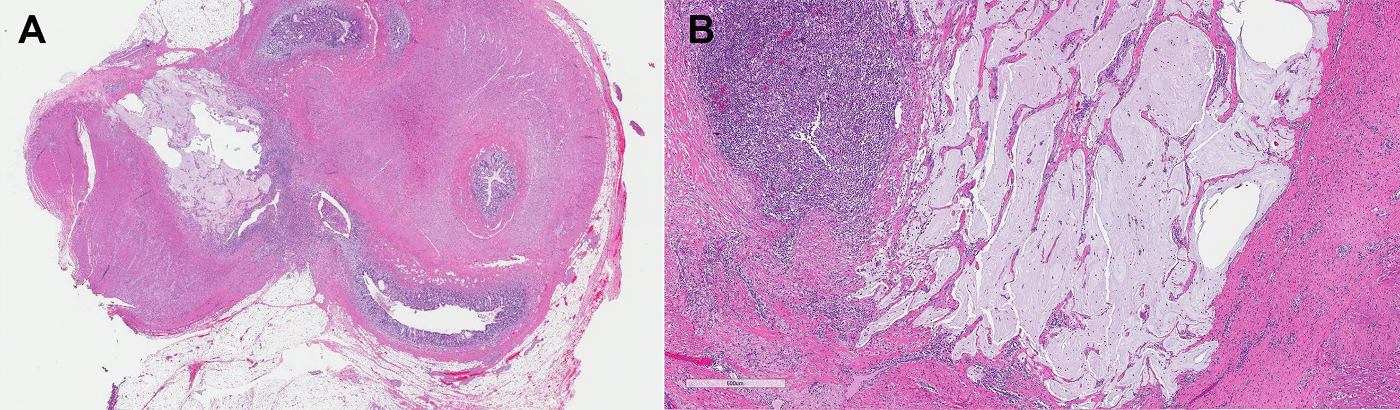 图5.炎症后阑尾,尤其是择期阑尾切除标本中,可能会在肌层查见黏液湖(A);常为无细胞性,且伴显著炎症反应(B)。
图5.炎症后阑尾,尤其是择期阑尾切除标本中,可能会在肌层查见黏液湖(A);常为无细胞性,且伴显著炎症反应(B)。
临床和影像学检查可能有助于炎症性病变和肿瘤的鉴别:黏液性肿瘤患者更可能表现为非典型腹部症状,或影像学检出偶见肿物,而不是阑尾炎的典型症状。此外,研究表明,阑尾直径>2cm者更多提示为黏液性肿瘤。
组织学上,炎症后阑尾可有诸多特征,如外渗的增生碾压、黄色肉芽肿性炎、机化的脓肿、外渗的无细胞黏液湖。此外,上皮可有修复性、增生性改变并伴杯状细胞增多。根据本文原作者此前对92例伴低级别黏液性肿瘤的阑尾与非肿瘤性、炎症性阑尾(主要为择期阑尾或伴憩室病变的阑尾)的比较,结果发现两组病变之间的某些大体特征及组织学特征的确存在显著不同,详见表1。非肿瘤性阑尾最具特征性的镜下表现是黏膜固有层存在、支持隐窝,阑尾壁层次明确,并不像LAMN中那样一般为纤维层状。此外,虽然这两类病种都可以出现阑尾壁或阑尾外的黏液湖,但曾有破裂的炎症后阑尾为无细胞黏液湖,伴阑尾穿孔、脓肿、淋巴浆细胞浸润,且常有巨噬细胞或多核巨细胞。浆膜面黏液也可出现于反应性、炎症性阑尾病变,但一般为散在、局灶。炎症性表现的阑尾伴憩室的病例也不少见。尽管憩室可类似LAMN中的憩室样生长,但前者仍有围绕隐窝周围的黏膜固有层,且一般会伴有炎症。
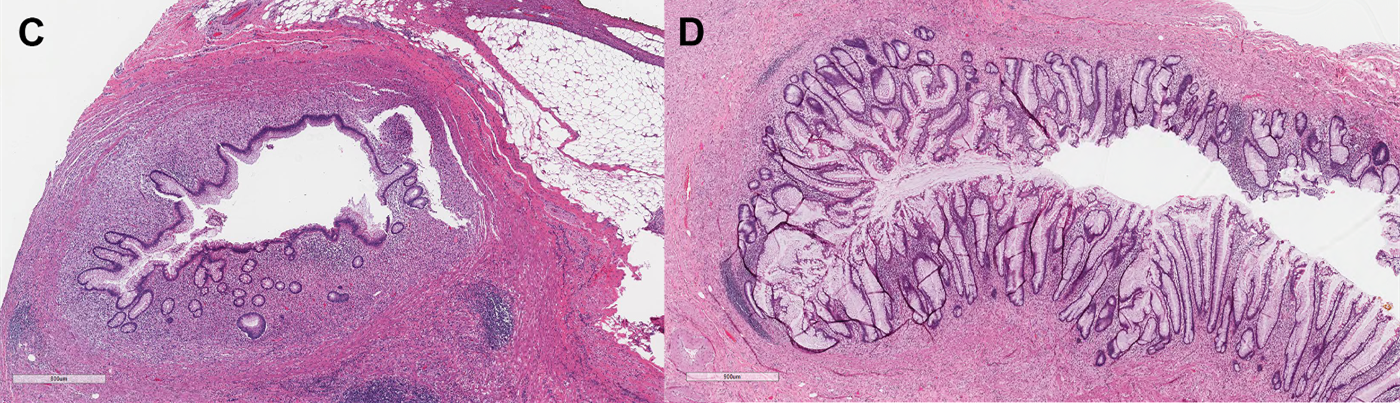 图6.炎症后病变也可有反应性黏液上皮增生,此时可类似黏液性肿瘤;不过,上皮仍有黏膜固有层包绕、黏膜肌层完整。
图6.炎症后病变也可有反应性黏液上皮增生,此时可类似黏液性肿瘤;不过,上皮仍有黏膜固有层包绕、黏膜肌层完整。
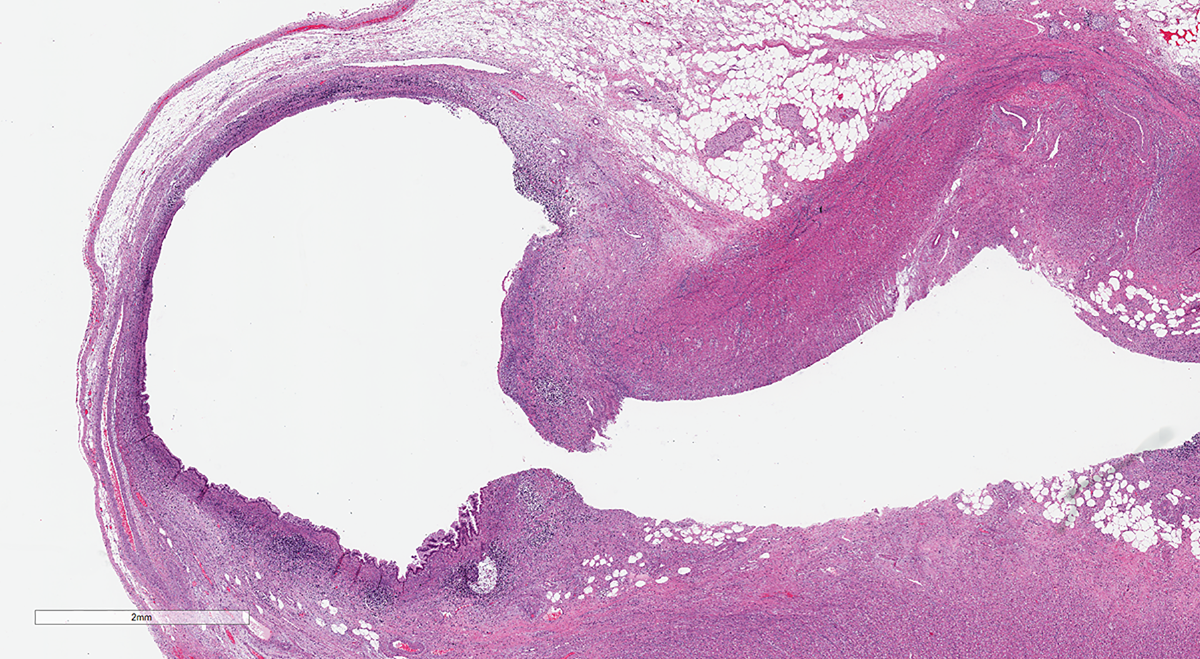 图7.阑尾憩室病变,可类似黏液性肿瘤,但与择期阑尾切除标本相似,在反应性上皮周围应可查见黏膜固有层、黏膜肌层。一般来说会伴有显著的炎症及肉芽组织,尤其破裂的情况下。
图7.阑尾憩室病变,可类似黏液性肿瘤,但与择期阑尾切除标本相似,在反应性上皮周围应可查见黏膜固有层、黏膜肌层。一般来说会伴有显著的炎症及肉芽组织,尤其破裂的情况下。
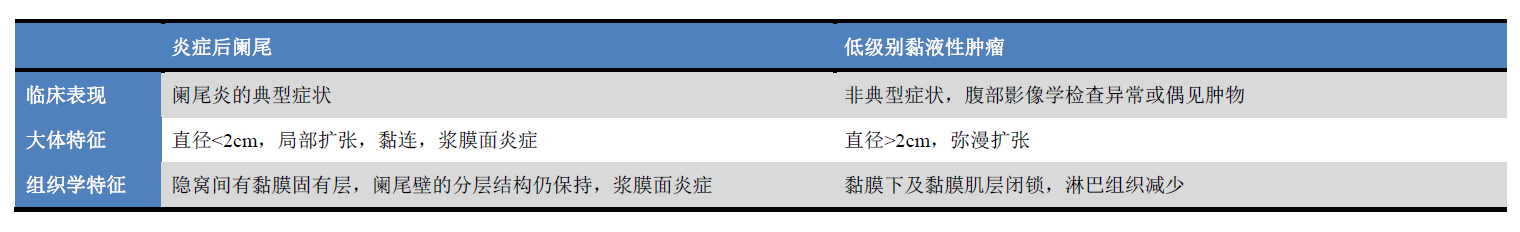
表1. 炎症后阑尾及低级别黏液性肿瘤鉴别要点
如前所述,尽管组织学诊断困难的胃肠道病变中进行分子检测辅助的情况越来越多,但包括阑尾在内的反应性、炎症性上皮也可有KRAS突变,因此检出突变并不能证实诊断为肿瘤。
阑尾子宫内膜异位在阑尾切除标本中占比高达2-3%,也可类似低级别黏液性肿瘤。虽然大部分病例中,特征性的间质性可做出鉴别,但子宫内膜腺体出现肠上皮化生、甚至扩张、并有黏液的时候,鉴别诊断还是有难度的。间质也可出现蜕膜样变,会类似黏液样表现。
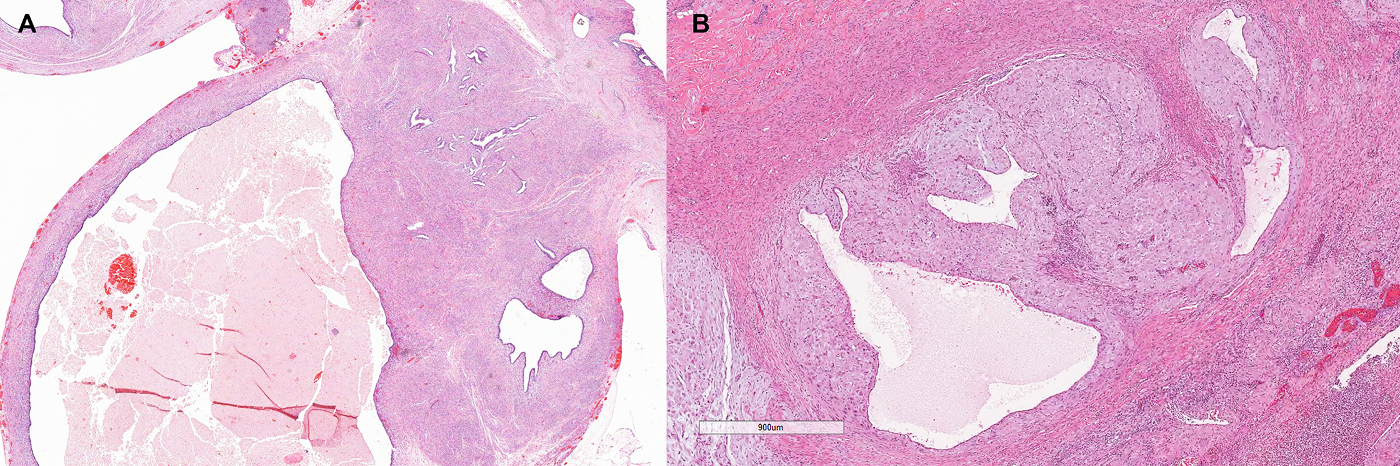 图8.阑尾子宫内膜异位,腺体扩张并有黏液的时候可类似肿瘤性病变(A),但此时有相关的子宫内膜间质。(B)部分病例中,子宫内膜异位可有蜕膜样变的间质成分。
图8.阑尾子宫内膜异位,腺体扩张并有黏液的时候可类似肿瘤性病变(A),但此时有相关的子宫内膜间质。(B)部分病例中,子宫内膜异位可有蜕膜样变的间质成分。
无蒂锯齿状病变也可发生于阑尾,此时虽然一般会类似结肠相应病变,但可出现黏液上皮特征,此时会类似黏液性肿瘤。这两种病变均为环周受累,但锯齿状病变中有扩张的隐窝、基底部可能有分支表现,周围有黏膜固有层和完整黏膜肌层包绕。
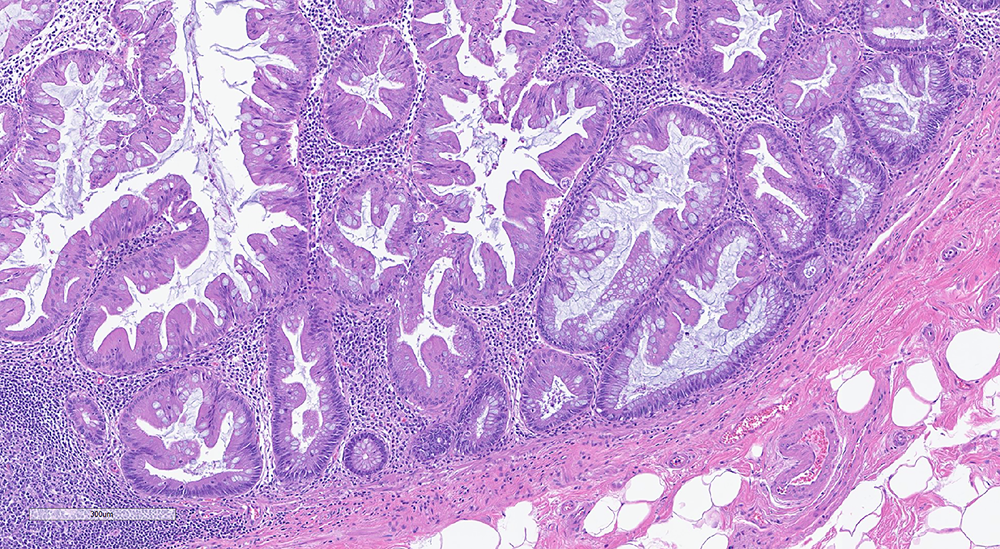 图9. 无蒂锯齿状病变,可累及阑尾管腔,形态学会有弥漫锯齿状、基底宽大的隐窝,匍匐在黏膜肌层。
图9. 无蒂锯齿状病变,可累及阑尾管腔,形态学会有弥漫锯齿状、基底宽大的隐窝,匍匐在黏膜肌层。
小结
黏液性阑尾肿瘤(Mucinous appendiceal neoplasms)在病理医师和临床医师中仍然存在广泛的争议和讨论。这类病变的混淆可能部分源于其“尽管细胞学异型性较低且缺乏侵袭性特征,但仍能够扩散并播散至腹膜”。诊断术语的多样性以及专家之间在命名上的持续分歧,导致了对这些患者的诊断、治疗和随访缺乏标准化。不幸的是,这种情况常常导致不必要的诊断操作和影像学随诊检查。
病理医师不仅需要了解如何区分黏液性肿瘤与良性病变的相似之处,还需要意识到文献中关于这些病变患者的治疗反应和总体预后的不一致性。一般来说,当黏液和肿瘤细胞局限于右下腹时,这些患者的预后通常较好,进展/播散的风险较低。关注这些结果,可能会减轻患者不必要的焦虑和过度的随访,同时节省医院资源并降低整体医疗成本。
最后,对于任何有争议的病理表现,病理医师有责任与外科医生和肿瘤医师保持开放的沟通,并确保病理报告被充分理解,以便正确指导适当的治疗。
——全文完——
往期回顾:
阑尾肿瘤病理新进展-黏液性肿瘤(一)
阑尾肿瘤病理新进展-黏液性肿瘤(二)



















共0条评论