[导读] 编译整理:强子
大部分病例中,阑尾NET的诊断相对简单,一般无需考虑太多鉴别诊断问题。罕见情况下才可能需要考虑鉴别其他病种。
杯状细胞腺癌
杯状细胞腺癌不久之前还是被称为“杯状细胞类癌”的,主要是其中存在免疫组化表达Syn和CgA的内分泌细胞。也正是因为这一点,加之其原有的名字,因此临床上常有混淆,且毫无疑问在相关肿瘤数据库中会有不准确的问题存在。根据定义,低级别的杯状细胞腺癌形成巢状或小管状,细胞形态温和,核浆比低,且胞质内有黏液或呈嗜酸性。相关结构常排列呈向心性、而不是致密巢状,且细胞核呈均质表现、而不是胡椒盐样。因此,虽然该组肿瘤有时候免疫组化方面和NET存在重叠,但其组织学特征是不同的。
高级别杯状细胞腺癌可有诸多不同的侵袭性形态学表现,这些都与NET明显不同。
低分化神经内分泌癌
低分化的神经内分泌癌虽然形态学不同于NET,但免疫组化方面可存在某些相似性,即阳性表达神经内分泌标记。与消化管其他部位一样,阑尾的神经内分泌癌也分为大细胞型和小细胞型两种:前者的细胞有显著核仁,胞质显著嗜双色性;而后者胞质稀少,染色质均质、深染,细胞核呈铸型样。这两种情况下的瘤细胞都主要呈片状,核分裂和坏死容易查见。消化管神经内分泌中,有些病例背景中的被覆上皮可见异型增生;但NET中这一特点罕见。大细胞神经内分泌癌乍一看可类似NET,但前者具有侵袭性特征,且并无特殊结构,应有助于做出鉴别。小细胞神经内分泌癌一般不会误判为NET。如果做Ki-67检测,神经内分泌癌的增殖指数极高(>60%),而阑尾NET的增殖指数很少超过10%。好在这两种类型的神经内分泌癌在阑尾都属于罕见。
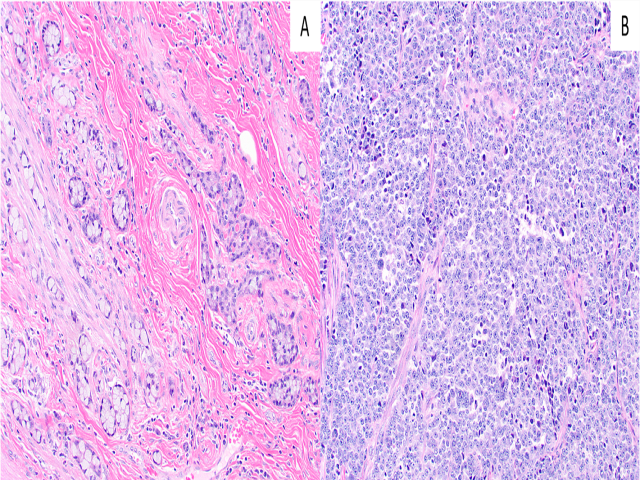
图6. 左为阑尾杯状细胞腺癌,细胞呈巢状,并有杯状特征;该肿瘤免疫组化阳性表达神经内分泌标记,但形态学也可以与阑尾NET鉴别开。右为低分化神经内分泌癌,该肿瘤免疫组化也阳性表达神经内分泌标记,但会有更为显著的侵袭性组织学特征,如核分裂、坏死。
混合型神经内分泌-非神经内分泌肿瘤
这是指具有神经内分泌成分(如NET、神经内分泌癌)和非神经内分泌成分(几乎总是腺癌或鳞癌)的双相型恶性肿瘤。这一肿瘤在阑尾也属于罕见。该肿瘤一般为神经内分泌癌和腺癌构成,因此有时候也被称为混合型腺癌和神经内分泌癌。偶尔也有杯状细胞腺癌与此肿瘤有关。混合型神经内分泌-非神经内分泌肿瘤中也可有NET成分,但与单纯性NET的不同在于存在非神经内分泌成分。
经典腺癌
阑尾的经典型腺癌一般为黏液性,但也可有其他类型,如印戒细胞型、锯齿状、“非特指”类型等。这些瘤种几乎总是形成大体可见的肿物、且深入阑尾壁。不过,小的高分化腺癌因为其成角生长,因此有时也可类似管状型NET,但此时细胞学方面不会有神经内分泌特征。所有的其他类型腺癌都要明确鉴别NET。有些腺癌免疫组化可表达Syn,因此仅这一点不能用于二者鉴别。
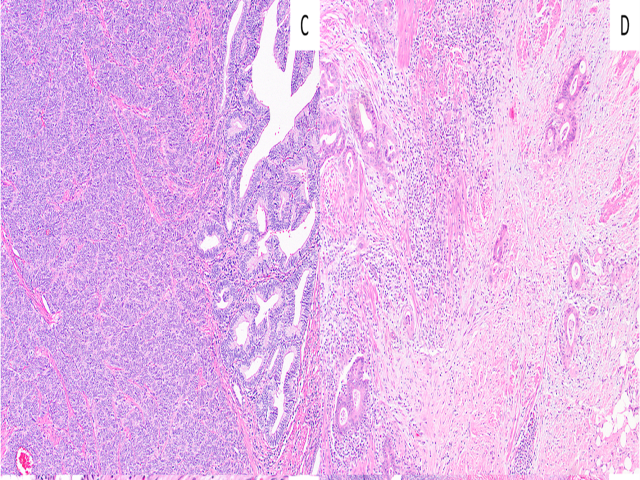
图7. 左为混合型神经内分泌-非神经内分泌肿瘤,其中有神经内分泌成分(本例为神经内分泌癌)和非神经内分泌成分(本例为腺癌)。右为阑尾腺癌,乍看可能会累死管状型的阑尾NET,但细胞多形性更为显著、管腔内有坏死、背景有促纤维组织增生。
其他
其他需要鉴别的病种在阑尾非常罕见,或很少导致鉴别困难,具体如复合性神经节细胞瘤/神经瘤与神经内分泌肿瘤、副节瘤、血管球瘤、转移性肿瘤。就转移性肿瘤而言,本文原作者表示层在回肠NET行右半结肠切除的标本中,发现阑尾内或阑尾附近存在小灶的NET。这种情况有时候主要累及阑尾系膜,可能是肠系膜的肿瘤沉积;但也有些病例的确存在于阑尾本身,此时对于转移和原发的鉴别来说,即使不是完全不可能、也的确很困难。其他与部位恶性肿瘤(如乳腺癌、卵巢浆液性癌)转移至阑尾者,形态表现多样,且也可位于阑尾内的任何部位。

图8. 左为复合性神经节细胞瘤/神经瘤与神经内分泌肿瘤,其中有巢状、管状的内分泌细胞,但间质也有施万细胞增生、并散在节细胞样细胞;右为神经内分泌肿瘤累及阑尾的周围,本例为回肠原发病例转移而来。
病变进展的危险因素
阑尾NET出现进展,几乎总是表现为转移性播散至右半结肠的淋巴结。幸运的是,远处转移(如肝脏转移、腹膜播散)非常罕见,具体几率约1%。文献中关于阑尾NET进展风险研究仅为中-小规模。
1987年,有研究发现小于2cm的阑尾NET不会出现转移,且大部分病例随访25年也未出现复发。不过,2-3cm者、>3cm者出现转移的几率分别为21%、44%,其中有些还是“无法切除的远处转移播散”。同时,该研究中还提出,系膜播散和血管侵犯可能是疾病进展的危险因素。
后续研究与此类似,也主要是着眼于肿瘤大小及其他可能与疾病进展相关的危险因素。大部分较大规模研究也都发现肿瘤大小是淋巴结转移的显著预测因素,相关阈值一般为1-2cm之间。
除了大小之外,脉管侵犯似乎是淋巴结转移认可度最高的危险因素,已有诸多研究报道了这一点。除此之外报道的其他危险因素一致性都不太高,具体如:WHO分级2级,神经周围浸润,系膜受累,切缘状态。
治疗
大部分情况下,阑尾NET的治疗都相对简单:绝大部分病例手术切除可治愈,且预后极好。不过,正如前文所述,关于何时进行何种手术的决策过程并非完全没有争议。
NCCN建议中,对于<2cm的阑尾NET行单纯手术切除而无需随诊。如果NET较大、或切缘阳性、或淋巴结阳性,该指南建议影像学检查、可能的话做右半结肠切除。相关研究也支持这一建议:右半结肠切除并未改变<2cm阑尾NET的生存;有纳入278例肿瘤大小1-2cm阑尾NET的研究中,中位时间13年的随访中,阑尾切除与右半结肠切除之间未见总生存差异。该研究中还评估了13%的仅做阑尾切除、且可能有淋巴结转移的患者,未发现有临床后果;淋巴结转移不会影响患者预后的观点,当然会对阑尾NET的治疗产生较为广泛的影响。
NCCN指南中,对于阑尾NET远处转移的治疗原则是和消化管其他部位NET相同的,也就是如果可能的话手术减瘤、生长抑素类似物治疗、mTOR抑制剂(依维莫司)治疗、肽受体放射性核素治疗等。
北美神经内分泌肿瘤学会、欧洲神经内分泌肿瘤学会对于局灶性阑尾NET的建议更为细致。具体来说,<1cm、或<2cm的低风险阑尾NET,仅做阑尾切除;其中的低风险定义,在北美神经内分泌肿瘤学会为切缘阴性、组织学低级别、无阑尾根部受累、无脉管侵犯、无阑尾系膜侵犯。除此之外则适合、或至少要考虑右半结肠切除。美国外科学会的指南与此类似,即对于<1cm、无不良特征的阑尾NET进行阑尾切除即可;对于<2cm者则应根据组织学特征、患者的意愿进行个案分析再做决策。根据上述信息,目前对于1-2cm的阑尾NET恰当治疗方案还并不明确、且是有争议的。
全文完
往期回顾:
阑尾肿瘤病理新进展-高分化神经内分泌瘤(一)
阑尾肿瘤病理新进展-高分化神经内分泌瘤(二)
















共0条评论