[导读] 编译整理:强子
大体表现
阑尾NET主要发生于阑尾尖端,偶见于阑尾体部或根部。罕见情况下也有弥漫累及整个阑尾的病例。由于该肿瘤一般仅在对整个阑尾进行镜下仔细检查后偶见,因此建议大体取材时就要将阑尾尖端对剖并均送检。对于有显著肿物的病例来说,阑尾NET则形成界清、灰黄灰褐色结节。约半数的阑尾NET不足1cm,80%都为2cm以下。
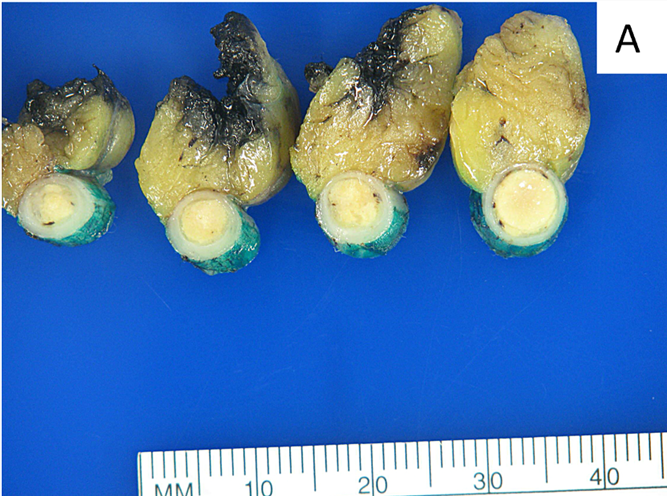
图1.阑尾NET大体表现,可见形成界清的、实性、黄色肿物,本例累及阑尾全长。
镜下特征
阑尾NET的组织学诊断一般相对容易,具体为肿瘤细胞增生,排列成实性巢状、条索状、和/或缎带状。单个瘤细胞形态均一,典型情况下染色质呈团块状,即“胡椒盐样”,有显著的颗粒状、嗜双色性胞质。细胞核偶有多形性。有时候,可有一定比例的细胞胞质呈透明表现,罕见情况下整个肿瘤可能都是由透明细胞构成。部分病例可能会有淋巴血管侵犯或神经周围侵犯。
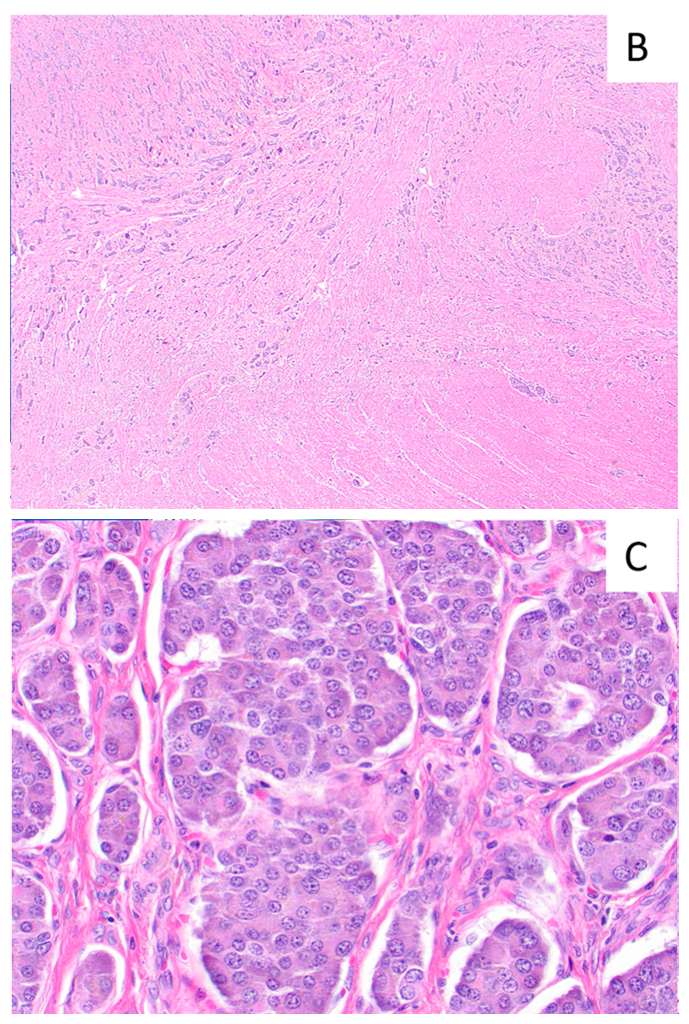
图2.阑尾NET组织学表现,低倍镜下瘤细胞呈缎带状、条索状,在阑尾壁内浸润性生长;高倍镜下,阑尾NET的细胞巢中,可见典型的胡椒盐样染色质,胞质丰富、嗜双色性。
需要指出的是,阑尾NET并不总是发生于阑尾的黏膜面,有些似乎发生自阑尾肌壁间,因此容易累及浆膜面,甚至肿瘤较小的时候就出现这一特点。
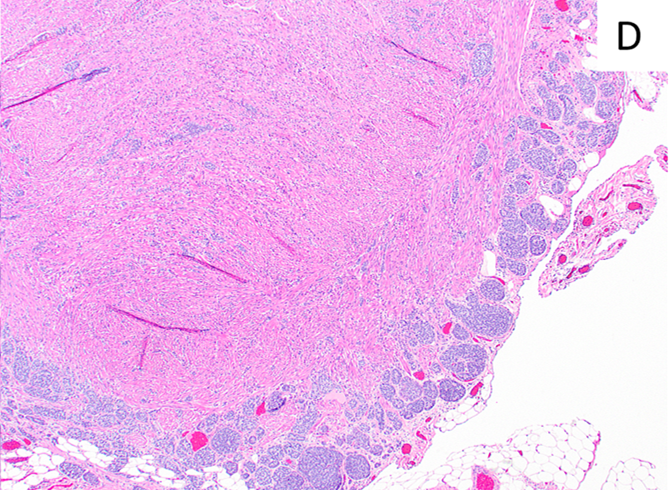
图3.本例阑尾NET,不足1cm,发生于阑尾肌壁间,很容易累及相邻的浆膜面。
阑尾NET的细胞大部分为分泌五羟色胺的EC型细胞;L型细胞者罕见,其结构呈梁状。这类细胞会释放GLP1和其他的胰高血糖素原肽类。这组肿瘤几乎总是很小、偶见。管状型阑尾NET也属于罕见,此前被称为管状类癌。这一形态的阑尾NET形成具有假腔隙的成角结构,因此如果没有注意到其形态温和的典型神经内分泌细胞特征,则可能会被误判为浸润性腺癌。
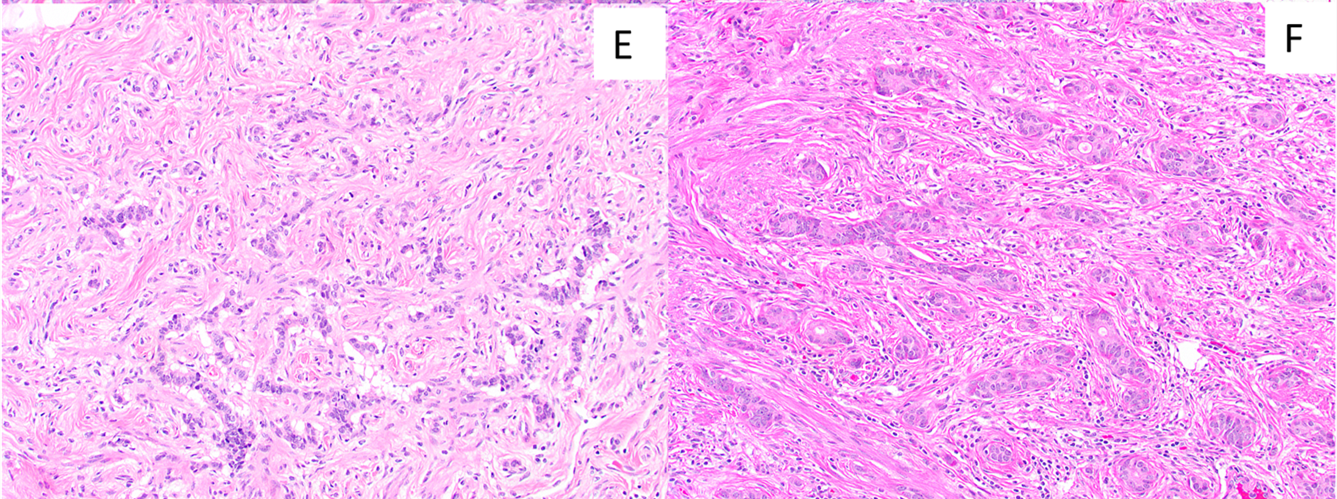 图4.L细胞型的阑尾NET一般较小,且为形态温和的神经内分泌细胞形成纤细缎带状;管状型阑尾NET,细胞形成较宽的管状,尽管细胞形态为神经内分泌表现,但结构上常见假腺样表现。
图4.L细胞型的阑尾NET一般较小,且为形态温和的神经内分泌细胞形成纤细缎带状;管状型阑尾NET,细胞形成较宽的管状,尽管细胞形态为神经内分泌表现,但结构上常见假腺样表现。
免疫组化
阑尾NET大部分弥漫、强阳性表达经典神经内分泌免疫组化标记,如Syn、CgA、INSM1;但前述L细胞型阑尾NET一般并不表达CgA,而是表达CgB。虽然目前尚没有阑尾来源的特异性标记,但胃肠道特异性标记(如CDX2、SATB2)有助于原发灶未明情况下转移性病变的判断。瘤细胞巢周围有时会有S100的阳性表达。虽然阑尾NET可以产生激素类物质,如五羟色胺、高血糖素、胰腺多肽、YY肽,但常规进行这类激素的检测一般并无实际意义,也未用于临床。
一旦诊断了阑尾NET,则应做免疫组化Ki-67以进行分级。绝大部分病例都是1级,即Ki-67增殖指数<3%,核分裂计数低。有少数病例为2级,Ki-67增殖指数3%至20%。3级的病例极为罕见。
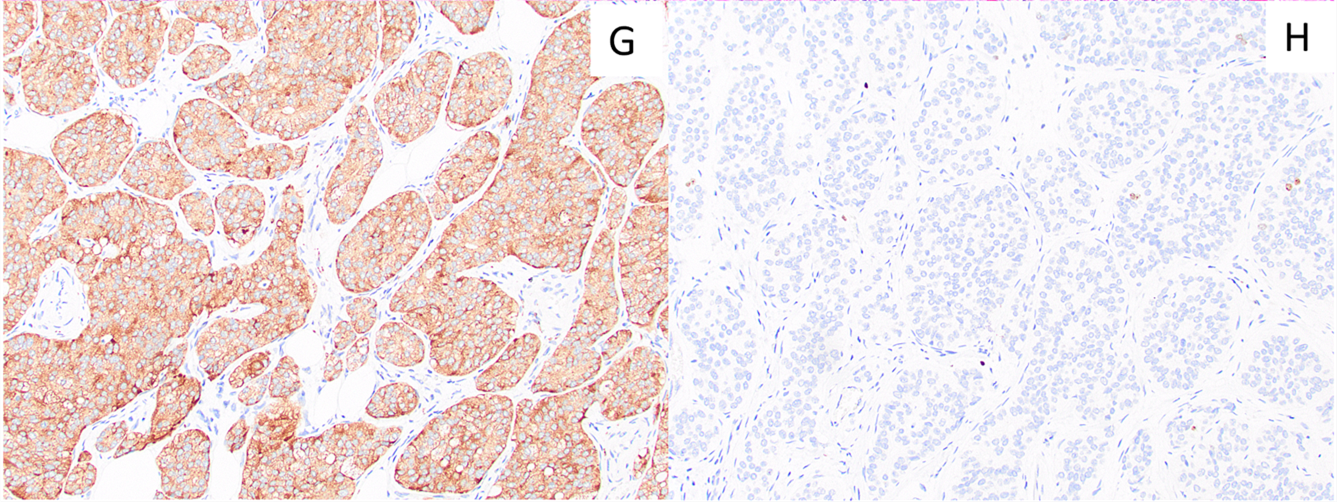 图5.阑尾NET,免疫组化阳性表达神经内分泌标记,左图示为Syn阳性;阑尾NET需做Ki-67免疫组化来进行分级(右图),但一般较低。
图5.阑尾NET,免疫组化阳性表达神经内分泌标记,左图示为Syn阳性;阑尾NET需做Ki-67免疫组化来进行分级(右图),但一般较低。
分子特点
仅限于阑尾NET的分子数据非常有限,但基因组方面似乎是相当稳定的。阑尾NET并没有阑尾腺癌、杯状细胞类癌、神经内分泌癌中常见的突变,即KRAS、APC、BRAF、KDM6A、ARID1A。阑尾NET在分子层面也不同于回肠的NET,后者一般会有18号染色体的缺失。
分期
AJCC分期方案中,有专门的阑尾NET方案,是不同于阑尾腺癌、杯状细胞腺癌、神经内分泌癌的。阑尾NET的分期依据是与肿瘤大小、和/或浸润深度相关的综合标准。较低级别的肿瘤中,pT分期完全根据肿瘤大小而定:pT1期肿瘤是<2cm,肿瘤>2cm、但<4cm时为pT2,不过,pT3及pT4的肿瘤分期则依据肿瘤大小、肿瘤浸润深度、是否有相邻器官或结构的受累。肿瘤>4cm、或侵及浆膜下和/或阑尾系膜则为pT3;pT4的分期则与肿瘤大小无关,阑尾NET穿透网膜则为pT4a,直接侵及相邻结构(如腹壁)则为pT4b,但侧向直接累及相邻肠管则不属于pT4b。与此对应,腺癌的分期方案则是根据侵犯深度而定,即根据阑尾受累的层次而定。
阑尾NET中淋巴结转移的分期分两种情况:如果无淋巴结受累,则为pN0;如果(在阑尾系膜处或近右半结肠处)有淋巴结阳性则为pN1。远处转移的情况下,肝脏转移记为pM1a,非肝脏的远处转移(如骨)则记为pM1b;如果肝脏和肝外都有转移,则记为pM1c。
未完待续
往期回顾:
阑尾肿瘤病理新进展-高分化神经内分泌瘤(一)


















共0条评论