[导读] 编译整理:杨海峰,王强
外周神经鞘肿瘤
神经纤维瘤
神经纤维瘤为良性外周神经鞘肿瘤,罕见累及乳腺,但神经纤维瘤病1型患者的确可表现为乳腺皮肤结节。该肿瘤可为楔形活检或粗针穿刺活检,除非临床有特殊表现,否则无需手术切除。乳腺的神经纤维瘤在大体、镜下、免疫组化和分子特征方面与其他部位相同病变是相似的。
大体检查,神经纤维瘤为境界清楚的灰褐色结节状,伴程度不等的黏液样变和囊性退行性变。组织学上,神经纤维瘤可为孤立性、弥漫渗透性、丛状等表现,具体可有外周神经的所有细胞成分,如肿瘤性的施万细胞、神经束膜细胞、树突状细胞、纤维母细胞、肥大细胞、轴突。病变细胞杂乱分布,间质疏松、水肿,伴“胡萝卜丝样”嗜酸性胶原束,并无施万细胞瘤中Verocay小体时的细胞核栅栏状特点。神经纤维瘤也可有细胞密度的增加、或细胞核的退行性非典型,但显著细胞增多、明确的细胞核非典型、核分裂增加这些都要考虑非典型神经纤维瘤或恶性外周神经鞘瘤。
免疫组化方面,神经纤维瘤一般局灶表达S100和SOX10,这反应了其细胞成分混杂的特点。与此相对,施万细胞瘤完全为施万细胞构成,因此免疫组化S100和SOX10为弥漫阳性。神经纤维瘤可程度不等的表达CD34,但不表达CK、ER、平滑肌分化标记。除施万细胞瘤外,还要鉴别神经化黑素细胞痣(neurotized melanocytic nevus)、真皮纤维瘤、乳腺肌纤维母细胞瘤、纤维瘤病样化生性癌。不过,真皮纤维瘤和肌纤维母细胞瘤不表达S100和SOX10,纤维瘤病样化生性癌表达CK。
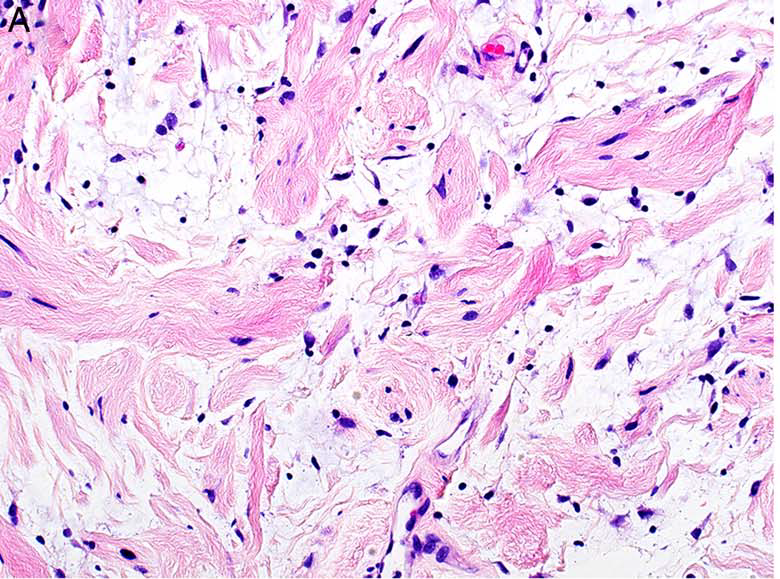 图11.神经纤维瘤,形态温和的梭形细胞,并有慢性炎症细胞,背景为黏液样间质,伴显著嗜酸性、碎片状的胶原束。
图11.神经纤维瘤,形态温和的梭形细胞,并有慢性炎症细胞,背景为黏液样间质,伴显著嗜酸性、碎片状的胶原束。
施万细胞瘤
施万细胞瘤为良性外周神经鞘肿瘤,可累及乳腺真皮、乳腺实质、胸壁。与神经纤维瘤相似,也可能是楔形活检或粗针穿刺活检,临床无特殊的情况下无需手术切除。乳腺施万细胞瘤的大体、组织学、免疫表型都和其他部位的相同病变是类似的。
大体检查,施万细胞瘤切面灰褐色,伴程度不等的黏液样或囊性退行性变。与外周神经鞘中所有细胞成分都可见的神经纤维瘤不同,施万细胞瘤完全为施万细胞构成。该肿瘤一般境界清楚,包膜表现不一,细胞梭形,细胞核波浪状、两端变细,细胞核栅栏状,并有Verocay小体;细胞分界不清,伴程度不等的细胞核非典型和数量不等的核分裂。施万细胞瘤细胞数量不等,可有富于细胞的Antoni A区和细胞稀疏的Antoni B区。间质特点也表现不一,可有大量小至中等的毛细血管,部分有血栓并伴血管壁显著玻璃样变,伴程度不等的黏液样变和囊性退行性变,或有出血,可有炎症细胞及吞噬含铁血黄素的组织细胞。
免疫组化方面,与神经纤维瘤不同,施万细胞瘤弥漫阳性表达S100和SOX10;施万细胞瘤不表达CK、CD34和ER。乳腺施万细胞瘤首先应鉴别肌纤维母细胞瘤,尤其栅栏状或施万细胞瘤样亚型;不过。肌纤维母细胞瘤表达CD34、不表达S100。
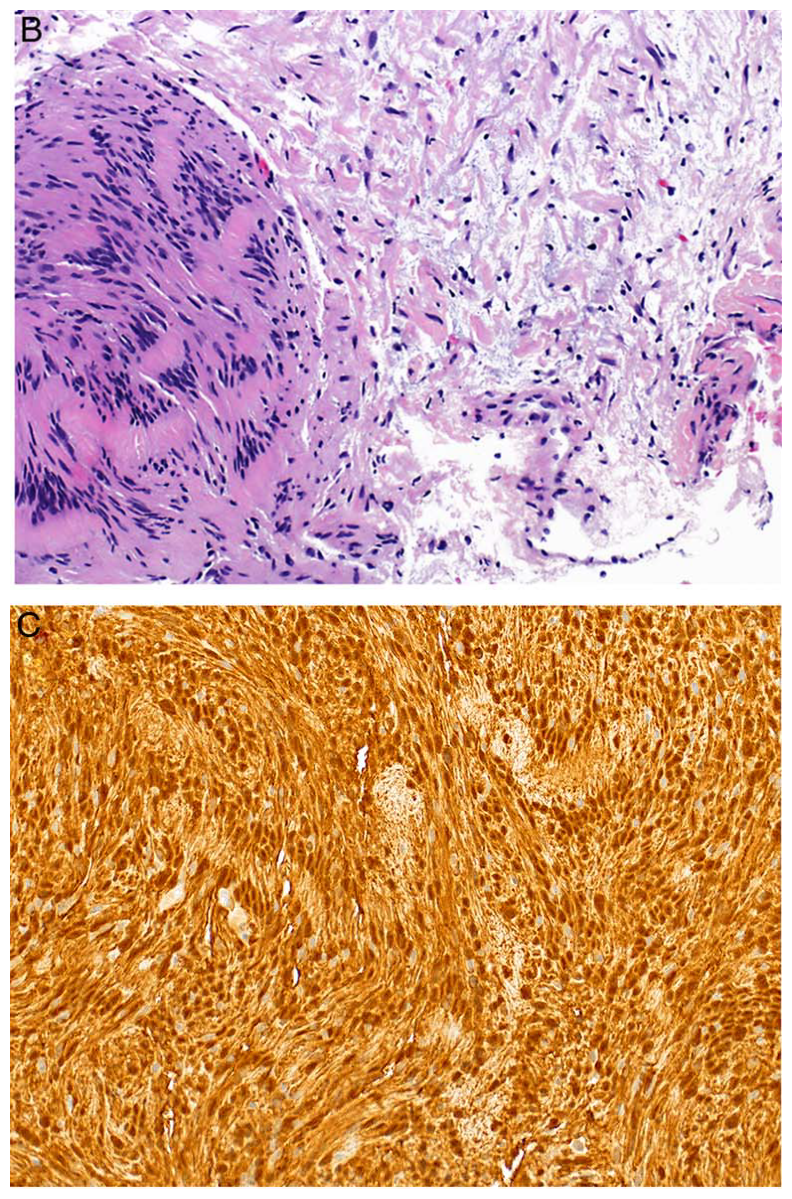 图12.施万细胞瘤,可见交替的富于细胞(Antoni A)区和细胞稀疏的(Antoni B)区,细胞梭形,细胞核波浪状,两端细,间质为黏液样;免疫组化施万细胞弥漫表达S100。
图12.施万细胞瘤,可见交替的富于细胞(Antoni A)区和细胞稀疏的(Antoni B)区,细胞梭形,细胞核波浪状,两端细,间质为黏液样;免疫组化施万细胞弥漫表达S100。
颗粒细胞肿瘤
临床及影像学上,颗粒细胞瘤因边界不规则、渗透入周围组织而类似恶性病变。该肿瘤可发生于真皮,且可能会导致被覆鳞状上皮出现假上皮瘤样增生增生,还可发生于乳腺实质、或胸壁。乳腺颗粒细胞瘤的大体、组织学、免疫组化特征与其他部位同一病种相似。
颗粒细胞瘤组织学为多边形细胞的增生,细胞核圆形,胞质丰富、嗜酸性、颗粒状,细胞分界不清。颗粒细胞瘤的细胞在致密胶原束中穿插时,形态学可更为梭形表现。颗粒细胞瘤可在正常组织周围浸润、并侵入其中,也包括发生于乳腺时累及乳腺导管和腺泡。颗粒细胞瘤中可出现非典型特征,具体如细胞核多形性、空泡状,有显著核仁,核浆比高,核分裂多见,坏死,梭形细胞形态;出现三个或更多非典型特征则提示恶性。
颗粒细胞瘤来源于施万细胞,因此免疫组化表达神经嵴来源的指标,如S100、SOX10;不过,也表达inhibin和CD68。乳腺颗粒细胞瘤需鉴别多形性小叶癌、组织细胞样小叶癌、浸润性大汗腺型癌、肌纤维母细胞瘤、组织细胞增生,后者如黄色肉芽肿性炎症、脂肪坏死。与癌不同,颗粒细胞瘤不表达CK。如果形态学为梭形细胞构成的肿物性病变,则可能会类似肌纤维母细胞瘤,但颗粒细胞瘤不表达CD34和平滑肌分化标记。
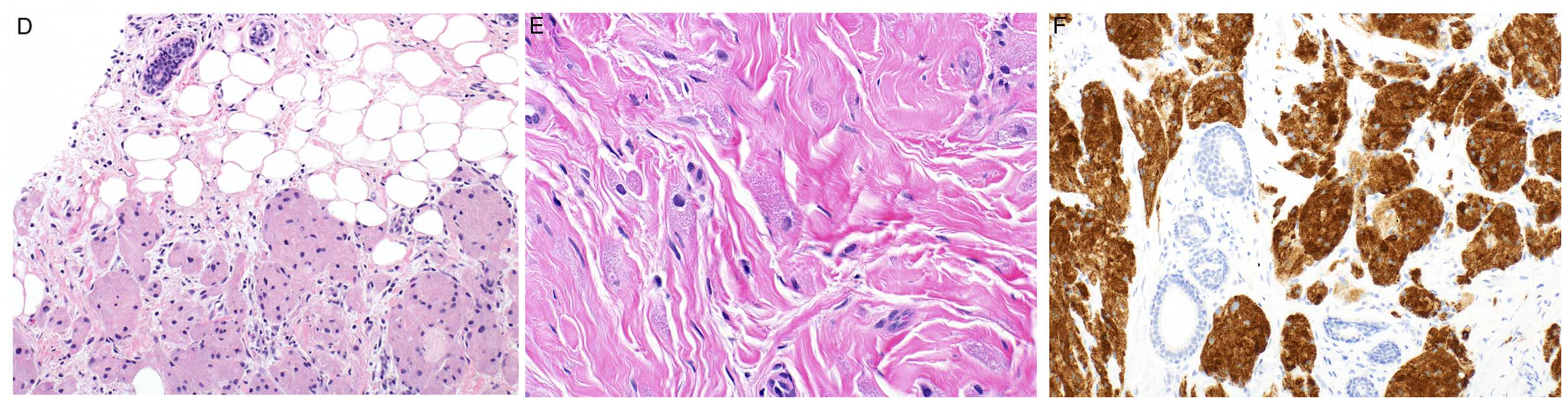 图13.颗粒细胞瘤,形态学为多边形细胞,呈单个或单行受压表现,胞质丰富、嗜酸性、颗粒状;免疫组化inhibin弥漫强阳性,且可以百度CD68和S100。
图13.颗粒细胞瘤,形态学为多边形细胞,呈单个或单行受压表现,胞质丰富、嗜酸性、颗粒状;免疫组化inhibin弥漫强阳性,且可以百度CD68和S100。
恶性外周神经鞘肿瘤
恶性外周神经鞘肿瘤(malignant perioheral nerve sheath tumor,MPNST)发生于乳腺者相对罕见,且其大体、镜下、免疫组化特征与其他部位的MPNST相似。相比相应的良性病变来说,MPNST形成浸润性肿物、且常伴坏死区。该肿瘤常与前驱的神经纤维瘤或外周神经相关。
组织学上,MPNST为上皮样至梭形细胞程度不等的增生,细胞核具有低级别至高级别的非典型,细胞核深染、多形性,核分裂活性高。结构方面,呈弥漫生长或束状生长。有些MPNST的细胞密度可有变化,即细胞丰富和细胞稀疏区呈带状分布,伴黏液样改变或透明变性。富于细胞的区域则会导致MPNST在低倍镜下呈大理石状。也可能会有异源性肉瘤样成分,如恶性Triton瘤中的横纹肌母细胞分化。
免疫组化方面,MPNST与乳腺的其他恶性梭形细胞肿瘤存在重叠,因此粗针穿刺活检的情况下鉴别诊断难度很大。该肿瘤的S100和SOX10呈特征性的仅灶性着色,也可能会有CK的局灶表达。对于乳腺病例来说,此时主要应鉴别化生性癌和恶性叶状肿瘤,且化生性癌也可能会表达S100和SOX10。此前认为,H3K27me表达缺失对于MPNST高度特异,但最近有研究发现黑色素瘤、滑膜肉瘤、血管肉瘤、骨肉瘤、纤维肉瘤、隆突性皮肤纤维肉瘤中可能也会有部分病例存在H3K27me的表达缺失。此外,部分浸润性导管癌、化生性癌、恶性叶状肿瘤也可有H3K27me的表达缺失。因此,不能仅凭H3K27me表达缺失做出乳腺或腋窝MPNST的诊断,应注意结合其他免疫组化特征、肿瘤形态、临床病史而综合判断。
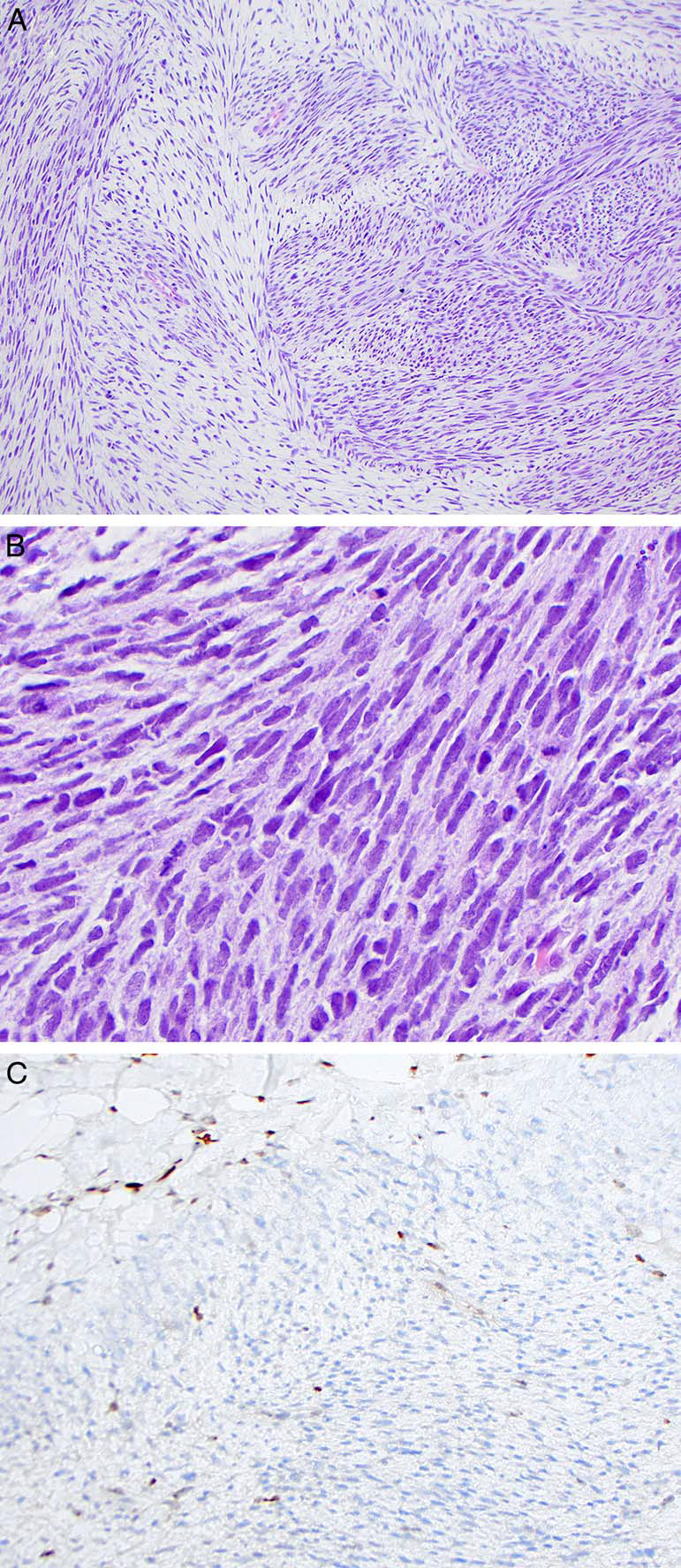 图14.恶性外周神经鞘肿瘤,可见细胞丰富区和黏液样细胞稀疏区呈交替带状,细胞为梭形,细胞核深染,可见显著核分裂;免疫组化H3K27me表达缺失,正常脂肪细胞和内皮细胞可作为阳性内对照。
图14.恶性外周神经鞘肿瘤,可见细胞丰富区和黏液样细胞稀疏区呈交替带状,细胞为梭形,细胞核深染,可见显著核分裂;免疫组化H3K27me表达缺失,正常脂肪细胞和内皮细胞可作为阳性内对照。
——未完待续——
往期回顾:
乳腺间叶性及梭形细胞病变诊断策略(一)
乳腺间叶性及梭形细胞病变诊断策略(二)
乳腺间叶性及梭形细胞病变诊断策略(三)
乳腺间叶性及梭形细胞病变诊断策略(四)

















共0条评论