[导读] 编译整理:强子
癌前病变中的钙化
最近有证据表明,柱状细胞改变(尤其伴非典型者,后者有时也称为平坦型上皮非典型【flat epithelial atypia,FEA】)、非典型导管增生、非典型小叶增生、小叶原位癌都可以视为低级别乳腺癌的前驱病变。该组病变的特征之一就是大部分为非可触及,因此更常见筛查中经钼靶而检出。
平坦型上皮非典型中,是细胞学非典型与柱状细胞改变或柱状细胞增生的结构特征相叠加,此时常见钙化。实际上这类病变就是因伴钙化而检出。这种情况下钙化的为管腔内分泌物,是一种主动钙化机制,且形态可呈颗粒状。有研究发现,56%(9/16)“非典型囊性小叶”中可见钙化,该病的细胞学特点与结构表现类似目前所称的平坦型上皮非典型;这种情况下的钙化也是分泌性钙化。
类似的钙化也曾报道于非典型导管增生。非典型导管增生本身并不常见,但随着乳腺筛查的推广,检出也逐步增多。非典型导管增生相关的钙化一般表现为高密度,呈簇状、点状钙化,影像学可能会考虑为中间型病变。
小叶瘤变(即非典型小叶增生、小叶原位癌)目前实际已被视为前驱病变,且非典型小叶增生与小叶原位癌之间的区分也逐渐模糊起来。小叶瘤变中也可见钙化。有文献在27例立体定向辅助活检标本确诊的单纯性小叶瘤变病例中,发现22例存在钙化(89%),其中19例仅为钙化、3例为钙化伴肿物性病变。
小叶瘤变中的钙化有两种形式:典型的非坏死性钙化,多形性坏死性钙化;前者类似其他良性增生性病变中所见,后者与小叶原位癌相关,且此时的钙化为坏死碎屑所致,类似高级别导管原位癌中的粉刺状坏死。
导管原位癌中的钙化
其实乳腺恶性病变中的钙化主要涉及两个机制,即分泌和坏死。分泌相关的钙化为主动机制,肿瘤细胞产生分泌囊泡、排出至细胞外基质,在肿瘤细胞周围形成钙化;这种情况见于低级别导管原位癌。坏死相关的钙化则是被动机制,钙化发生于坏死碎屑,这种情况见于高级别导管原位癌。
导管原位癌中最常见的钼靶特征为微钙化,对于乳腺钼靶异常的导管原位癌来说,微钙化的发生几率为80-90%。可根据相应钙化的分布、数量、形态、随时间的改变而进一步细分。导管原位癌中,簇状钙化的分布一般为不规则,这是因为导管原位癌多根据导管的分布、朝向或远离乳头的方向生长。实际上,导管原位癌中的钙化大部分为不规则的表现,高达10%为V型。簇状表现的内部,钙化的分布多于导管相符合,尤其是并无杆状或分支。还要注意的是,乳腺内的弥漫钙化、双侧钙化并不提示导管原位癌。簇状内部的钙化数量也很关键。导管原位癌相关的钙化绝大部分病例中为超过十处。不过,对于新发钙化、尤其呈导管分布的情况下,考虑导管原位癌的阈值应该更低。
形态学上,导管原位癌钙化的最常见特征为颗粒状或无定型表现,后者即钙化簇内的形状和大小不规则。这类形态的钙化可能是筛状导管原位癌中所见。不过,这些特征并不特异。相反,棒状、多形性、线状或分支状钙化相对少见,但却是来源于一般与高级别导管原位癌相关的广泛坏死时的钙化。个别情况下,这种钙化还需要鉴别导管扩张中所见的钙化。有趣的是,即使是高级别导管原位癌,如果病灶小、也可能并没有特征性的棒状或分支状钙化。因此,将呈导管分布的点状或颗粒状钙化视为可能仅代表低级别导管原位癌是不合适的,因为这种情况还可能是小的/早期的高级别导管原位癌。除了钙化形态的不同,高级别和低级别导管原位癌中检出钙化的几率也有所不同:前者检出钙化的几率(>90%)显著高于后者(50-60%)。
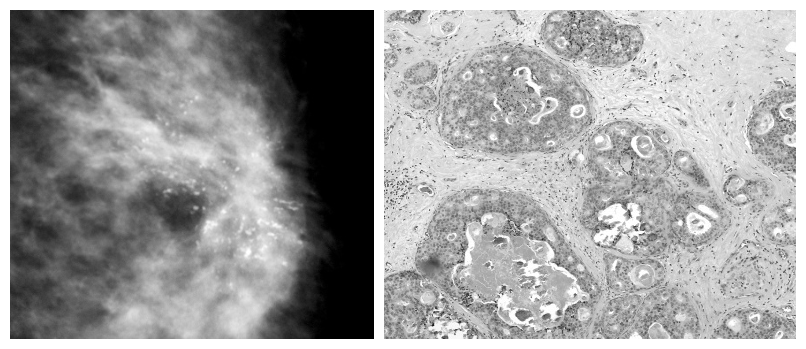 图5.多形性钙化,体积大、且沿着导管分布;相应形态学为导管原位癌、伴导管腔内的钙化。
图5.多形性钙化,体积大、且沿着导管分布;相应形态学为导管原位癌、伴导管腔内的钙化。
对于非可触及的导管原位癌来说,钙化的范围也可能是病变实际大小的指标。评估导管原位癌大小、尤其对非可触及病变来说,乳腺钼靶有意义。有报道称,乳腺钼靶中根据钙化分布的范围得出的结论要比仅根据结构紊乱得出的结论更为精确。一般来说,乳腺钼靶多会低估导管原位癌的范围,但由于高级别粉刺性导管原位癌相关的钙化一般更为广泛,因此评估钙化的范围可能可以更加精准的反应肿瘤的大小。
浸润性癌中的钙化
乳腺浸润性癌中常见钙化,有纳入近700例的研究发现其检出率约50%。关于钙化形态是否有助于鉴别乳腺癌组织学类型的研究还很少;有一项研究认为是否有钙化与乳腺癌组织学类型之间无相关性。研究钙化形态、尤其乳腺癌中钙化形态的研究中,也未见特殊钙化形态的描述。不过,也有一项研究认为虽然导管原位癌中可见不同形态的钙化,但细腻颗粒状钙化更可能见于高分化导管原位癌,而线状或粗糙颗粒状钙化则更可能见于低分化导管原位癌。从另一个角度来说,所有伴钙化的乳腺恶性病变中,单纯性导管原位癌约占64%,而伴浸润灶的导管原位癌约占32%,单纯浸润性癌仅占4%。
有趣的是,钙化的浸润性癌所占比例与年龄有关:40岁以下患者中,有钙化的浸润性肿瘤所占比例为88%;≥70岁患者中,有钙化的浸润性肿瘤所占比例则降至22%。此外,有研究发现存在钙化与浸润性肿瘤的组织学分级较高存在正相关,高达40%的3级肿瘤会有某些形式的钙化,而1级或2级肿瘤这一比例则为20%。这一相关性在伴线状、棒状至分支状钙化的粉刺型钙化中尤其显著。
浸润性癌中钙化的主要位置之一是伴随的导管原位癌。一般来说,高级别浸润性肿瘤多伴有高级别导管原位癌,低级别浸润性肿瘤则多伴低级别导管原位癌。高级别浸润性癌中钙化比例较高,可能部分是因为所伴有的较高级别导管原位癌中钙化的比例较高。从另一个角度来说,是否可以根据钙化来预测钙化相关浸润性的存在几率呢?有作者报道,浸润性的存在几率与较高水平的簇状钙化区域相关;但也有其他人报道称,浸润性的存在几率与较大数量的钙化碎片相关、而与钙化簇的大小无关;钙化簇的数量较多,可能反应了导管原位癌的范围更大。钙化的形态学也可能反应了浸润的几率不同,粗糙(粉刺状)钙化与颗粒状钙化的混合,相比单纯颗粒状钙化来说,前者伴有浸润的几率更高(32%VS11%)。
——全文完——
往期回顾:
从影像及病理联合角度学习乳腺的钙化(一)
从影像及病理联合角度学习乳腺的钙化(二)














共0条评论