[导读] 编译整理:强子
从细胞特征进行分析
表2.从细胞特征入手鉴别恶性积液的原发部位
 印戒细胞
印戒细胞
印戒细胞指的是肿瘤细胞中有单个、较大的胞质空泡将非典型细胞核挤压到周边的形态。这些空泡内最常见的物质是黏液,其次是脂质,偶见免疫球蛋白。单个细胞的细胞核一般为中等程度至显著非典型。这种特征的细胞最常见原发肿瘤是胃腺癌,其次是乳腺癌,尤其是浸润性小叶癌。乳腺来源的肿瘤细胞要比胃癌的细胞更小。其他可形成印戒细胞表现的恶性肿瘤还有胆囊、结肠、胰腺、卵巢处的癌。鉴别诊断还要考虑到间皮细胞的退行性变、伴较大胞质空泡的巨噬细胞;细胞核无非典型,以及必要的免疫组化检测可以排除恶性。不过,也有印戒样表现的间皮瘤罕见亚型。
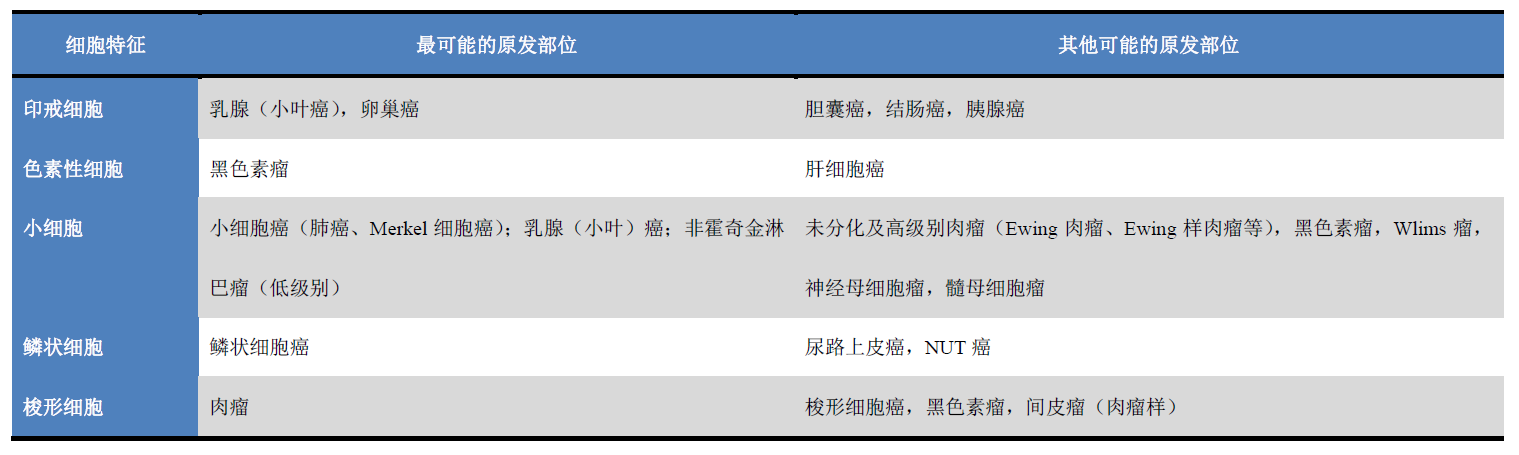
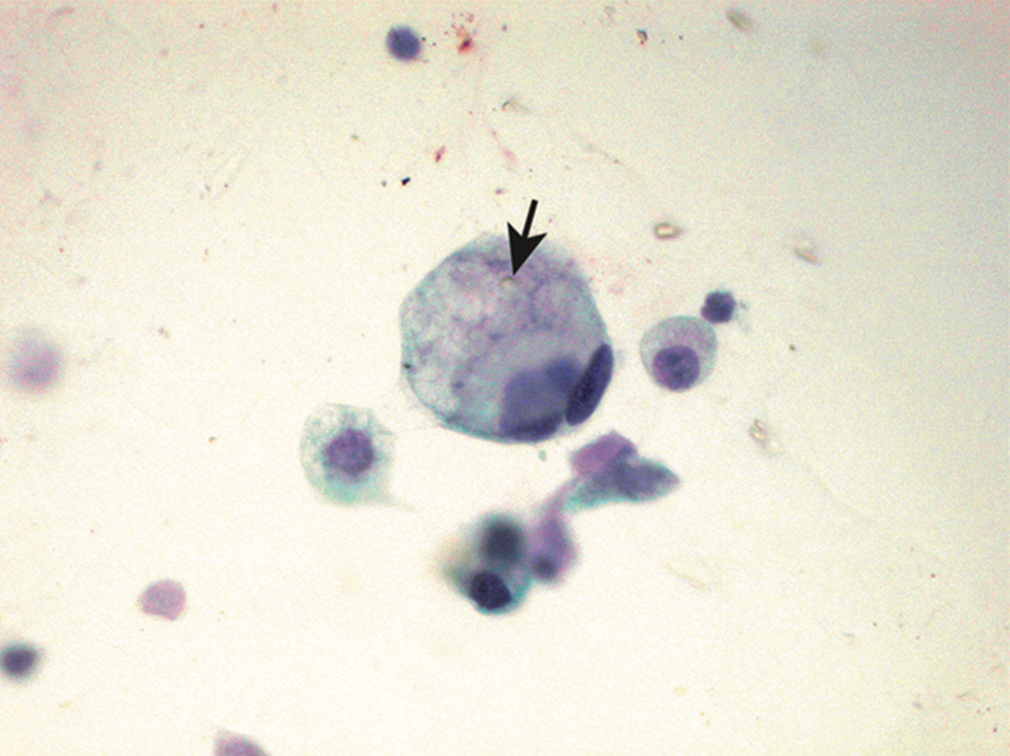 图11.转移性胃印戒细胞癌。图示单个瘤细胞,胞质丰富、空泡状,将具有非典型的细胞核推挤到一侧,对应组织学切片中的印戒样表现。
图11.转移性胃印戒细胞癌。图示单个瘤细胞,胞质丰富、空泡状,将具有非典型的细胞核推挤到一侧,对应组织学切片中的印戒样表现。
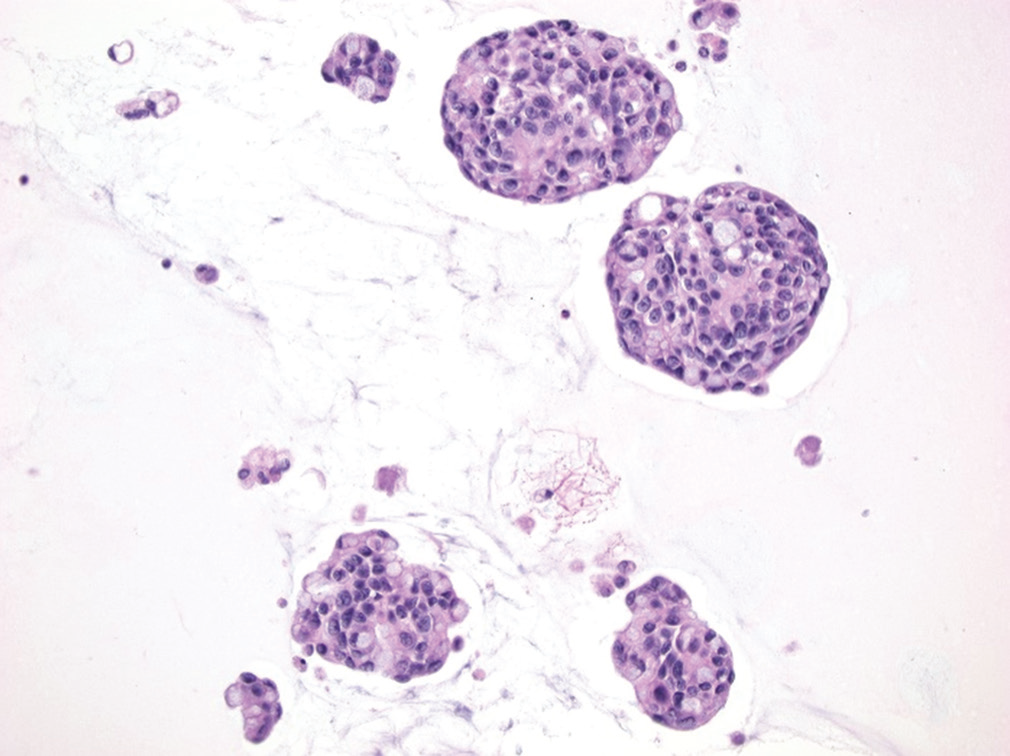 图12.本例为腹腔积液中的转移性胃癌,肿瘤细胞簇中可见印戒细胞。
图12.本例为腹腔积液中的转移性胃癌,肿瘤细胞簇中可见印戒细胞。
色素性细胞
体液标本中查见色素性肿瘤细胞的时候,鉴别诊断要考虑到恶性黑色素瘤。实际上,恶性细胞中存在黑素颗粒一般都是恶性黑色素瘤。不过,无色素性黑色素瘤并不少见。
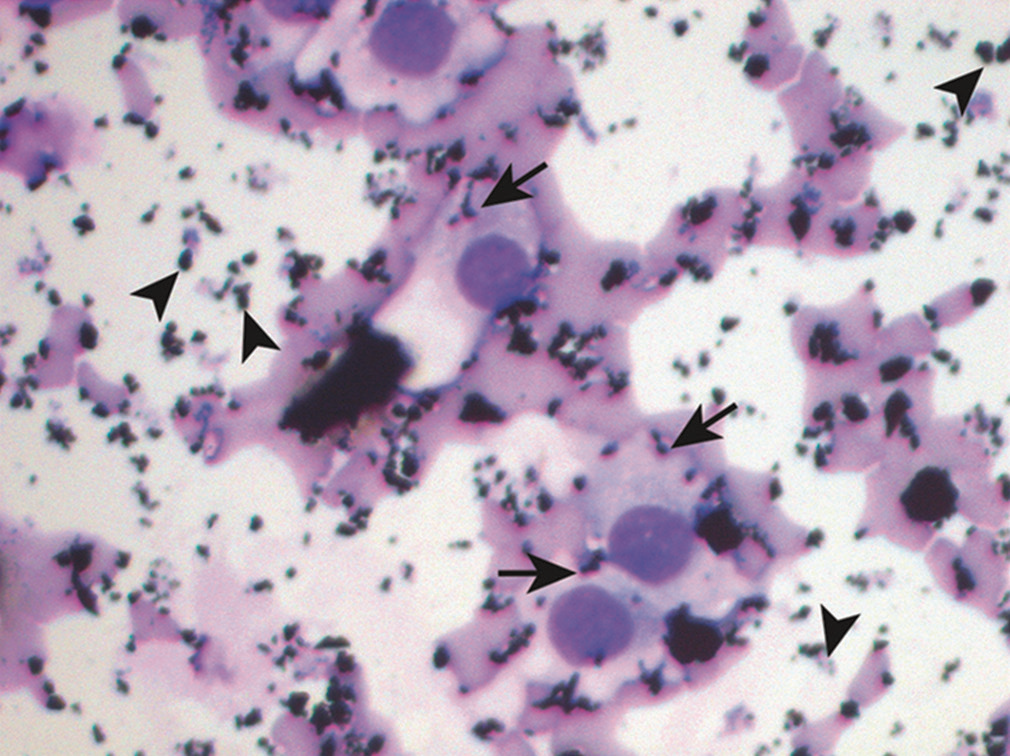
图13.转移性黑色素瘤中的色素性细胞。该图中可见散在非典型细胞,胞质内有色素(箭头所示);黑素颗粒也可见于细胞外(三角形所示)。
提示为恶性黑色素瘤的其他特征还有单细胞排列、细胞核偏位(浆细胞样)、核内胞质包涵体、常见双核及显著核仁。体液标本中可见的其他色素性细胞还有肝细胞癌、吞噬含铁血黄素的巨噬细胞。罕见情况下,有滥用可卡因病史的患者胸腔积液中还可出现黑色的碳末色素。
小细胞
小细胞肿瘤的细胞,仅比小圆形成熟淋巴细胞稍大。这种情况下的鉴别诊断既要考虑上皮性,又要考虑非上皮性。上皮性恶性肿瘤中,首先要考虑乳腺小叶癌和小细胞肺癌。对于非上皮性肿瘤则要注意低级别的非霍奇金淋巴瘤,如小淋巴细胞淋巴瘤/慢性淋巴细胞性白血病、I级的滤泡性淋巴瘤、套细胞淋巴瘤。对于儿童和年轻人,恶性积液还要考虑儿童的多种小圆形蓝染细胞肿瘤,如肉瘤(Ewing肉瘤、横纹肌肉瘤)、神经母细胞瘤、Wilms瘤、髓母细胞瘤。
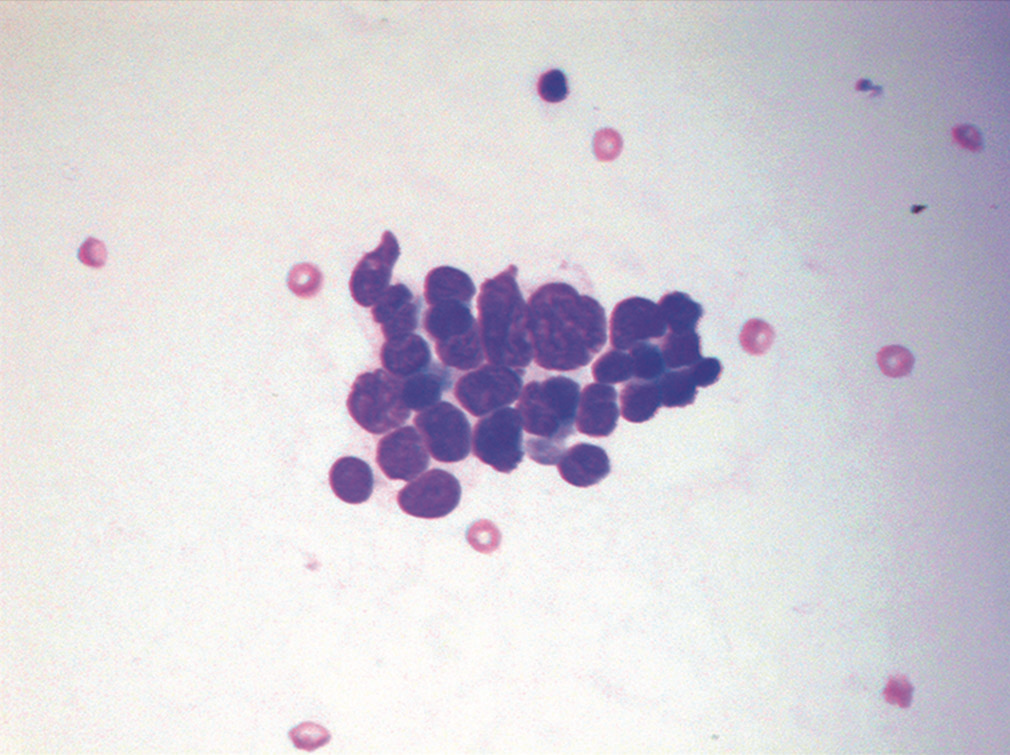
图14.本例为转移性肺小细胞癌,积液标本中可见疏松黏附的小细胞簇,细胞大小约为红细胞的2-3倍,胞质稀少,细胞核呈铸型样。
多形性及多核巨细胞
怪异或巨细胞的诊断要考虑的范围比较多。这类肿瘤细胞可能来源于肺癌、胰腺癌、子宫的癌、黑色素瘤、肉瘤、淋巴瘤、生殖细胞肿瘤等。如果没有病史可供参考、没有此前的病理资料供对比,可能很难仅凭体液标本中的这类恶性肿瘤细胞确定具体来源。因此常需辅助检查来做出鉴别诊断,如免疫组化。个别情况下,组织细胞来源、间皮来源、髓外造血所致的巨核细胞都可为多核表现,且不要误判为恶性多核巨细胞。
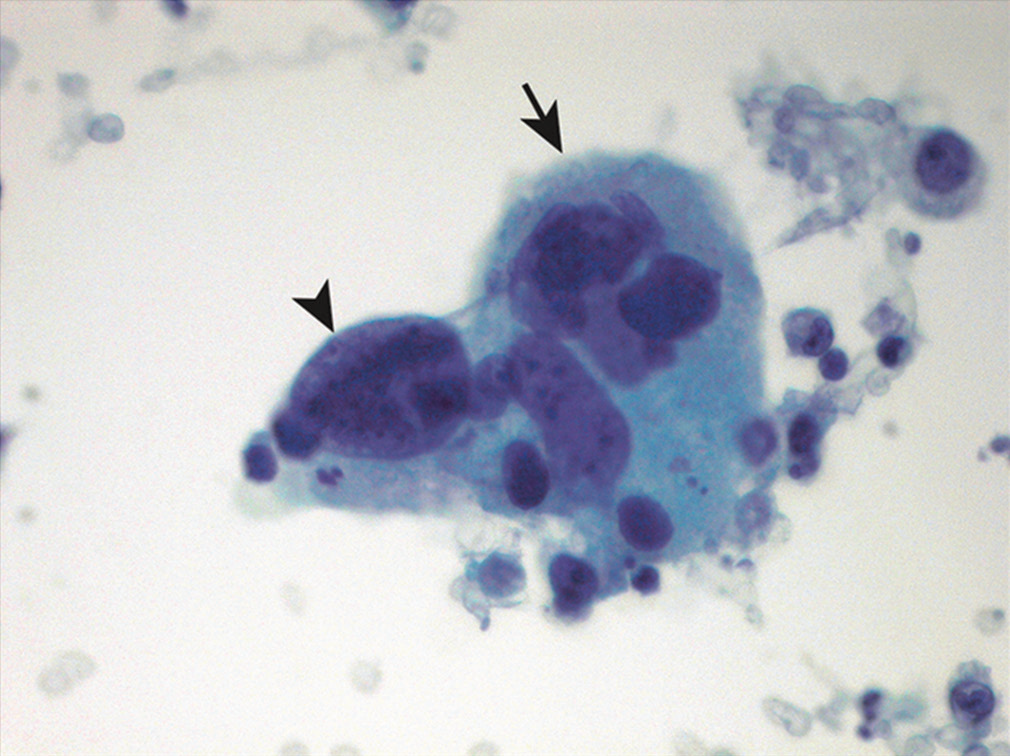
图15.本例为转移性肺非小细胞癌,图示伴多核的巨细胞,且细胞核怪异,即多形性多核巨细胞。
鳞状细胞
鳞状细胞癌的癌细胞罕见进入体腔积液。鳞状细胞癌导致的恶性积液在胸腔积液仅占约5%,在腹腔积液中占比不足2%,心包积液中这一比例更低。如果有角化的证据,一般可以直接诊断角化型鳞状细胞癌,具体如细胞形态异常、角化珠形成、胞质致密橘黄色。要注意鉴别破裂的皮样囊肿以及经皮穿刺时的皮肤污染。转移性尿路上皮癌偶见表现为鳞状细胞分化、并可能有杯状细胞和胞质内嗜酸性小体(Melamed-Wolinska小体)。体液标本中,非角化型鳞状细胞癌要比角化型鳞状细胞癌更为多见。此时由于并无角化证据,因此这类恶性病变可能会被误判为腺癌或反应性间皮细胞。

图16.体液标本中的转移性鳞状细胞癌。角化不良的鳞状细胞,细胞核呈恶性表现(箭头所示);混杂有反应性间皮细胞(三角形所示)。
由于不同原发部位的鳞状细胞癌可相互非常类似,因此如不了解原发肿瘤的情况,那么即使不是不可能、也是很难判断原发肿瘤部位的。包括p16免疫组化在内的HPV检测会有助于原发灶的判断,尤其是来源于肛门生殖器区或扁桃体的HPV相关鳞状细胞癌。累及体腔的NUT(中线)癌也可出现鳞状分化,表现为片状或单个多边形细胞。需要注意的是,已有报道称胸腔积液中的恶性间皮瘤可有胞质橘黄色、细胞核固缩的角化不全细胞,可能会类似鳞状细胞癌。
梭形细胞
梭形肿瘤细胞主要与肉瘤有关。体液标本中可表现为梭形细胞成分的其他非间叶性恶性肿瘤则有梭形细胞癌、黑色素瘤、间皮瘤。
体液标本中提示转移性肉瘤的其他特征有:标本中细胞稀疏,呈疏松黏附的排列,双核和/或多核,细胞核轮廓不规则。不过,肉瘤很少在无原发病史情况下表现为积液。此外,肉瘤性梭形细胞一般更多见表现为上皮样构型,这是脱落在体腔积液中因表面张力现象所导致的。因此,根据积液标本中的形态学对肉瘤进行进一步分类是不可靠的。所以如果没有临床信息的情况下,一般需要辅助检查来证实诊断并进一步分类。
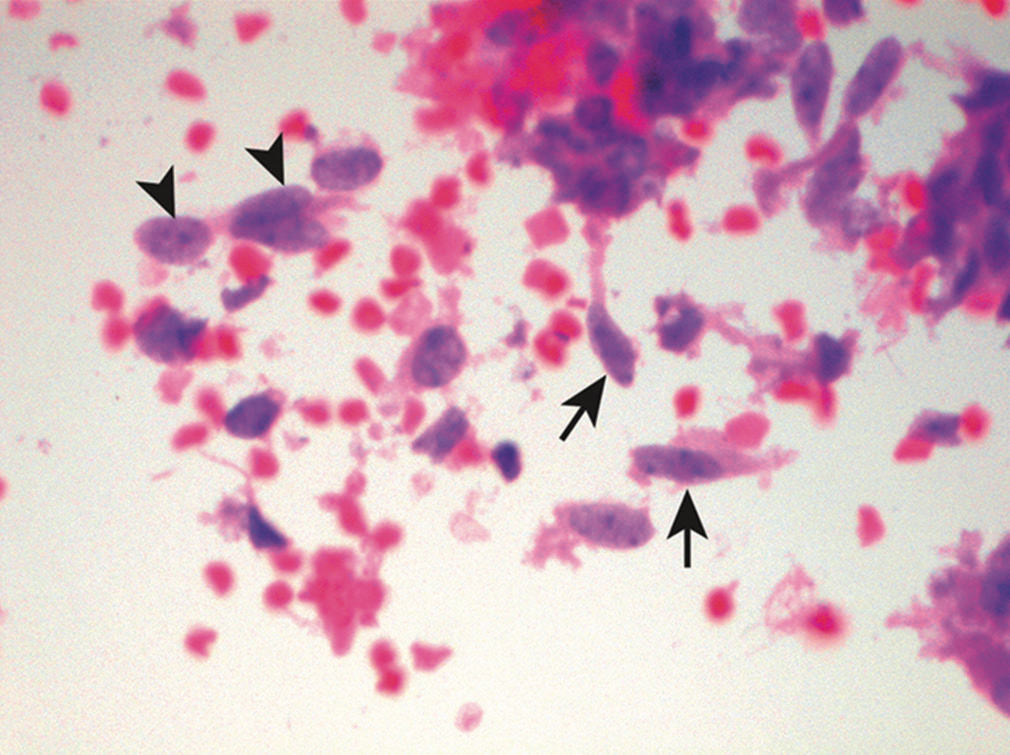 图17.一例转移性高级别未分化肉瘤中的梭形细胞。此例恶性积液中,可见非典型梭形细胞(箭头所示)及上皮样细胞(三角形所示)混杂。
图17.一例转移性高级别未分化肉瘤中的梭形细胞。此例恶性积液中,可见非典型梭形细胞(箭头所示)及上皮样细胞(三角形所示)混杂。
——未完待续——
往期回顾:
小小细胞学,解决大问题(一)
小小细胞学,解决大问题(二)





















共0条评论