[导读] 编译整理:强子
胸腔积液的CT检查
胸部CT检查中,正常的胸膜大多表现为厚约1-3mm的复合结构,具体包括脏层胸膜、壁层胸膜、生理性的胸腔液体、胸内筋膜、内侧肋间肌。
相比胸部X线片来说,CT可以更精准的评估胸腔积液。大部分胸腔积液都因体位因素而见于胸部后方,表现为新月形或镰刀状透光区。单纯性积液的液体密度低,为0-15个亨氏单位(Hounsfield Units,HU);不过,需要注意的是,有些渗出液也是低密度。积液中有大量血液的时候,可导致液体密度测量更高,达到35-70HU。胸腔积血可表现为较大的低密度积液内出现片状的较高密度,或者表现为血液成分密度较高的液-液平面。HU
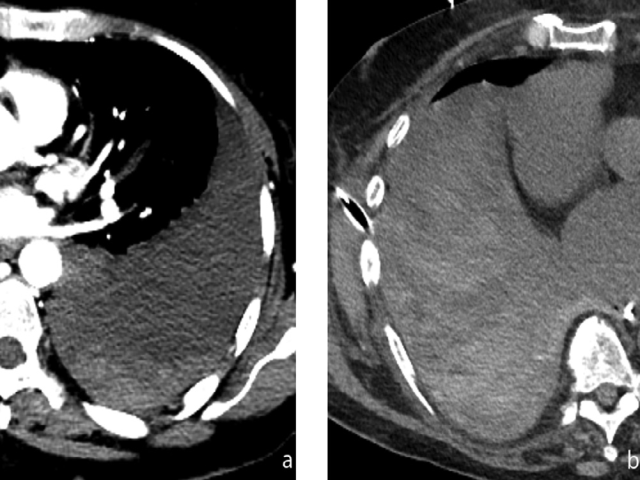
图6.胸腔积血。(A)轴位CT,左侧胸腔可见中等程度液体积聚,并有液-液平面,本例患者为主动脉中心置管术后。密度较高的血性物质单独沉淀,可能与其余积液是分开的。(B)本例为抗凝患者跌倒后的胸腔积液,图中右侧胸腔可见大量液体积聚,呈弥漫的异质性高密度和低密度。
增强CT中,弥漫、光滑的胸腔信号增强与渗出液相关。复杂的胸腔积液中,有时胸部CT可见分隔,但这方面的检测来说,CT要比超声和MRI的敏感性低。不过,积液内有多发气腔则意味着存在分隔。CT在评估分隔的包裹性积液位置方面更好,具体表现为沿着胸膜面的固定、圆形、低密度区域,这对于有效引流和确定临床需要的活检部位来说非常关键。
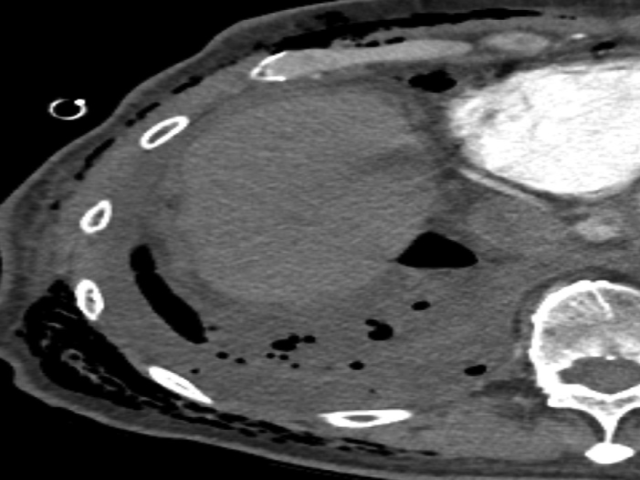
图7.术后出现的积液。本例患者为肺部恶性肿瘤术后,短时间内复查的轴位CT,示右侧复杂的积液。积液内随机分布着气泡,意味着存在分隔。手术数周后,该患者出现了气体漏出及发热的表现,积液培养证实有金黄色葡萄球菌。
如果存在胸膜增厚和结节,CT中也可以查出;建议进行增强CT延迟相胸膜检查。研究表明,增强CT的延迟相相比早期相来说,检出胸膜恶性病变的几率更高。要考虑为胸膜恶性病变的CT特征有:胸膜增厚>1cm,环周或纵隔处胸膜受累,胸膜结节。恶性病变相关的胸膜沉积,不要与胸膜黏连术所致的不规则高密度胸膜沉积混淆,后者是通过治疗将脏层胸膜和壁层胸膜黏连在一起、以减少胸膜腔并防止空气、液体或细胞的再次沉积。尽管目前已有多种硬化剂,但最常见用于胸膜黏连的还是滑石粉。滑石粉胸膜黏连时的CT表现有线状、结节状、和/或点状的高密度物质,沿着增厚的脏层和壁层胸膜分布。
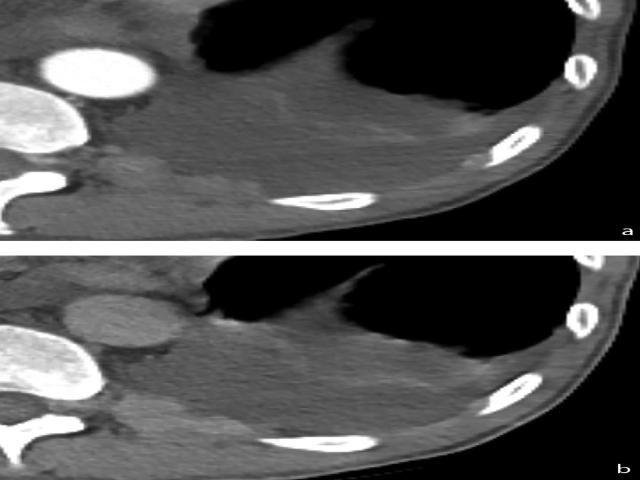
图8.胸膜结节,轴位CT示左侧胸膜植入物处有少量胸腔积液,本例为增强CT,图A为早期相,图B为门静脉相。延迟相中,胸膜转移病变会有更高程度的增强,有助于确定特别小的胸膜结节。
通过轴位CT上评估特殊影像学表现,可以区分胸腔积液和腹水。胸腔积液表现为同侧膈脚远离脊柱,而腹水时膈脚位于侧方及前方,这也称为膈脚移位征(displaced crus sige)。轴位CT上,腹水表现为与肝脏和/或脾脏的分界清晰,而胸水则与腹部器官之间分界模糊,这是因为其间有膈肌,又称为界面征(interface sign)。横膈征(diaphragm sign)则形容的是胸腔积液向头侧扩散、且向膈肌侧方扩展,而轴位影像中腹水是朝向膈肌中央的;但如果有大量腹水导致膈肌反转时也可能会是相反的情况。膈肌一般在腹水的时候要比胸水的时候更容易查见。最后,腹水不会沿着肝脏的裸露其余积聚,因为这些区域和腹膜覆盖区域并不连续,这称为裸区征(bare area sign)。如果鉴别困难时,多排CT多平面重建有助于解决相关问题。
胸部CT可用于评估胸膜病变的范围,且有助于鉴别脓胸和肺部脓肿。脓胸在CT上的特征是卵圆形、与胸壁呈钝角、包裹的胸膜呈光滑增厚;相反,肺脓肿一般为球形、壁较薄而不规则。肺脓肿在CT上的典型表现为胸膜分裂征(Split pleura sign),是脏层胸膜和壁层胸膜被分开所致,对应于包裹积液的纤维性胸膜层。脓胸挤压相邻肺实质及其上方的支气管和血管,而肺脓肿则取代肺实质、而不是使其移位。脓胸内可以形成气泡或气-液平面,这是由于和上方肺组织和破裂的肺脓肿相连所致(更为常见)、产气病原微生物感染所致、或此前的相关措施所致。要确定感染的病原体,需对胸腔积液进行取材。

图9.脓胸,轴位CT示包裹性液体(E),周边有增厚、增强的胸膜包裹,且有胸膜分裂征,与胸膜表面呈钝角。气体则单独存在,相邻肺和血管被覆在前方(L)。这些结果都是脓胸的典型表现。
慢性胆固醇性积液在影像学上也可有类似脓胸的表现,积液周围有增厚的脏层胸膜和壁层胸膜。不过,不会有气体。这类积液细胞学检查会发现胆固醇水平升高,≥250mg/mL。
——未完待续——
往期回顾:
病理医师反间计之胸腔积液诊断线索及特征(一)
病理医师反间计之胸腔积液诊断线索及特征(二)

















共0条评论