[导读] 编译整理:魏建国,王强
鉴别诊断及图例赏析
10.圆细胞肉瘤
(1)Ewing肉瘤
Ewing肉瘤为原始的小圆细胞肿瘤,常需鉴别小细胞神经内分泌癌。Ewing肉瘤的定义是存在FET和ETS的交互易位,前者如EWSR1、FUS、TAF15,后者如FLI1、ERG、ETV1、ETV4、FEV。与小细胞神经内分泌癌相似,该肿瘤为形态单一的圆形细胞、成片分布,瘤细胞为淋巴细胞的1-2倍,胞质稀少,细胞核圆形至卵圆形,染色质细腻斑片状,无明显核仁;偶见菊型团。免疫组化有助于Ewing肉瘤和小细胞神经内分泌癌的鉴别:前者细胞膜弥漫表达CD99,同时细胞核表达NKX2.2。虽然小细胞神经内分泌癌中也可有NKX2.2和CD99的阳性,但Ewing肉瘤中CD99为细胞膜强阳性。Ewing肉瘤中表达神经内分泌标记的几率约50%,表达CK的几率约30%。有相应融合的情况下,可见Fli1和ERG的表达。

图15.Ewing肉瘤。低倍镜下呈典型的蓝染表现,高倍镜下瘤细胞形态单一、圆形,呈片状排列,细胞核原始表现,胞质稀少。免疫组化CD99为细胞膜弥漫强阳性(C),很多非Ewing肉瘤的肿瘤虽然也可有CD99的阳性,但一般是局灶、或胞质着色;(D)NKX2.2细胞核阳性,也是Ewing肉瘤的特征性表现,但并不特异。
Ewing肉瘤亚型中的造釉细胞瘤样Ewing肉瘤表现为巢状、分叶状结构,周围有栅栏状表现,间质为透明样,会有突然的鳞状分化;免疫组化方面,也可弥漫阳性表达CK和p40/p63,同时有Ewing肉瘤中特征性的CD99和NKX2.2表达,但该亚型最常见为EWSR1::FLI1融合。关于该亚型,可以参阅我们公众号此前文章《一例一病-造釉细胞瘤样Ewing肉瘤》https://mp.weixin.qq.com/s/tGi2tY5vKE-O143oSJJEZQ
(2)其他未分化圆细胞肉瘤
罕见情况下,小细胞神经内分泌癌还需鉴别Ewing肉瘤之外的其他未分化圆细胞肉瘤,具体如伴EWSR1融合的非ETS融合的圆形细胞肉瘤、CIC重排肉瘤、BCOR重排肉瘤。
伴EWSR1融合的非ETS融合的圆形细胞肉瘤为EWSR1或FUS融合、而配体与ETS基因家族无关的圆细胞或梭形细胞肉瘤,主要为EWSR1::NFATC2或FUS::NFATC2肉瘤、EWSR1::PATZ1肉瘤。与经典Ewing肉瘤不同,该肿瘤为非典型形态,具体如散在大细胞、核仁显著,且临床多见于年龄较大者。不过该肿瘤与Ewing肉瘤有显著重叠,如CD99细胞膜阳性。尽管该肿瘤病例特征宽泛,但还是有些线索有助于其遗传学特征的判定:NFATC2融合者多为上皮样特征,而PATZ1融合者为大的未分化、圆形至卵圆形瘤细胞,且常位于硬化性背景中。免疫组化方面,NFATC2融合的肉瘤约半数病例弥漫表达CD99,也可有NKX2.2阳性、CK的逗点状着色、PAX7阳性;PATZ1融合肉瘤并不总是表达CD99,但可程度不等的报道CD34,且可有诸多表型,如肌源性标记(desmin、myogenin、MyoD1)、神经源性标记(S100、SOX10)的阳性;但神经内分泌标记一般阴性。分子检测确定融合基因才是该组肿瘤诊断的金标准。
CIC重排的肉瘤为圆细胞未分化肉瘤,其定义就是CIC相关基因的融合,主要是CIC::DUX4(约95%)。该肿瘤虽然为未分化圆细胞构成,但多为分叶状生长(至少局灶如此),且有纤细纤维分隔;细胞有轻度多形性,染色质空泡状,核仁显著;有时可有显著上皮样形态。免疫组化方面,WT1(90-95%)和ETV4(95-100%)阳性,且极有帮助。CD99阳性,但可为散在、胞质着色,而不是细胞膜着色。NKX2.2一般为阴性。CIC::NUTM1融合的肉瘤则会表达NUT。
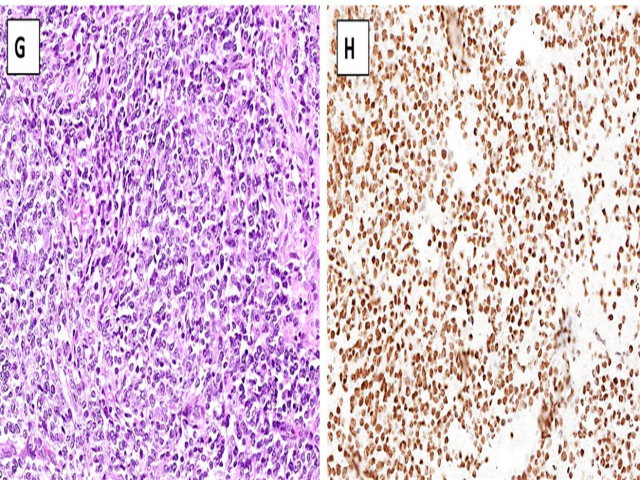
图16.CIC重排的肉瘤。细胞为未分化的圆形细胞,细胞核有轻度多形性,染色质空泡状,有显著核仁,结构呈分叶状,并有纤细纤维间隔;免疫组化WT1为细胞核弥漫、强阳性。
BCOR相关的肉瘤是具有BCOR基因改变的原始圆细胞肉瘤。该肿瘤一般发生于儿童,90%以上的病例为20岁以下。组织学一般表现为模糊的巢状,瘤细胞圆形,常局灶混有梭形细胞,细胞核淡染,核仁不明显,间质丰富、黏液样,伴纤细血管成分。免疫组化方面,瘤细胞弥漫强阳性表达BCOR,SATB2和cyclin D1也是阳性。约50%的病例表达CD99,但神经内分泌标记一般阴性。
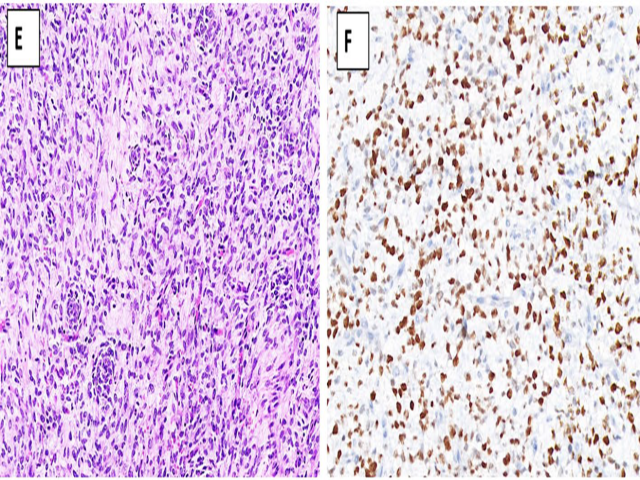
图17.BCOR相关肉瘤。瘤细胞为圆形,常伴局灶梭形细胞,细胞核淡染,核仁不明显;间质丰富、黏液样,伴纤细的血管。免疫组化BCOR细胞核阳性。
(3)实性亚型腺泡状横纹肌肉瘤
横纹肌肉瘤为具有骨骼肌分化的原始细胞构成的恶性间叶性肿瘤。头颈部横纹肌肉瘤约占所有横纹肌肉瘤的35-40%。该肿瘤又可分为胚胎性、腺泡状、多形性、梭形/硬化型,其中腺泡状横纹肌肉瘤、尤其实性亚型可能会非常类似小细胞神经内分泌癌。相比小细胞神经内分泌癌来说,腺泡状横纹肌肉瘤患者的年龄更轻,其峰值一般为10-25岁,但鼻腔鼻窦处45岁以上成人的病例也并不少见。
组织学上,腺泡状横纹肌肉瘤为小圆形细胞形成细胞丰富的巢状结构,有纤维血管分隔。越往细胞巢的中央,细胞黏附性越差,因此形成腺泡状结构,这也是腺泡状横纹肌肉瘤的诊断线索之一。不过,实性亚型腺泡状横纹肌肉瘤为弥漫片状,并无巢状或腺泡状表现,也无纤维血管间隔,因此形态学与神经内分泌癌、小圆细胞肿瘤无法鉴别。
免疫组化方面,腺泡状横纹肌肉瘤表达desmin,myogenin为细胞核弥漫阳性,局灶细胞核表达MyoD1。需要注意的是,部分横纹肌肉瘤可表达神经内分泌标记和CK:高达43%的病例可表达CgA和/或Syn,约32%的病例可同时表达CK和神经内分泌标记。此时如未做骨骼肌免疫组化,则可能会误判为神经内分泌癌,因此应进行一组多项免疫组化检测。腺泡状横纹肌肉瘤和神经内分泌癌的鉴别一般无需分子检测,但建议进行分子检测明确诊断并进行预后判断:大部分(70-90%)腺泡状横纹肌肉瘤为PAX3::FOXO1融合,其余一般为PAX7::FOXO1融合。
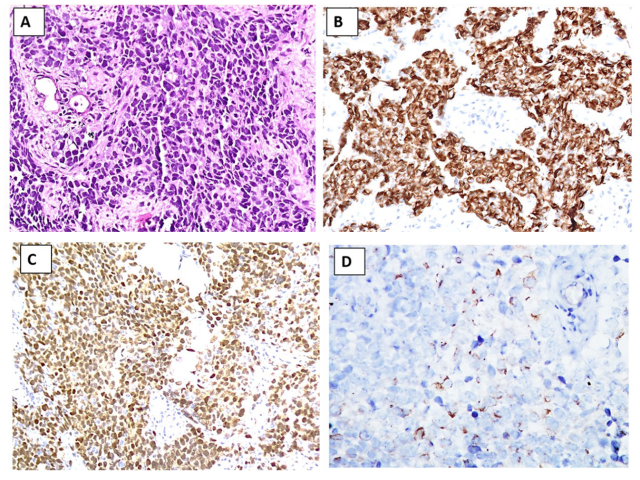
图18.实性亚型腺泡状横纹肌肉瘤。(A)瘤细胞原始表现,细胞核深染,呈实性片状和岛状,并无明显腺泡状结构。免疫组化瘤细胞表达desmin(B),Myogenin弥漫阳性(C),表明有骨骼肌分化;腺泡状横纹肌肉瘤中,部分病例局灶表达CgA(D),这一点可能会将其误判为神经内分泌癌。
(4)低分化滑膜肉瘤
滑膜肉瘤为伴程度不等上皮分化的软组织肉瘤,其特征为SS18::SSX1、SSX2或SSX4融合。尽管滑膜肉瘤可发生于任何年龄,但大部分患者为青少年或年轻人,50岁以上患者不足2%。组织学上,滑膜肉瘤为细胞丰富的单相型或双相型肿瘤,呈致密片状或模糊结节状,细胞为形态均一的小梭形,细胞核卵圆形、深染,染色质为规则颗粒状,核仁不明显,胞质稀少。双相型滑膜肉瘤中,表现为梭形成分混有数量不等的上皮样细胞,低倍镜下就会有显著表现。由于滑膜肉瘤细胞丰富,形态单一,因此常归为小圆细胞肿瘤,尤其标本数量有限的活检情况下。低分化的滑膜肉瘤尤其需要鉴别小细胞神经内分泌癌。
低分化滑膜肉瘤部分区域细胞密度更高,细胞核多形性更显著,核分裂指数高(>10/2mm2)。瘤细胞可为梭形或圆形,主要为圆形者更是要注意鉴别小细胞神经内分泌癌。低分化滑膜肉瘤更多见于年龄较大患者。
免疫组化方面,滑膜肉瘤细胞核弥漫强阳性表达TLE1,几乎所有病例均如此;程度不等的表达CD99和BCL2,局灶表达CK。经FISH证实的滑膜肉瘤中,有表达神经内分泌标记的罕见病例报道。SS18::SSX融合特异性抗体(针对断裂点,E9X9V)和SSX特异性抗体(针对SSX的C末端,E5A2C)为细胞核弥漫强阳性,其敏感性和特异性都很好。

图19.滑膜肉瘤。(左)低倍镜下,滑膜肉瘤一般表现为蓝染的肿瘤。该肿瘤富于细胞,为卵圆形细胞、呈片状表现,细胞核深染,常见血管外皮瘤样血管结构。(中)低分化滑膜肉瘤为富于细胞的蓝染表现,细胞多形性更显著,核分裂活性更高。(右)几乎所有的滑膜肉瘤都会有细胞核弥漫强阳性表达TLE1的免疫组化特征,但这一点并不特异。
——全文完——
往期回顾:
头颈部病理十大-神经内分泌癌十大鉴别诊断(一)
头颈部病理十大-神经内分泌癌十大鉴别诊断(二)
头颈部病理十大-神经内分泌癌十大鉴别诊断(三)
头颈部病理十大-神经内分泌癌十大鉴别诊断(四)


















共0条评论