[导读] 责任编辑:张仁亚,王强
引言
非肿瘤性病理,更考验病理医师的“内功”,且明确相应诊断及注意事项,可能对临床诊疗的帮助更大。比如脂肪性肝病,目前对其认识是一个包括了5类病变的概括性病种,具体涉及:代谢功能障碍相关脂肪性肝病、代谢和酒精相关肝病、酒精相关肝病、特定病因所致的脂肪性肝病、隐源性脂肪性肝病。准确做出相应诊断、并明确病变严重程度,对于预后判断、临床处理具有重要意义。病理专业知名杂志《Adv Anat Pathol》2025年曾发表了一系列肝脏病理相关综述性文章的一部分,其中一期就是专门介绍脂肪性肝病的内容。为帮助大家更好的了解相关知识点,我们将该文要点编译介绍如下。
从病变名称说起
非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)与非酒精性脂肪性肝炎(nonalcoholic steatohepatitis,NASH)这两个术语是20世纪80年代首次提出的,用以描述那些具有酒精相关肝病(alcohol-associated liver disease,ALD)组织病理学特征、但无过量饮酒史的病例。虽然非酒精性脂肪性肝病这个名称广泛应用了四十多年,但却并未确切反映出该疾病与代谢综合征的相关性。此外,对于具备非酒精性脂肪性肝病危险因素、但饮酒量超过相对严格标准的个体来说,现有术语往往无法对其进行充分界定,这可能使他们被排除在临床试验和针对性治疗方案之外。此外,“脂肪”和“非酒精”这两个词有时也被认为带有污名化色彩。
为了解决上述问题,2023年提出了一个多学科联合Delphi共识声明:用脂肪性肝病(steatotic liver disease)的名称来总括5类病变,具体包括代谢功能障碍相关脂肪性肝病(metabolic dysfunction-associated steatotic liver disease,MASLD)、代谢和酒精相关肝病(metabolic and alcohol-related/associated liver disease,MetALD)、酒精相关肝病(alcohol-associated liver disease,ALD)、特定病因(specific etiology)所致的脂肪性肝病、隐源性(cryptogenic)脂肪性肝病。临床实践指南已有相应更新,以体现上述命名的改变。
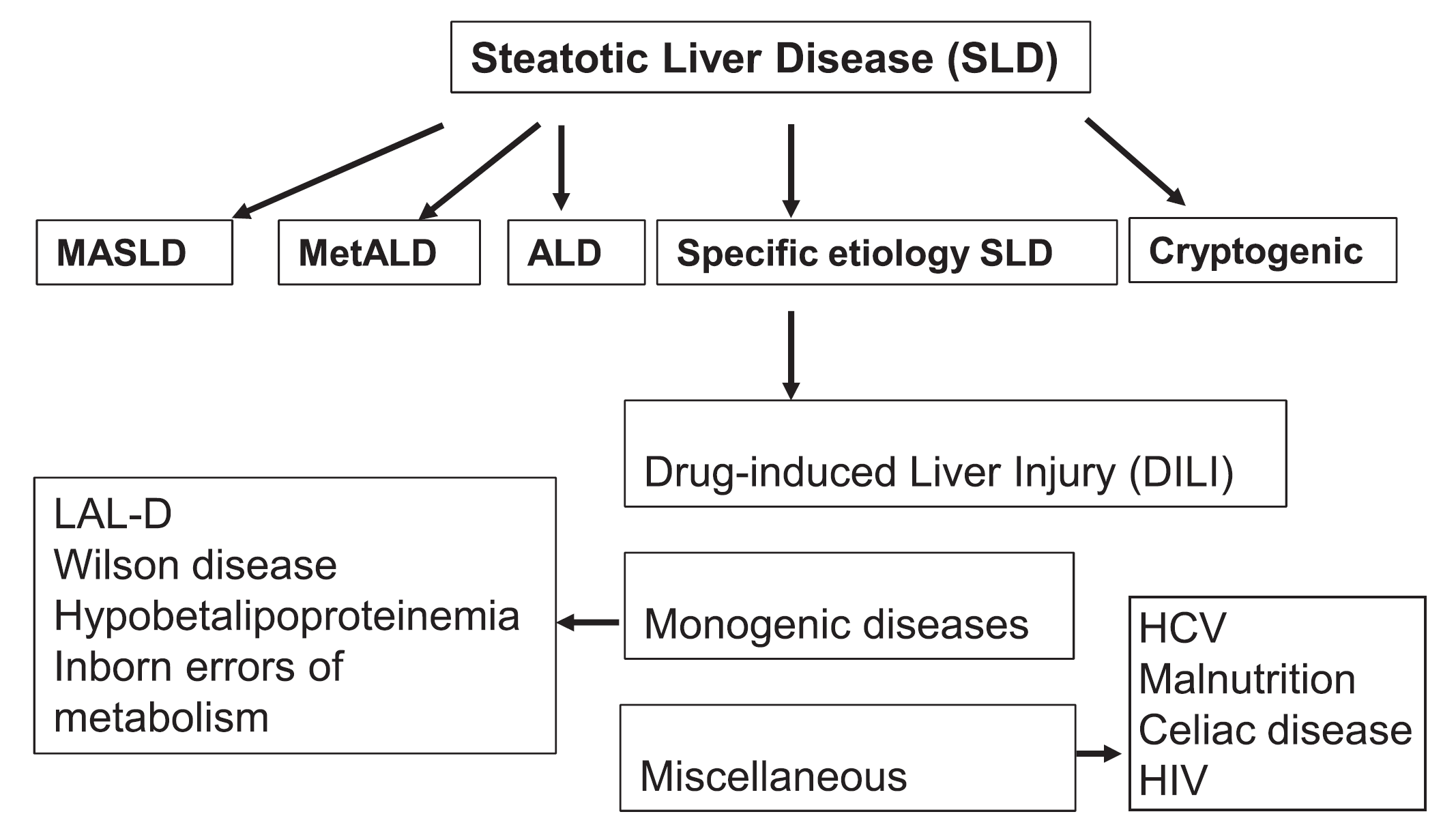 图1.脂肪性肝病及其亚型分类示意图。其中特定病因所致的脂肪性肝病具体涉及药物所致肝损伤(drug-induced liver injury,DILI)、单基因疾病、其他杂类病变。单基因疾病如溶酶体酸性脂肪酶缺乏症(lysosomal acid lipase deficiency,LAL-D)、Wilson病、低β-脂蛋白血症、先天性代谢缺陷;其他杂类病变则包括丙肝病毒感染、营养不良、乳糜泻、HIV感染等。
图1.脂肪性肝病及其亚型分类示意图。其中特定病因所致的脂肪性肝病具体涉及药物所致肝损伤(drug-induced liver injury,DILI)、单基因疾病、其他杂类病变。单基因疾病如溶酶体酸性脂肪酶缺乏症(lysosomal acid lipase deficiency,LAL-D)、Wilson病、低β-脂蛋白血症、先天性代谢缺陷;其他杂类病变则包括丙肝病毒感染、营养不良、乳糜泻、HIV感染等。
上述分类中,代谢功能障碍相关脂肪性肝病的定义是存在肝脏脂肪变性、并同时伴有至少一项心血管代谢危险因素(cardiometabolic risk factor,CMRF)、且无其他可识别的病因。保留了“脂肪性肝炎”这一名称,并提议用代谢功能障碍相关脂肪性肝炎(metabolic dysfunction-associated steatohepatitis,MASH) 替代前述非酒精性脂肪性肝炎(NASH) 的术语。代谢和酒精相关肝病用于有显著酒精摄入的代谢功能障碍相关脂肪性肝病患者。这样的分类体现了酒精所带来的附加致病意义与预后影响。
该分类中的酒精相关肝病指的是主要由酒精摄入所致的肝脏病变:酒精相关肝病与代谢和酒精相关肝病的区别在于饮酒的量:代谢和酒精相关肝病的特点,是每日平均饮酒的数量在女性为20-50g,在男性为30-60g;与之对应,酒精相关肝病的定义是女性每日饮酒平均大于50g、男性每日饮酒平均大于60g。
需要注意的是,影响代谢功能障碍相关脂肪性肝病患病率和/或严重程度的基因变异(如PNPLA3、TM6SF2和HSD17B13)以及其他常见的遗传风险变异并未被归类为独立病种。这是因为代谢功能障碍相关脂肪性肝病、酒精相关肝病中这些基因变异都是疾病修饰因子,而不是像单基因疾病相关的罕见变异那样是直接致病因素。
就脂肪性肝病这一大类来说,其中与药物、单基因疾病、其他原因相关者都可视为伴特殊病因的脂肪性肝病,而无确切病因者则归为隐源性脂肪性肝病。还要注意的是,若推测为代谢功能障碍相关脂肪性肝病,即使无脂肪变性,只要存在进展期肝纤维化(≥ F3级),即足以诊断脂肪性肝病。同样,若推测病因为酒精相关,即使无脂肪变性,只要存在显著肝纤维化(≥ F2级),也足以诊断脂肪性肝病。“隐源性”一词指的是存在肝病或肝硬化的组织学证据、但既无组织学线索或临床证据以明确病因、也无既往活检证实的脂肪变性或脂肪性肝炎。
按照前述共识性命名以及美国国家健康与营养调查(National Health and Nutrition Examination Survey,NHANES)2017-2020年的数据,美国成人脂肪性肝病的年龄标化患病率为37.87%,代谢功能障碍相关脂肪性肝病的发病率为34.25%,代谢和酒精相关肝病的发病率为2.56%,酒精相关肝病的发病率为1.17%。此外,隐源性或其他非代谢相关性脂肪变性、以及其混杂性病因(如代谢功能障碍合并病毒性肝炎或药物)导致脂肪变性
的发病率分别为0.32%和1.14%。脂肪性肝病患者中,肝脏相关事件与死亡的累积发生率以酒精相关肝病为最高,其次是代谢和酒精相关肝病、代谢功能障碍相关脂肪性肝病。
目前,尚无用于脂肪性肝病诊断的特异性实验室检查。无论是临床实践、还是临床试验,肝脏活检仍是证实诊断、评估预后、探寻肝脏病变其他病因、病变活动度分级、肝脏纤维化分期的金标准。既往基于非酒精性脂肪性肝病或非酒精性脂肪性肝炎患者所得的组织病理学研究结论,在本文中将按照新的命名进行讲述,即代谢功能障碍相关脂肪性肝病或代谢功能障碍相关脂肪性肝炎。
脂肪性肝病组织学评估-脂肪变性
通常将脂肪变性比例5%作为诊断脂肪变性的阈值。脂肪变性的量化有两种方式:一是计算含有可见脂肪滴的肝细胞百分比;二是估算被脂肪变性取代的非纤维化肝实质的面积百分比。据此,受累肝实质的脂肪变性进一步分为轻度(5%至33%)、中度(34%至66%)、重度(>66%)。
组织学上,肝脏脂肪变性有两种主要类型,分别为大泡性和微泡性脂肪变性。大泡性脂肪变性是脂肪性肝病中最常见的脂肪变性类型,其特点为两种主要形态,即大脂滴和小脂滴,前者表现为巨大的脂滴扩张并充满肝细胞胞质,常将细胞核挤向周边;后者则表现为胞质内存在大量细小的脂滴,细胞核通常仍在中央位置。微泡性脂肪变性的特点是肝细胞胞质内存在细微的脂滴、从而导致肝细胞呈泡沫样表现。需要注意的是,微泡性脂肪变性很少单独出现,但有报道称,约10%的代谢功能障碍相关脂肪性肝病中会以局灶性、“无特殊分区”(azonal)分布的形式出现微泡性脂肪变性。不过,单纯微泡性脂肪变性更多见于酒精相关肝病,这种情况下被称为酒精性泡沫样变性。虽然代谢功能障碍相关脂肪性肝病、酒精相关肝病中都可出现微泡性脂肪变性,但微泡性脂肪变性为主时需要注意有其他病因可能。
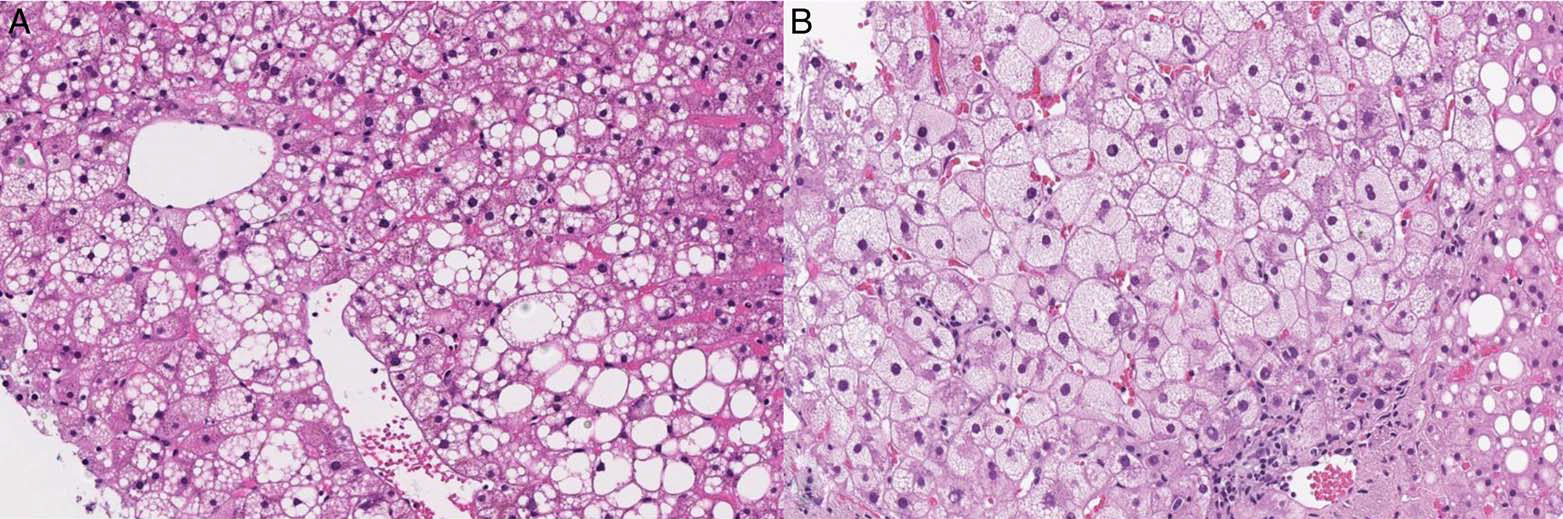 图2.图示脂肪性肝病中的大泡性脂肪变性(左,大脂滴和小脂滴均有)、微泡性脂肪变性(右)。
图2.图示脂肪性肝病中的大泡性脂肪变性(左,大脂滴和小脂滴均有)、微泡性脂肪变性(右)。
未完待续
点此下载原文献
参考文献
Jiao J, Zhang X. Steatotic Liver Disease: Navigating Pathologic Features, Diagnostic Challenges, and Emerging Insights. Adv Anat Pathol. 2025;32(6):387-401.
doi:10.1097/PAP.0000000000000483















共0条评论