[导读] 编译整理:强子
引言
临床病理诊断工作中,对于恶性肿瘤来说,一个极为关键的问题是确定肿瘤为原发、还是转移,因为二者的诊疗方案和预后是截然不同的。其中,卵巢肿瘤因其原发肿瘤类型繁多、转移性肿瘤形态多样而导致原发和转移的鉴别难度极大。比如卵巢的Krukenberg瘤,其定义是腺癌转移至卵巢、且其中含有至少10%的印戒细胞。鉴于日常工作中见到的印戒细胞癌多发生于胃,因此伴印戒细胞特征的其他器官的癌转移至卵巢时,可能因为少见或难以想到而漏诊。
美国麻省总医院病理专家Young等人曾在《Int J Gynecol Pathol》杂志报道过一组乳腺癌转移至卵巢、但伴印戒特征的病例,就很好的体现了前述诊断陷阱存在的可能性。虽然该文已发表多年,但其重要意义仍值得我们进一步体会。为帮助大家更好的了解相关知识点,我们将该文要点编译介绍如下。
研究内容及结果
该组病例来自作者所在单位存档及会诊。患者年龄41-76岁不等,平均年龄53.6岁,且82%(14/17)有乳腺浸润性癌病史。原发乳腺癌的类型具体包括浸润性导管癌(4例)、浸润性小叶癌(3例)、非特殊类型腺癌(3例)、伴导管和小叶特征的癌(2例)、未特殊说明的癌(2例)。1例患者有导管原位癌病史,2例无浸润性或原位乳腺癌病史。
该组病例有9例表现为盆腔肿物相关症状,3例为偶见肿物(CA15.3升高、影像学检出、或治疗性卵巢切除),2例表现为阴道出血,1例为尸检中发现病变;剩余2例临床表现未知。11例在卵巢切除术的时候就有卵巢外受累的表现,局灶性(累及1-2个部位,最常见为输卵管)及广泛性(累及3个及以上部位)的情况均有。
双侧卵巢切除的病例中,双侧受累的几率为86.7%(13/15);另有右侧1例、左侧1例。有2例仅切除了一侧卵巢。12例大体可见肿瘤,大小3.8cm至19cm不等(双侧肿瘤者测量较大者),平均8cm。2例切面大体即可见肿瘤累及。大部分肿瘤为灰褐色至灰白色,实性,分叶状。4例可见囊性成分。
组织学上,12例卵巢结构已被破坏,正常卵巢实质被大小不一、边界不规则的散在肿瘤小叶所取代。小叶间区域显著水肿,常伴血管扩张。其余5例中,散在有侵及卵巢皮质和髓质的瘤细胞灶,但卵巢总体结构尚存。后一种情况的肿瘤总体积要显著小于前者。5例镜下可见卵巢表面受累。
肿瘤的结构表现具有谱系性,且一般呈混杂特征;具体如条索样、巢状、腺样、弥漫片状、滤泡腔样、小簇状、单细胞。最常见为巢状,可见于88%(15/17)的病例;其次为条索样及弥漫片状,各自约82%(14/17);此外还有单细胞(71%,12/17)、小簇状(41%,7/17)、滤泡腔样(12%,2/17)。1例肿瘤中罕见筛状表现。
结合原发肿瘤类型来说,条索样结构最常见于浸润性小叶癌(n=4),其次为浸润性导管癌(n=3)、伴导管和小叶特征的癌(n=2)。肿瘤的非印戒细胞区域则类似原发乳腺癌的表现,至少局灶如此。大部分(15/17)病例中,非印戒细胞为均一的低至中等级别细胞非典型,2例可见高级别细胞非典型、伴中等程度多形性。
印戒细胞的比例从2%至70%不等,平均33%,中位数30%;转移性小叶癌的病例中印戒细胞比例最高,具体为10%至70%不等,平均45%;其次为伴导管和小叶特征的癌转移,2例均为25%;导管癌转移病例中印戒细胞比例5%至70%,平均24%。印戒细胞与非印戒表现的肿瘤细胞混杂在一起,最常见于弥漫片状及条索样区域。大部分肿瘤中,印戒细胞形态相对均一,小至中等大,胞质淡染至嗜碱性;细胞核深染,有切迹。1例为伴嗜酸性胞质的大量印戒细胞构成,还有1例伴显著靶环样小体。41%(7/17)的病例可见脉管侵犯。未见细胞外黏液、间质黄素化、肠型或其他黏液腺体、污浊坏死、微囊、杯状细胞腺癌样病灶。
有7例做了免疫组化,均有一项或多项提示乳腺来源的标记物阳性,具体如GCDFP-15、mammaglobin、GATA-3;做了CDX-2检测的病例无一阳性。大部分(83%)肿瘤阳性表达ER;仅1例有HER2的过表达。
除尸检病例外,12例有随访信息。8例死于转移性肿瘤,具体时间为7.3个月至49.5个月不等,平均26.8个月;4例在32.2个月至84个月(平均51.8个月)随访时仍在世。
无浸润性乳腺癌病史的3例中,后续有2例MRI检出乳腺异常:有导管原位癌病史的患者发现对侧有浸润性小叶癌;另一例发现双侧乳腺多发的增强型肿物,双侧腋窝淋巴结肿大,高度提示乳腺原发恶性肿瘤;第3例失访。
图例赏析
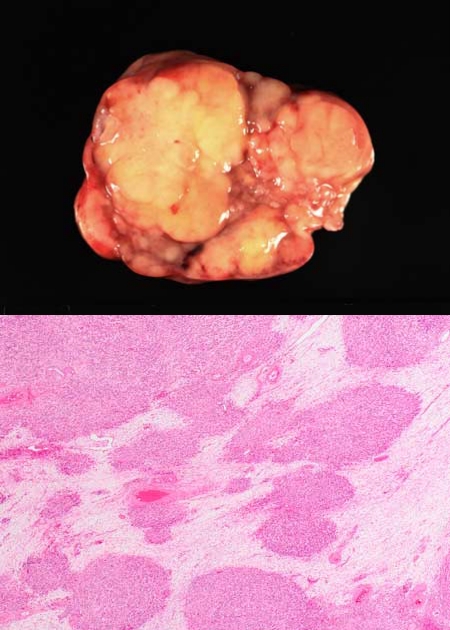
图1.上图示一例大体表现,大部分卵巢已被灰黄色、实性、分叶状肿物占据。下图示卵巢结构被大小不一的肿瘤结节取代,结节之间间质显著水肿。
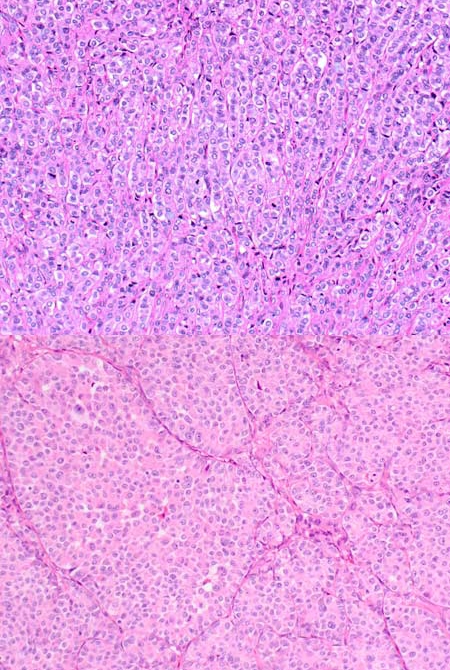
图2.转移性肿瘤中,常见条索状生长,浸润性小叶癌和浸润性导管癌转移中均可见这一表现;几乎所有肿瘤都可见巢状生长的成分,也是该组病例中最常见的结构模式。
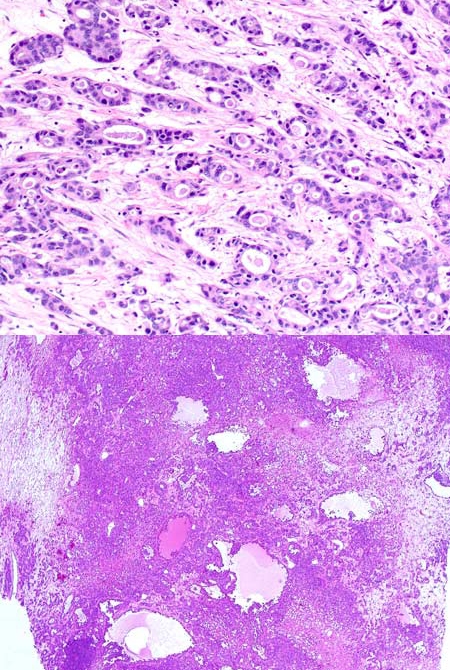
图3.乳腺导管癌中典型表现为腺体结构,但在伴印戒细胞的卵巢转移性肿瘤中并不常见;滤泡样囊腔总体也较为罕见。
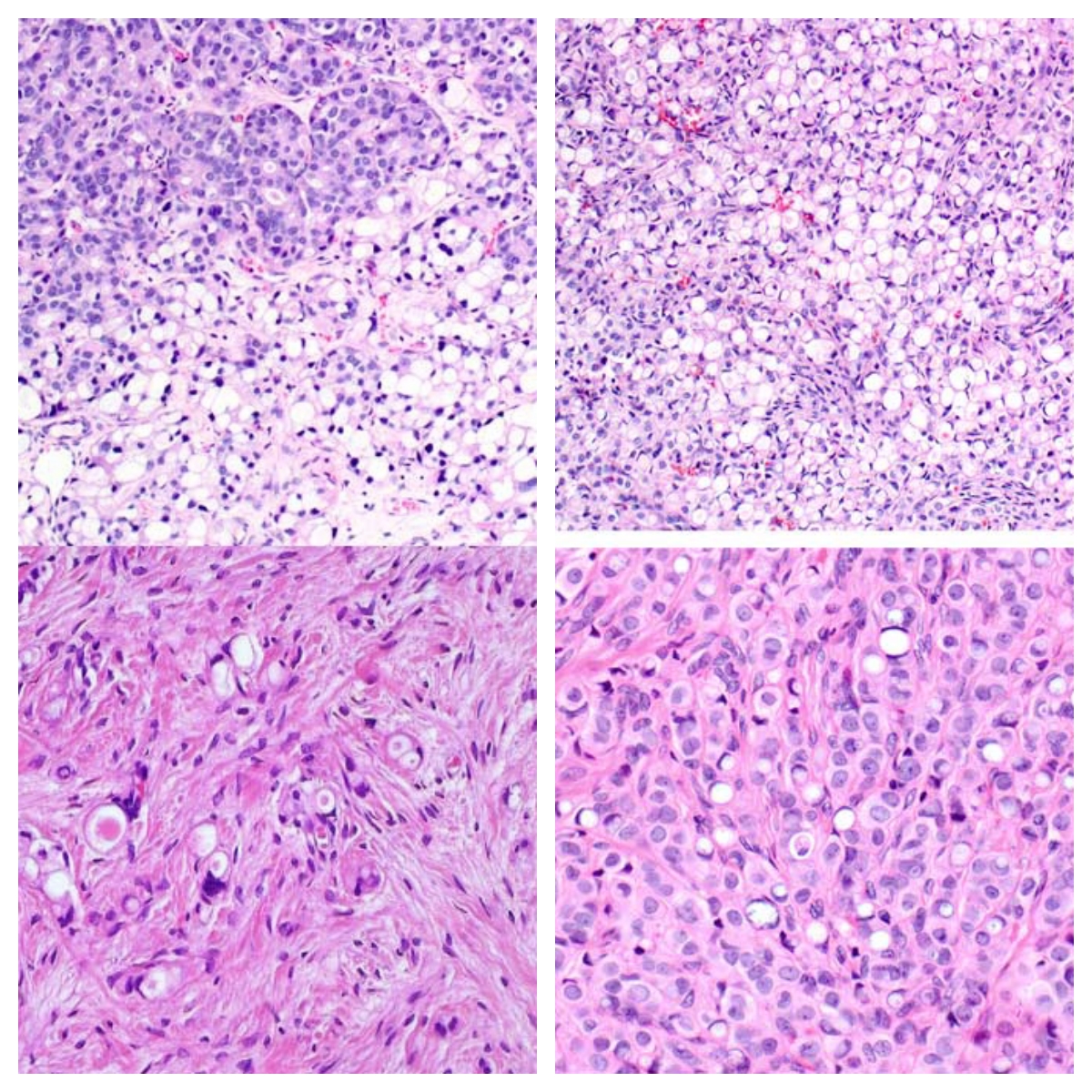
图4.(左上)l类似乳腺原发癌的非印戒细胞病灶常和显著印戒细胞区域混杂在一起;(左下)印戒细胞的特征则是细胞核偏位、有切迹,胞质内有巨大空泡;个别细胞中可见靶环样小体;(右)印戒细胞最常见于弥漫生长区域(右上)和条索样生长区域(右下)。
小结
临床病理工作中,卵巢恶性肿瘤的诊断要注意原发和转移的鉴别。一旦确定为转移性肿瘤,则应尽力确定原发部位以指导临床医师做进一步检查。对于Krukenberg瘤的诊断来说,由于其定义为腺癌转移至卵巢、且其中含有至少10%的印戒细胞,因此要注意避免将管状生长的Krukenberg瘤和Sertoli-Leydig细胞瘤混淆;罕见情况下还要注意鉴别伴印戒细胞特征的卵巢表面上皮来源的原发癌。
该研究报道了一组伴印戒细胞特征的卵巢转移性乳腺癌病例,并系统描述了印戒细胞与非印戒细胞区域的形态学特征。这类特殊类型的Krukenberg瘤常呈条索状、巢状或弥漫性生长模式,重现了原发乳腺癌的结构特征。通过识别这些形态特点、结合临床病史并加做免疫组化标记,相信这类肿瘤能够获得精准诊断。这对临床处理来说具有重要意义,可以将原发肿瘤的关注焦点集中于乳腺部位,避免对其他部位的不必要检查。
点此下载原文献
参考文献
Bennett JA, Young RH, Chuang AY, Lerwill MF. Ovarian Metastases of Breast Cancers With Signet Ring Cells: A Report of 17 Cases Including 14 Krukenberg Tumors. Int J Gynecol Pathol. 2018;37(6):507-515.
doi:10.1097/PGP.0000000000000462

















共0条评论