[导读] 编译整理:强子
人免疫缺陷病毒
导致获得性免疫缺陷综合征(Acquired Immunodeficiency Syndrome,AIDS,简称艾滋病)的病原体为人免疫缺陷病毒(human immunodeficiency virus,HIV,可简称为艾滋病病毒)。HIV急性感染的不同阶段,都可能见到Castleman样改变、伴滤泡闭锁及穿透性血管。罕见情况下还有Rosai-Dorfman病、Kikuchi-Fuijmoto病、IgG4相关病变改变的报道,如果未考虑到HIV感染的话,急性HIV感染可能会与上述病种出现鉴别困难。淋巴结肿大也可见于弥漫性浸润性淋巴细胞增多综合征(diffuse infiltrative lymphocytosis syndrome,DLIS),该综合征的特点是CD8阳性细胞数量增多、侵犯不同器官;不过该综合征极为罕见,尤其联合抗逆转录病毒疗法应用以来更是如此。
富于浆细胞且满足特征性临床病理诊断标准的多中心Castleman病也与HIV感染相关。几乎所有病例都有Kaposi肉瘤相关疱疹病毒(KSHV)/HHV8。HIV感染也是一个促进因素,因为HIV患者进行抗逆转录病毒治疗时,KSHV/HHV8相关的多中心性Castleman病也可消退。
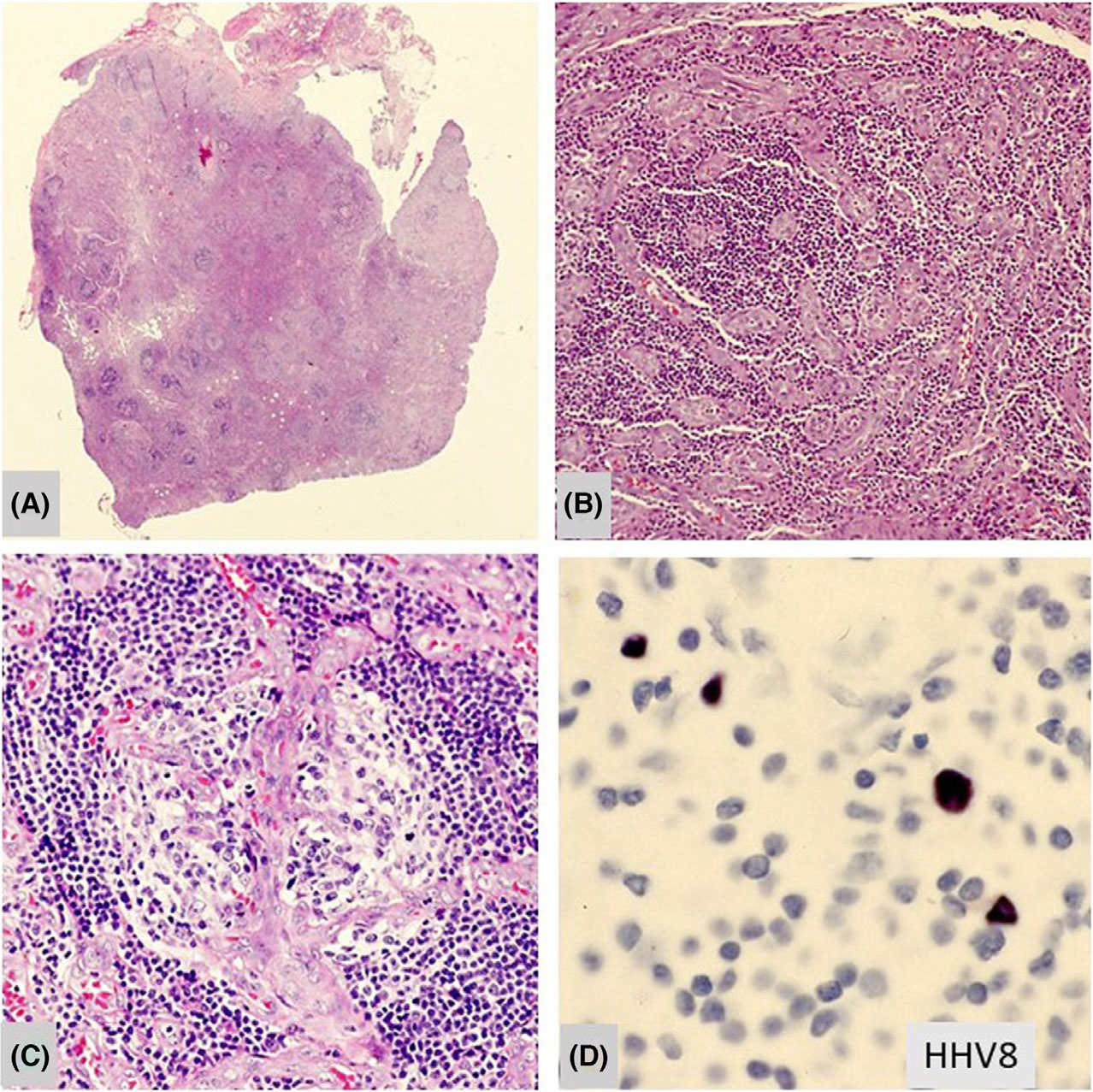 图6.HIV相关多中心Castleman病的淋巴结。(A)低倍镜下,滤泡闭锁,伴小的生发中心;(B)滤泡间血管增生;(C)伴小的生发中心的闭锁滤泡,并有血管穿入,套区明确;(D)闭锁滤泡中套区内的HHV8阳性细胞。
图6.HIV相关多中心Castleman病的淋巴结。(A)低倍镜下,滤泡闭锁,伴小的生发中心;(B)滤泡间血管增生;(C)伴小的生发中心的闭锁滤泡,并有血管穿入,套区明确;(D)闭锁滤泡中套区内的HHV8阳性细胞。
HIV感染的退化期及淋巴细胞消减期可见Castleman样改变,类似透明血管型或富于浆细胞的多中心性Castleman病、或单中心性Castleman病。Castleman样改变还可有单个或多个淋巴结的受累,其滤泡表现为生发中心退化,或浆细胞增多、间质纤维化及血管增多,且大部分病例中有KSHV/HHV8感染的浆母细胞。KSHV/HHV8相关的多中心Castleman病免疫组化可见同心圆环分布的CD21阳性、CD23阳性、CD35阳性滤泡树突细胞。生发中心可仍罕见有CD10阳性、BCL6阳性、BCL阴性的中心细胞或中心母细胞。滤泡周围可见散在浆细胞样树突细胞,免疫组化CD68、CD163、TCL1、CD123均阳性。滤泡间的浆细胞MUM1阳性,且一般为多克隆。主要见于边缘区的浆母细胞表达KSHV/HHV8。
富于浆细胞的、富于透明血管的Castleman样改变中,可有显著的滤泡树突细胞,罕见情况下会发生滤泡树突细胞肉瘤。Kaposi肉瘤还可见于有HIV感染患者的KSHV/HHV8相关多中心Castleman病中。随着高效抗逆转录病毒治疗的应用,Kaposi肉瘤的发生率是降低的,但KSHV/HHV8相关多中心Castleman病的发生率是升高的。这一升高见于年龄较大、免疫功能仍保存较好的HIV感染患者。
免疫重建炎症综合征(Immune reconstitution inflammatory syndrome,IRIS)是指HIV患者开始抗逆转录病毒治疗后出现的疾病或感染加重的矛盾性临床现象。这种情况下也可出现淋巴结中的Castleman样改变、Kaposi肉瘤、淋巴瘤(包括免疫缺陷/免疫紊乱的淋巴瘤)。还可查见坏死性炎症、可能为肉芽肿性。淋巴结纤维化与联合抗逆转录病毒治疗开始后的免疫系统重建有关。
HIV相关的机会性感染和其他继发性问题也可在淋巴结和淋巴组织有不同表现。EBV、CMV、HHV8的免疫组化都有帮助。螺旋体染色可以排除梅毒,还可通过其他指标排除淋巴瘤。
相比非HIV阳性患者来说,HIV阳性者更常见淋巴瘤、尤其与免疫功能异常相关的淋巴瘤。HIV阳性患者发生高级别淋巴瘤、或临床更加侵袭性淋巴瘤的几率要高于非HIV阳性患者某些淋巴瘤更多见于HIV阳性患者,具体如Burkitt淋巴瘤、弥漫大B细胞淋巴瘤-非特指类型、原发中枢神经系统淋巴瘤、原发渗出性淋巴瘤、浆母细胞型淋巴瘤。
艾滋病定义性肿瘤(AIDS-defining cancers)的官方定义自最初确立以来并未改变,最初仅包括Kaposi肉瘤、侵袭性非霍奇金淋巴瘤(如Burkitt淋巴瘤、免疫母细胞淋巴瘤等)、女性的宫颈浸润性癌,但实际临床应用中现已涵盖所有侵袭性B细胞淋巴瘤。非艾滋病定义性的经典型霍奇金淋巴瘤发生于HIV阳性患者时,预后更差,且常伴EBV感染。HIV相关的淋巴瘤在组织形态学方面和非HIV阳性患者并无差异,但更多见伴有EBV感染。伴HIV的KSHV/HHV8相关多中心性Castleman病患者发生淋巴瘤时,相比非HIV感染者来说多为较高级别病变,但目前总体生存已有显著改善。随着时间的推移,HIV患者淋巴瘤的组织学亚型分布也发生了显著变化,这一现象可归因于多种因素,如联合抗逆转录病毒疗法的应用、化疗方案的改进、感染性病原体更好的控制。
HIV首次感染发生于淋巴结时的鉴别诊断,包括机会性感染(结核、隐球菌)、病毒感染(EBV、CMV、HTLV-1、HHV8)、淋巴瘤(Burkitt淋巴瘤、弥漫大B细胞淋巴瘤、经典型霍奇金淋巴瘤)、KSHV/HHV8相关多中心性Castleman病、IgG4相关病变。本文不再展开追溯。
随着抗逆转录病毒治疗的应用,急性期HIV感染的情况已较为少见。很多情况下,HIV感染的诊断并非通过常规筛查发现,而是由经验丰富的病理学家在淋巴组织活检(如淋巴结、脾脏或扁桃体切除标本)排除其他病变时意外发现并进一步确诊。目前已开发了新型检测技术用于识别组织中免疫激活和病毒反弹的来源,这有助于发现潜伏的HIV病毒库,且可能为延长缓解期或最终清除潜伏病毒提供新方案。最新的治疗策略综合了多种方法,包括抗逆转录病毒治疗、移植、基因编辑、潜伏激活以及免疫接种/免疫控制。
——未完待续——
往期回顾:
读文献,学病理--传染病三贱客累及淋巴结的组织学特征(一)














共0条评论