[导读] 编译整理:强子
引言
此前《Semin Diagn Pathol》杂志的系列文章编译中,我们提到乳腺病理中常见诊断困难的问题可大致分为过诊断、漏诊/诊断不足两种情况。本文编译介绍的就是美国威尔-康奈尔医学院病理专家Boyraz和Hoda撰写的乳腺病理中漏诊/诊断不足相关问题的综述。需要说明的是,非典型导管增生、非典型小叶增生这些“交界性”病变因为并非“恶性”病种,因此本文并不包括这些话题。
导管原位癌
常见类型的导管原位癌比较容易识别,一般不会造成显著诊断困难。不过有些类型的导管原位癌诊断难度仍较大,如附壁型/平坦型微乳头状导管原位癌。低倍镜下,病理医师可能会漏诊这样的病变,因为其低倍镜下表现与微囊肿无明显差别。不过,这些囊腔的管腔内一般会有坏死碎屑,可作为进一步高倍镜下仔细观察的线索。这也可能提醒病理医师关注到细胞具有多形性、核浆比高、细胞具有非典型的显著上皮。查见导管原位癌中其他更常见的结构表现也有助于明确诊断,如实性、筛状表现。
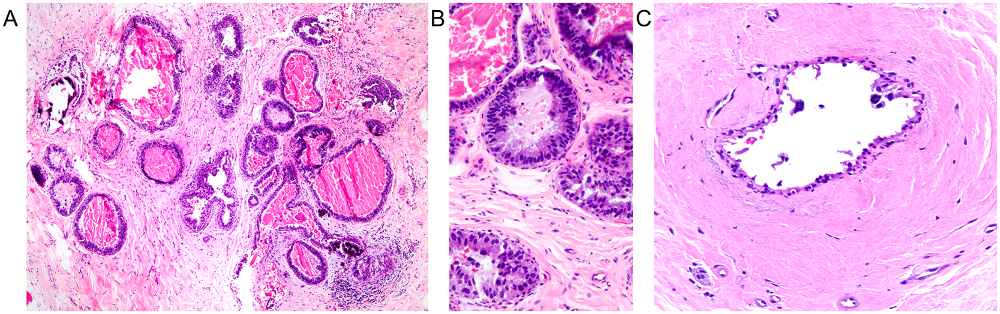 图1.尽管低倍镜下类似微囊肿,但贴壁型导管原位癌会有显著的上皮、管腔内碎屑、钙化,因此还是容易识别出来的(A);高倍镜下,可见细胞学非典型和坏死碎屑(B)。(C)另一病例中,图示高度贴壁的区域,且病灶内仅罕见高度非典型的细胞。
图1.尽管低倍镜下类似微囊肿,但贴壁型导管原位癌会有显著的上皮、管腔内碎屑、钙化,因此还是容易识别出来的(A);高倍镜下,可见细胞学非典型和坏死碎屑(B)。(C)另一病例中,图示高度贴壁的区域,且病灶内仅罕见高度非典型的细胞。
导管原位癌的某些形态学亚型也可导致诊断困难。这方面的问题之一,如导管原位癌累及(克隆化)小叶及硬化性腺病。这样的病例中,病理医师可能会漏诊恶性病变,尤其粗针穿刺活检标本中无典型病灶的情况下:低倍镜下,终末导管小叶单位无明显改变,因此会漏掉其中的恶性细胞。不过,与附壁型导管原位癌一样,此时病变中的细胞要比背景小叶中的细胞大,且有明确的细胞非典型,罕见情况下腺腔内还有坏死碎屑。其实这些病灶也很容易被过诊断,因为病理医师可能会将累及腺病的导管原位癌解读为浸润性病灶,本系列文章前面的部分已经做了学习。导管原位癌的Paget样播散也可导致诊断困难,尤其是可能没有经典导管原位癌病灶的粗针穿刺活检标本中。病理医师需要仔细观察伴有显著上皮的导管,并识别出固有管腔上皮下方的癌细胞。
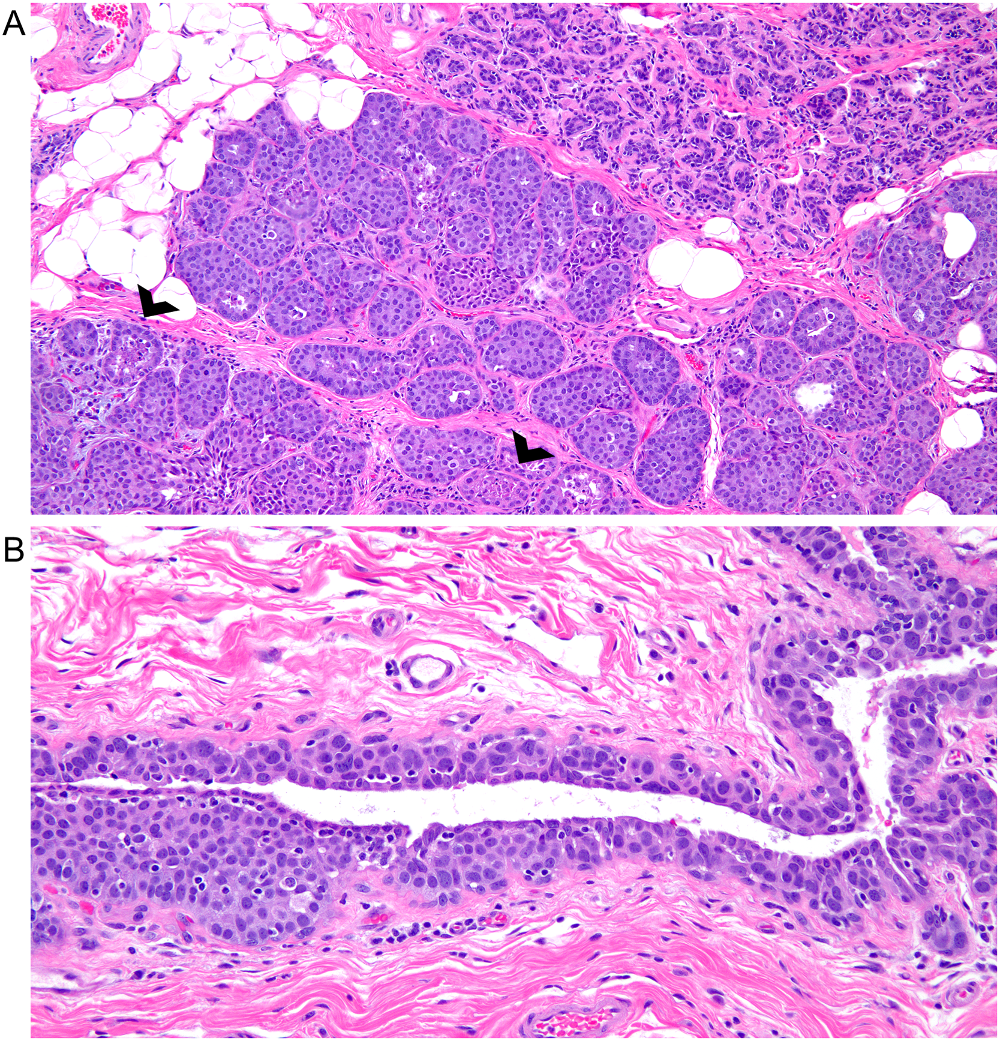 图2.(A)尽管仍有正常小叶结构,但导管原位癌灶性累及小叶的情况下可见细胞增大(与图中右上角未受累的小叶比较),且管腔内可有坏死碎屑(箭头所示)。(B)癌细胞在正常管腔上皮下方生长并使其抬举起来,左侧可见簇状癌细胞,因此比较容易判读出导管原位癌的Paget样播散。
图2.(A)尽管仍有正常小叶结构,但导管原位癌灶性累及小叶的情况下可见细胞增大(与图中右上角未受累的小叶比较),且管腔内可有坏死碎屑(箭头所示)。(B)癌细胞在正常管腔上皮下方生长并使其抬举起来,左侧可见簇状癌细胞,因此比较容易判读出导管原位癌的Paget样播散。
病理医师在识别低级别及高级别导管原位癌方面一般没有什么难度,但中等级别导管原位癌偶见与普通型导管上皮增生鉴别困难。中等级别导管原位癌中,结构非典型可能不是那么明确,且可能与普通型导管上皮增生中的“假筛状”腔隙有重叠。此时确定细胞形态相当单一、但细胞核增大,会有帮助,因为普通型导管上皮增生一般是混杂的细胞类型。疑难病例中,免疫组化CK5/6和ER有助于鉴别。
此前的相关著作在讨论平坦型增生时,具有高级别、低级别细胞学非典型的病种都归为了这一组;但目前从病理机制方面来说,支持将二者区分开:前者为“附壁型”导管原位癌,而后者目前被归为“平坦型上皮非典型”、而不是癌。这两类病变低倍镜下都可表现为扩张的囊腔,但平坦型上皮非典型的细胞形态单一、立方状至低柱状,具有低级别的细胞学非典型,胞质顶端有凸起。二者的管腔内容物也有区别:平坦型上皮非典型时,管腔内一般为蛋白性碎屑、伴钙化,而导管原位癌中一般为坏死性碎屑。目前认为,平坦型上皮非典型增生是非典型导管上皮增生的非必然性前驱病变(non-obligate precursor),且常与其他低级别通路病变相关,如小叶原位癌、小管癌(即Rosen三联征)。
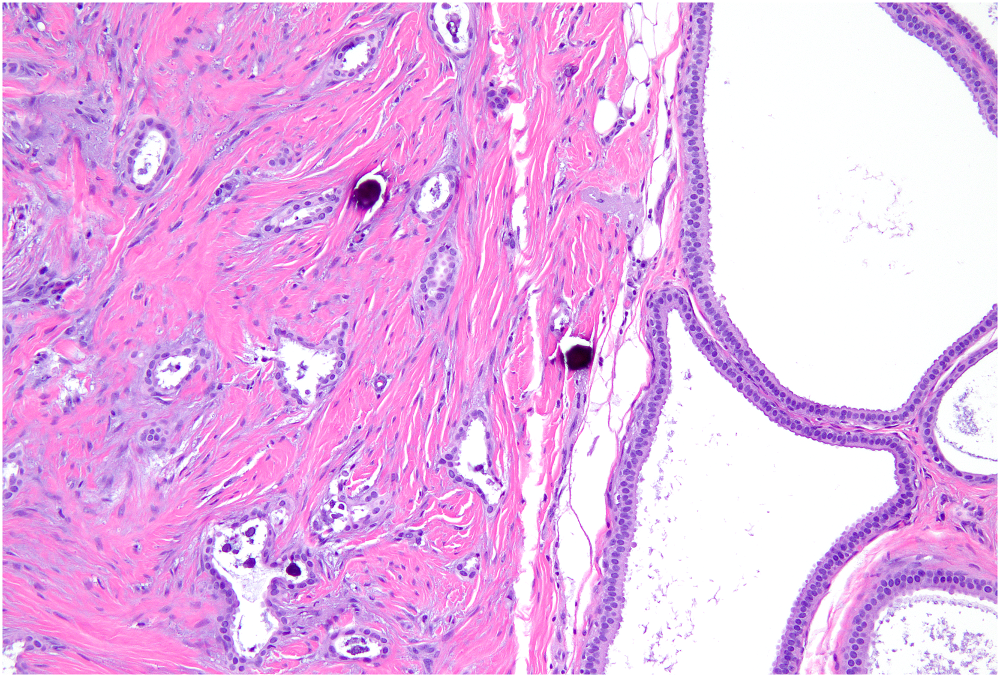 图3.浸润性小管癌(左),伴平坦型上皮非典型(右)。
图3.浸润性小管癌(左),伴平坦型上皮非典型(右)。
一个长期存在问题的领域,是区分非典型导管上皮增生和低级别导管原位癌。这种情况下,二者的鉴别是有定量标准的,即受累范围是否超过0.2cm、或累及2个导管腔隙。不过,需要注意的是:尽管定量标准很实用,但仅依靠定量指标来诊断恶性肿瘤的做法过于简单化。病理医师应综合所有可用的形态学证据,既要避免对导管原位癌的漏诊/诊断不足、也要避免对非典型导管上皮增生的过诊断。
小叶原位癌
关于小叶原位癌的诸多研究,已经极大的拓展了我们对这一病种的认识,比如对其免疫组化特征和分子特征,就已经有了长足的进步。不过,最近新认识的两种侵袭性亚型可能会存在诊断不足的问题。
非经典型小叶原位癌具体包括旺炽性亚型、多形性亚型,前者的诊断标准是一个腺泡内超过40-50个的肿瘤细胞,后者的诊断标准是肿瘤细胞有高级别异型性(也可有大汗腺特征)。这两种亚型都可以有中央坏死及钙化。需要注意的是,一定要将这两种亚型判断出来,因为它们伴有浸润性癌的几率更高。也就是说,查见非经典型的小叶原位癌,则要进一步仔细检查有无(微)浸润性癌。此外,关于经典小叶原位癌的处理还存在争议,一般建议结合影像学相关评估以决定是否需手术切除;而非经典性小叶原位癌则应手术切除,并确保切缘阴性。
罕见情况下,有B型细胞的经典型小叶原位癌可能会和多形性小叶原位癌混淆、从而造成过诊断。小叶原位癌中的B型细胞,即细胞核相对较大、细胞核大小和形状轻度不一、有微小核仁的细胞。这种情况下,确定有高级别的非典型、核分裂、坏死,则支持多形性小叶原位癌。
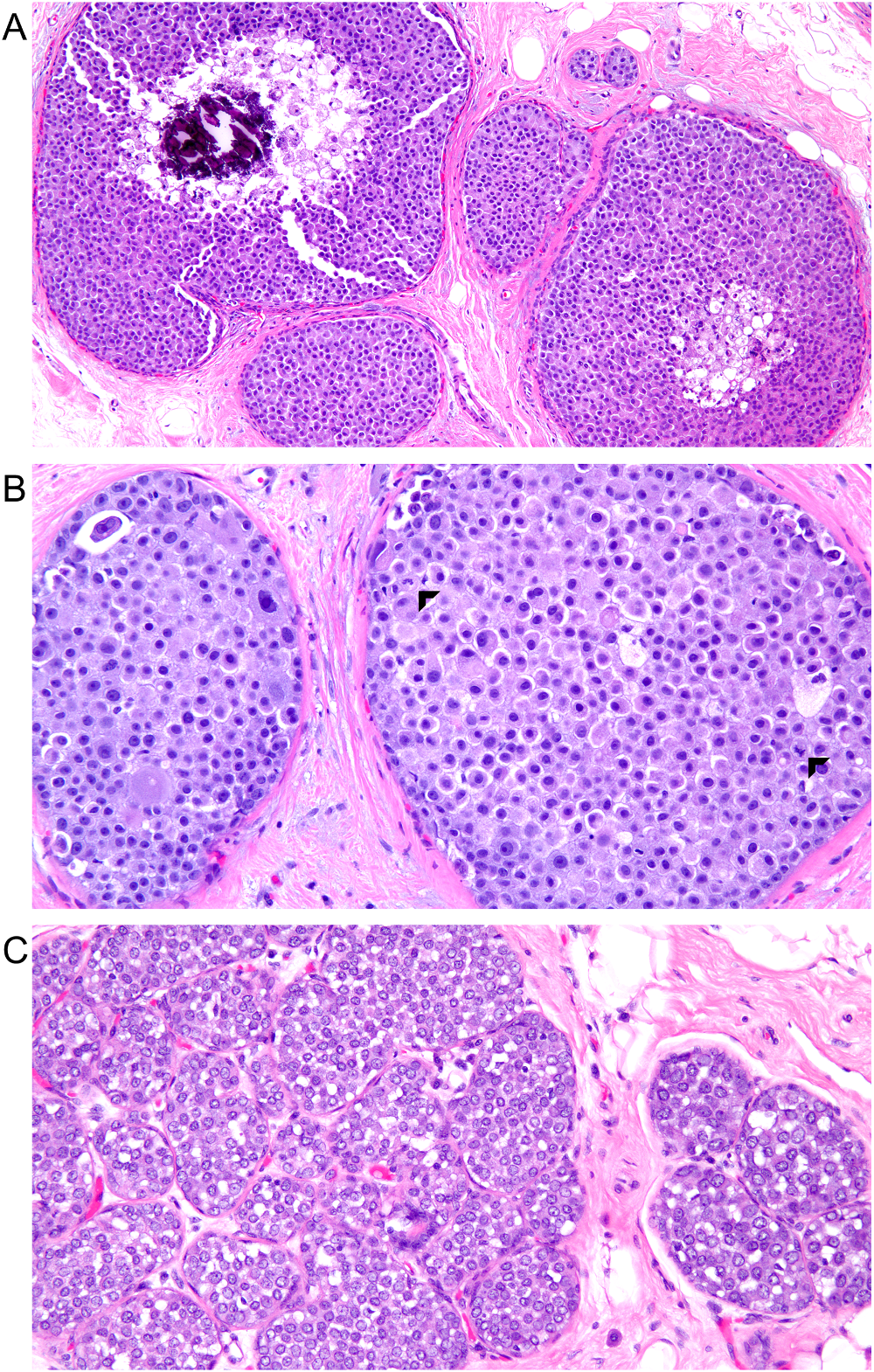 图4.(A)旺炽性小叶原位癌,腺泡高度扩张,有中央坏死及钙化。(B)多形性小叶原位癌,具有高级别细胞学非典型、多形性、核分裂(箭头所示)。(C)B型细胞构成的小叶原位癌,瘤细胞的核相对大,伴表现不一的微小核仁;可以与图B中的多形性小叶原位癌相比较。
图4.(A)旺炽性小叶原位癌,腺泡高度扩张,有中央坏死及钙化。(B)多形性小叶原位癌,具有高级别细胞学非典型、多形性、核分裂(箭头所示)。(C)B型细胞构成的小叶原位癌,瘤细胞的核相对大,伴表现不一的微小核仁;可以与图B中的多形性小叶原位癌相比较。
未完待续
点此下载原文献
参考文献
Boyraz B, Hoda SA. Underdiagnosis of breast malignancy: Azzopardi's Problems in Breast Pathology revisited, part II. Semin Diagn Pathol. 2025;42(4):150875.
doi:10.1053/j.semdp.2025.02.002

















共0条评论