[导读] 编译整理:强子
引言
淋巴瘤在新发恶性肿瘤中的占比不足1%,但其病理诊断对很多病理医师来说是如同噩梦般的存在:如王志敢老师所说,“好好的病理医师让淋巴瘤给毁了”。值得注意的是,15岁以下儿童患者的淋巴瘤仅占新确诊淋巴瘤病例的10%。因此,大部分淋巴瘤相关病理著作及文献也重点关注成人淋巴瘤,而儿童淋巴瘤一般仅为简单介绍一下、或在成人淋巴瘤背景下简单提及。
不过,儿童淋巴瘤与成人淋巴瘤还是存在很多重要区别的,比如发病率、分子特征、预后等。针对儿童淋巴瘤病理诊断相关问题,美国阿拉巴马大学病理专家Choi等人在著名病理专业杂志《Virchows Arch》发表综述,对儿童淋巴瘤的临床病理相关问题进行了介绍。为帮助大家更好的了解相关知识点,我们将该文中的重要表格和相关图例编译介绍如下。更多知识点请移步原文。
备注
需要注意的是,一般儿童淋巴瘤相关类型的诊断标准是和成人相应类型淋巴瘤的诊断标准相似的,但也的确存在有所不同的亚型。比如,滤泡性淋巴瘤在成人属于常见,但在儿童罕见,如果仅限于有IGH::BCL2重排的情况下,则属于极为罕见。儿童淋巴瘤和成人淋巴瘤在遗传学和预后方面也存在某些差异,比如儿童的经典型霍奇金淋巴瘤突变负荷高于成人,且预后要更好。
本文相关表格中带下划线的瘤种,是指世界卫生组织儿童淋巴造血系统疾病分类中得以明确的亚型。
另外,本文相关表格中所列出的常见(common)一般是指>10%,极为罕见(very rare)则一般是指<1-2%,其他的少见(less common)、罕见(rare)则介于这两个极端之间。
表1. 儿童B细胞淋巴瘤的相对发生几率

Ø 常见:Burkitt淋巴瘤;弥漫大B细胞淋巴瘤,非特指;
Ø 少见及罕见:B淋巴母细胞淋巴瘤;纵隔原发B细胞淋巴瘤;伴11q异常的高级别B细胞淋巴瘤;伴IRF4重排的大B细胞淋巴瘤;纵隔灰区淋巴瘤;儿童型滤泡性淋巴瘤;儿童结内边缘区淋巴瘤;高级别B细胞淋巴瘤,非特指;高级别“双打击”B细胞淋巴瘤;富于T细胞/组织细胞的大B细胞淋巴瘤;
Ø 极为罕见:EBV阳性弥漫大B细胞淋巴瘤,非特指;ALK阳性大B细胞淋巴瘤;淋巴瘤细胞样肉芽肿病;浆母细胞淋巴瘤;结外边缘区淋巴瘤;中枢神经系统原发淋巴瘤;原发性渗出性淋巴瘤。
表2.儿童T细胞淋巴瘤的相对发生几率

Ø 常见:T淋巴母细胞淋巴瘤;ALK阳性的间变性大细胞淋巴瘤;
Ø 少见及罕见:皮下脂膜炎样T细胞淋巴瘤;肝脾T细胞淋巴瘤;蕈样霉菌病;皮肤原发CD30阳性淋巴增生性疾病(包括淋巴瘤样丘疹病、皮肤原发间变性大细胞淋巴瘤);外周T细胞淋巴瘤,非特指;ALK阴性的间变性大细胞淋巴瘤;结外NK/T细胞淋巴瘤;皮肤原发的γδT细胞淋巴瘤;
Ø 极为罕见:儿童EBV阳性淋巴组织增殖性疾病(包括严重蚊虫叮咬过敏、系统性慢性活动性EBV疾病、儿童系统性EBV阳性T细胞淋巴瘤、种痘样水疱病淋巴组织增殖性疾病);侵袭性NK细胞白血病;皮肤原发CD4阳性小/中等T细胞淋巴组织增殖性疾病;T细胞大颗粒淋巴细胞白血病;肠病相关T细胞淋巴瘤;成人T细胞白血病/淋巴瘤。
表3.伴中至大细胞/母细胞形态的儿童B细胞淋巴瘤特征
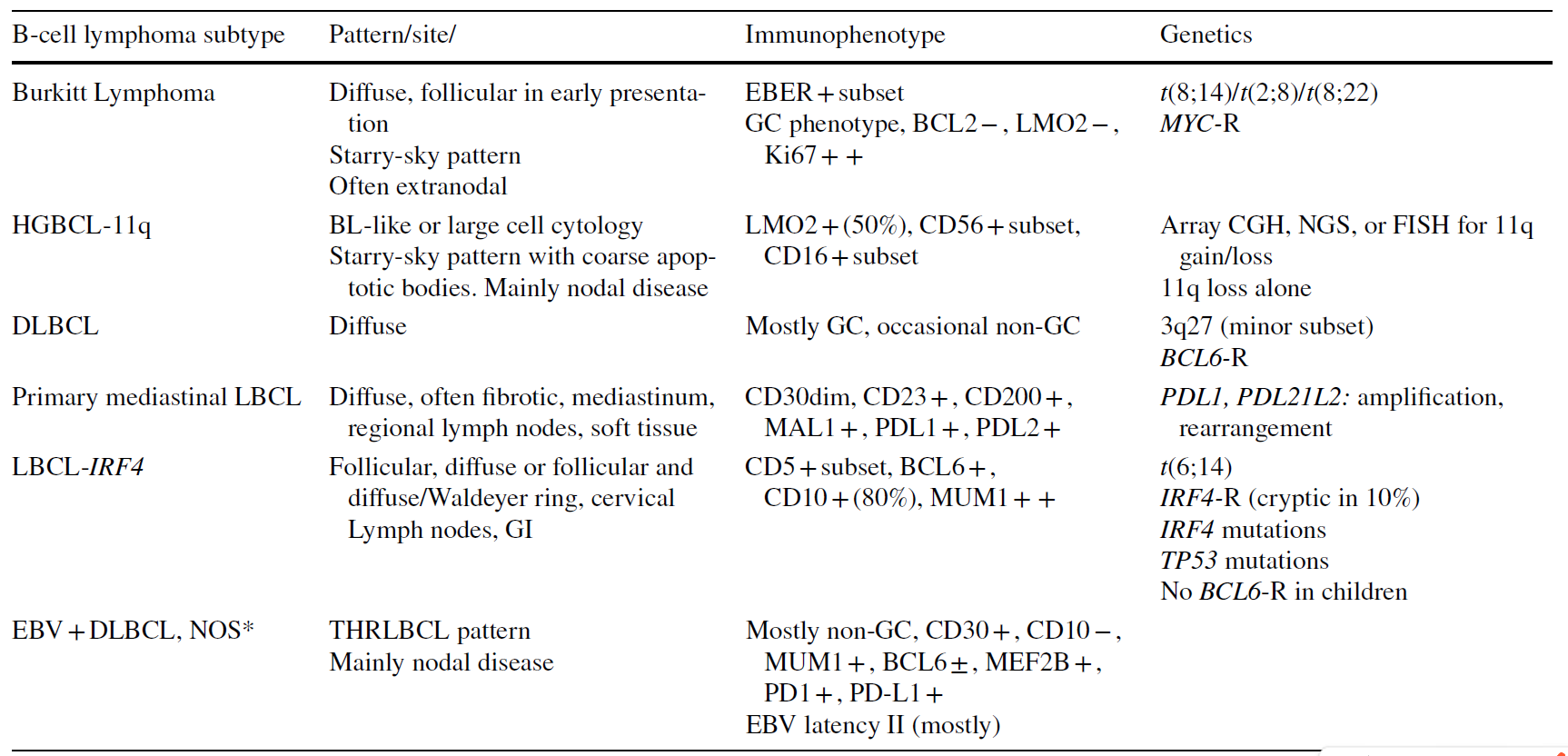
 备注:该表中的EBV潜伏期II型,其中潜伏期是指病毒在宿主细胞内处于非裂解性感染状态;潜伏期I型仅EBNA1阳性,见于Burkitt淋巴瘤;潜伏期II型则特征性表达EBNA1(核抗原1)、LMP1/LMP2(潜伏膜蛋白1/2),常见于霍奇金淋巴瘤、鼻咽癌和T/NK细胞淋巴瘤;潜伏期III型是所有EBNA(核抗原)蛋白阳性且潜伏膜蛋白阳性,见于移植后淋巴增殖性疾病。
备注:该表中的EBV潜伏期II型,其中潜伏期是指病毒在宿主细胞内处于非裂解性感染状态;潜伏期I型仅EBNA1阳性,见于Burkitt淋巴瘤;潜伏期II型则特征性表达EBNA1(核抗原1)、LMP1/LMP2(潜伏膜蛋白1/2),常见于霍奇金淋巴瘤、鼻咽癌和T/NK细胞淋巴瘤;潜伏期III型是所有EBNA(核抗原)蛋白阳性且潜伏膜蛋白阳性,见于移植后淋巴增殖性疾病。
图例赏析
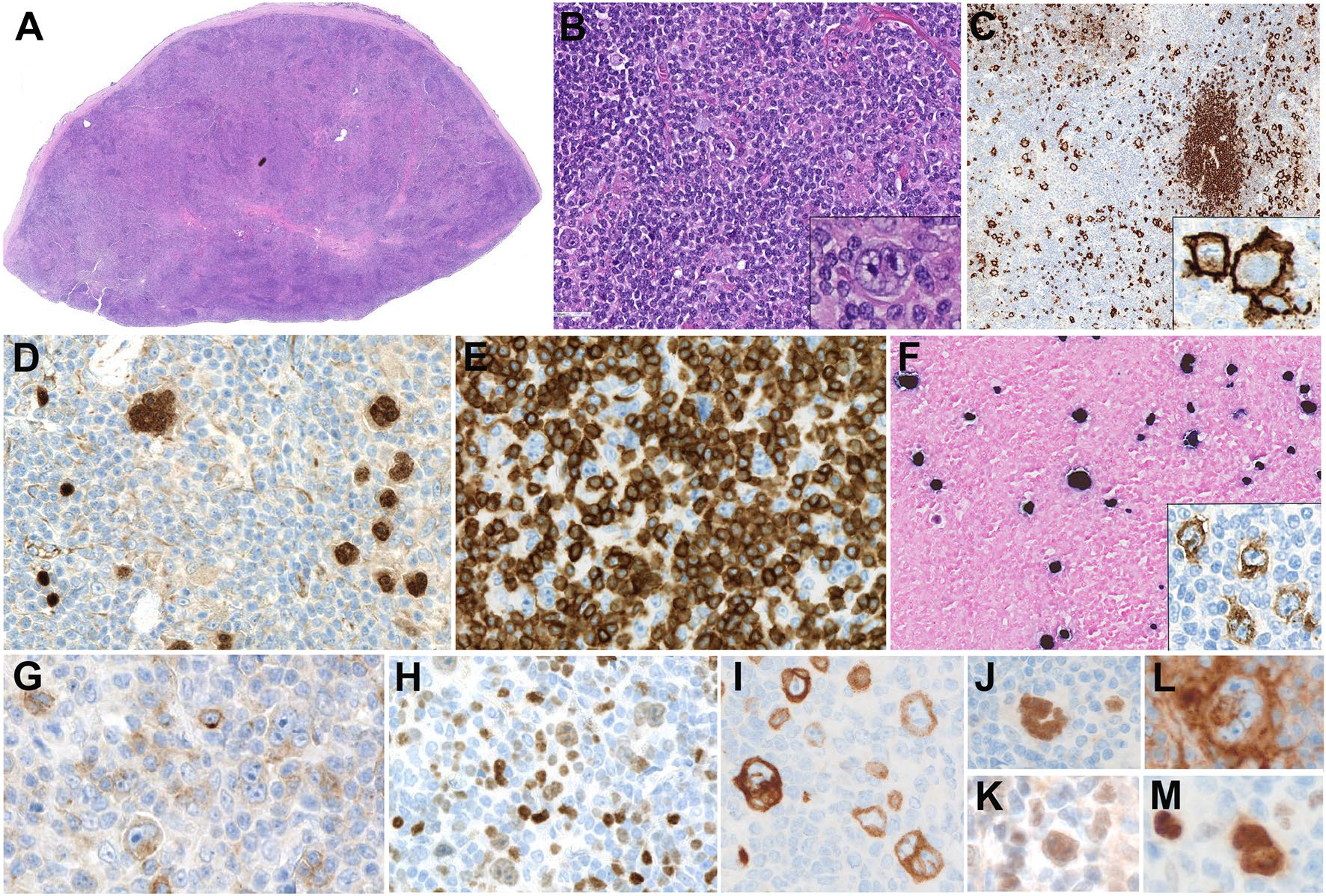 图1.一例16岁男孩的EBV阳性弥漫大B细胞淋巴瘤。(A)淋巴结低倍镜,正常结构消失。(B)高倍镜下,主要为小细胞浸润,混有散在的非典型大细胞,部分类似Reed-Sternberg细胞;插图示双核大细胞,有显著的嗜碱性核仁,类似Reed-Sternberg细胞。(C)免疫组化CD20显示出残余的小B细胞结节,且滤泡间散在大细胞;插图示非典型大细胞CD20为均质强阳性着色。非典型大细胞强阳性表达PAX5(D),周围有小的、CD3阳性T细胞围绕(E)。(F)EBER原位杂交在大细胞和小细胞均为阳性;插图示大细胞LMP1阳性,但EBNA2阴性(未示)。非典型大细胞弱阳性表达CD30(G)和MUM1(H),这和经典型霍奇金淋巴瘤不同。(I)非典型大细胞CD79a阳性。Reed-Sternberg样细胞阳性表达MEF2B(J)、BCL6(K)、PD-L1(L)和OCT-2(M)。
图1.一例16岁男孩的EBV阳性弥漫大B细胞淋巴瘤。(A)淋巴结低倍镜,正常结构消失。(B)高倍镜下,主要为小细胞浸润,混有散在的非典型大细胞,部分类似Reed-Sternberg细胞;插图示双核大细胞,有显著的嗜碱性核仁,类似Reed-Sternberg细胞。(C)免疫组化CD20显示出残余的小B细胞结节,且滤泡间散在大细胞;插图示非典型大细胞CD20为均质强阳性着色。非典型大细胞强阳性表达PAX5(D),周围有小的、CD3阳性T细胞围绕(E)。(F)EBER原位杂交在大细胞和小细胞均为阳性;插图示大细胞LMP1阳性,但EBNA2阴性(未示)。非典型大细胞弱阳性表达CD30(G)和MUM1(H),这和经典型霍奇金淋巴瘤不同。(I)非典型大细胞CD79a阳性。Reed-Sternberg样细胞阳性表达MEF2B(J)、BCL6(K)、PD-L1(L)和OCT-2(M)。
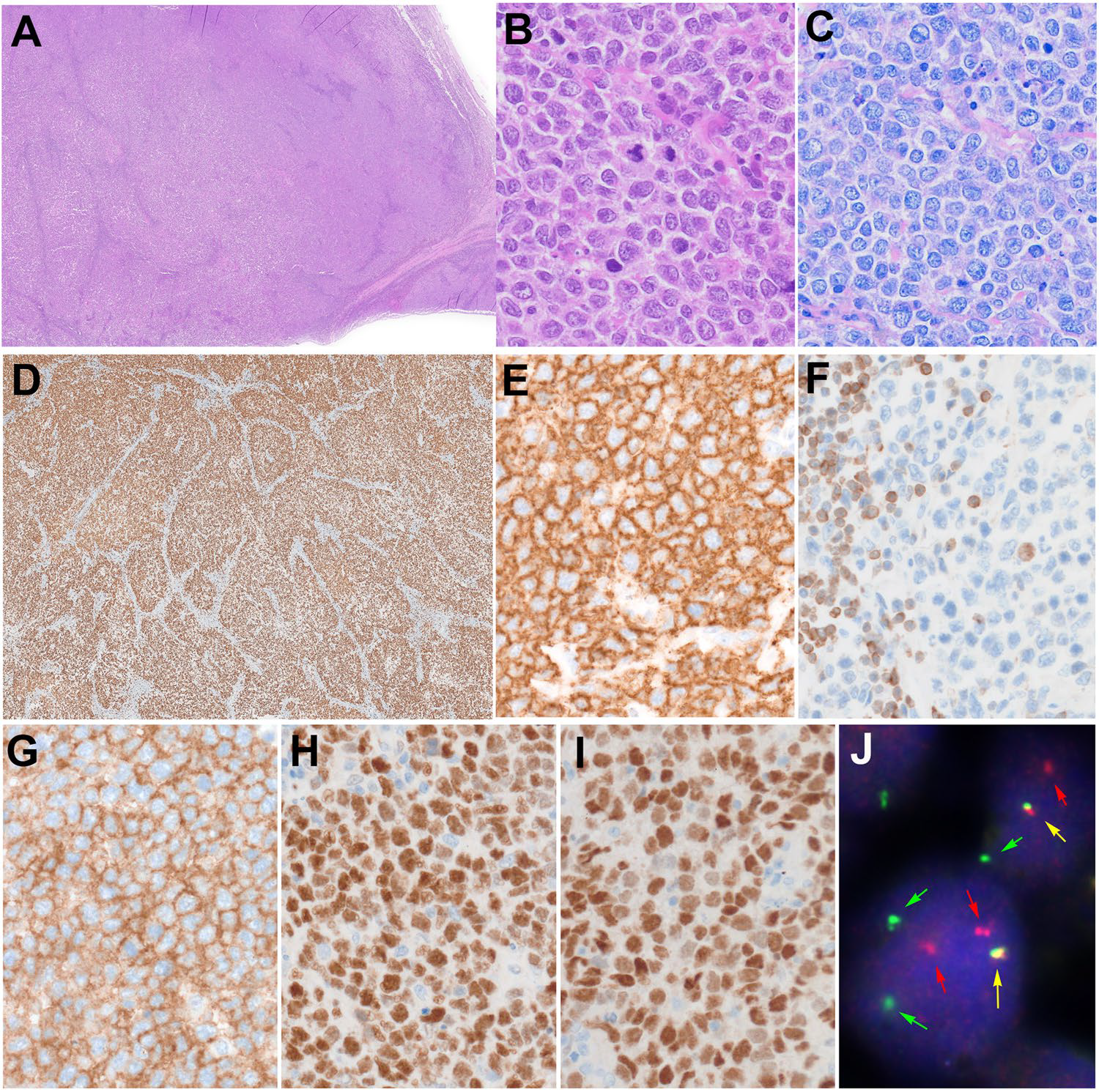 图2.伴IRF4重排的大B细胞淋巴瘤。(A)淋巴结低倍镜,有模糊结节状,呈弥漫性生长;(B)高倍镜下,可见中等大小的细胞,染色质开放,核仁不明显,周围有一圈嗜酸性胞质;可见部分核分裂。(C)Giemsa染色。(D)免疫组化Ki-67,低倍镜下弥漫阳性,但更清晰的显示肿瘤的结节状生长。肿瘤细胞CD20阳性(E);BCL2在肿瘤细胞阴性(F),但反应性T细胞阳性。肿瘤细胞阳性表达CD10(G)、BCL6(H)、IRF4/MUM1(I)。(J)IRF4断裂探针FISH检测,符合基因重排。
图2.伴IRF4重排的大B细胞淋巴瘤。(A)淋巴结低倍镜,有模糊结节状,呈弥漫性生长;(B)高倍镜下,可见中等大小的细胞,染色质开放,核仁不明显,周围有一圈嗜酸性胞质;可见部分核分裂。(C)Giemsa染色。(D)免疫组化Ki-67,低倍镜下弥漫阳性,但更清晰的显示肿瘤的结节状生长。肿瘤细胞CD20阳性(E);BCL2在肿瘤细胞阴性(F),但反应性T细胞阳性。肿瘤细胞阳性表达CD10(G)、BCL6(H)、IRF4/MUM1(I)。(J)IRF4断裂探针FISH检测,符合基因重排。
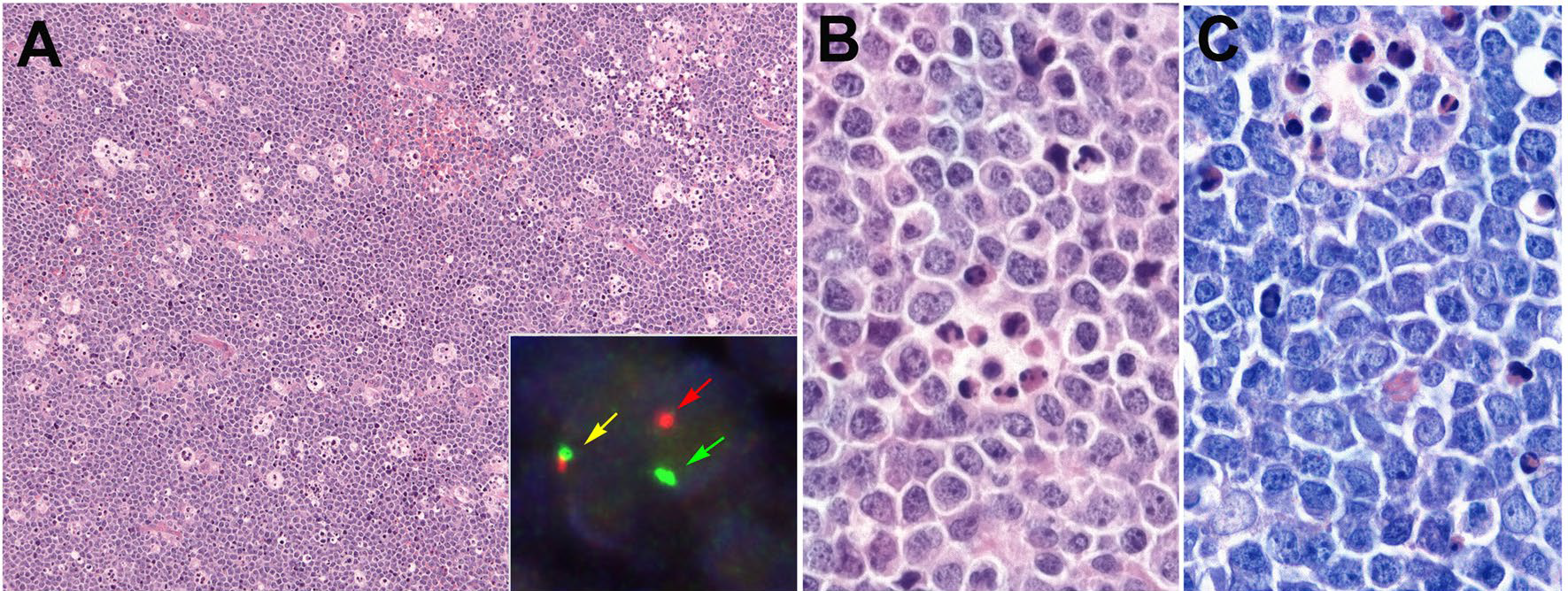 图3.Burkitt淋巴瘤。本例形态典型,为形态单一、中等大小淋巴细胞弥漫性浸润,细胞核圆形,核仁不明显,Giemsa染色中胞质嗜碱性;细胞似乎有黏附性而呈矩形表现。由于存在多个可染小体巨噬细胞并有大量核分裂及凋亡小体,因此呈星空样表现。插图为MYC断裂探针FISH检测,结果符合基因重排。
图3.Burkitt淋巴瘤。本例形态典型,为形态单一、中等大小淋巴细胞弥漫性浸润,细胞核圆形,核仁不明显,Giemsa染色中胞质嗜碱性;细胞似乎有黏附性而呈矩形表现。由于存在多个可染小体巨噬细胞并有大量核分裂及凋亡小体,因此呈星空样表现。插图为MYC断裂探针FISH检测,结果符合基因重排。
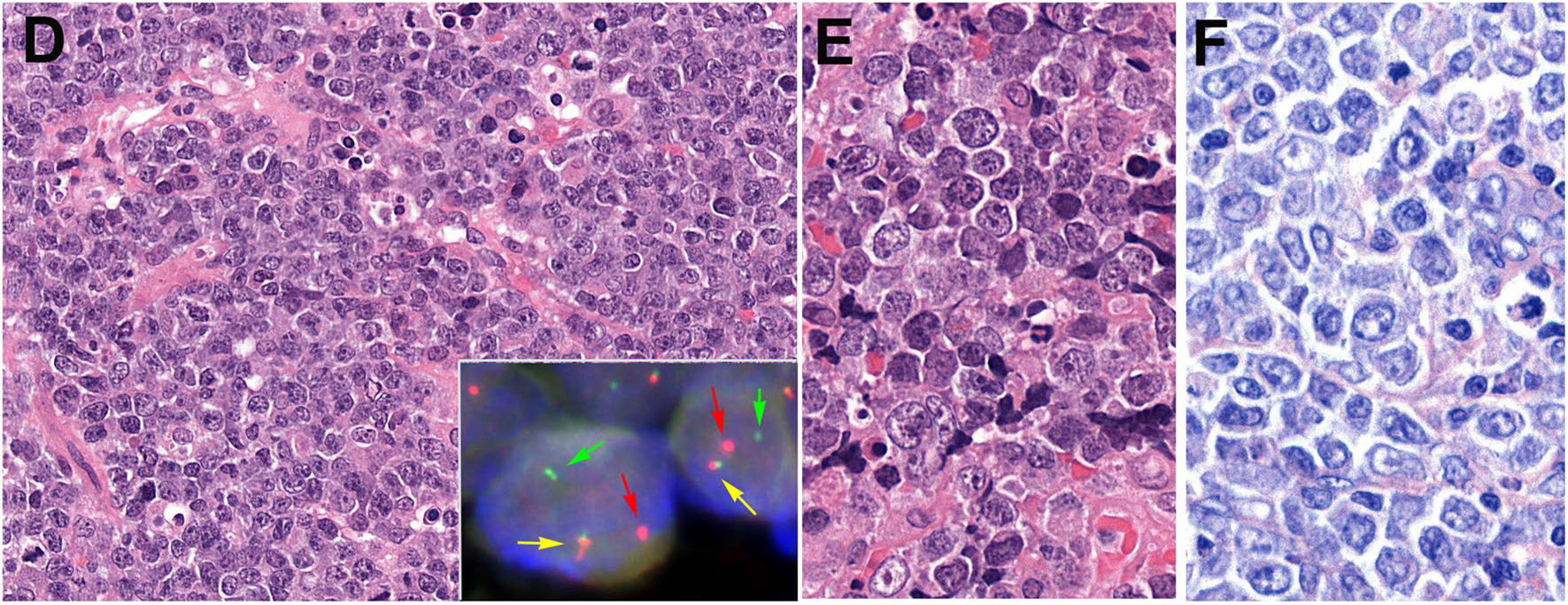 图4.本例为伴大细胞形态变异的Burkitt淋巴瘤。瘤细胞体积相当大,有多形性,部分有一个或数个显著的核仁。凋亡小体明显,但无星空现象。插图示MYC断裂探针FISH检测,结果符合基因重排。
图4.本例为伴大细胞形态变异的Burkitt淋巴瘤。瘤细胞体积相当大,有多形性,部分有一个或数个显著的核仁。凋亡小体明显,但无星空现象。插图示MYC断裂探针FISH检测,结果符合基因重排。
 图5.伴11q改变的高级别/大B细胞淋巴瘤。(A)本例形态学为单一的母细胞样表现,类似Burkitt淋巴瘤,且有星空现象、伴粗糙凋亡小体。(B)本例为具有大细胞形态的病例,瘤细胞体积大,细胞核不规则,有显著核仁。有大量核分裂和组织细胞,但未见粗糙凋亡小体。免疫组化检测,肿瘤细胞阳性表达CD20(C)、CD10(D)、BCL6(E);BCL2阴性(F),但小的反应性T细胞阳性。MIB1增殖指数为100%(G)。(H)MYC染色为均质、但弱阳性。(I)瘤细胞LMO2阳性。(J)相关探针FISH检测。
图5.伴11q改变的高级别/大B细胞淋巴瘤。(A)本例形态学为单一的母细胞样表现,类似Burkitt淋巴瘤,且有星空现象、伴粗糙凋亡小体。(B)本例为具有大细胞形态的病例,瘤细胞体积大,细胞核不规则,有显著核仁。有大量核分裂和组织细胞,但未见粗糙凋亡小体。免疫组化检测,肿瘤细胞阳性表达CD20(C)、CD10(D)、BCL6(E);BCL2阴性(F),但小的反应性T细胞阳性。MIB1增殖指数为100%(G)。(H)MYC染色为均质、但弱阳性。(I)瘤细胞LMO2阳性。(J)相关探针FISH检测。
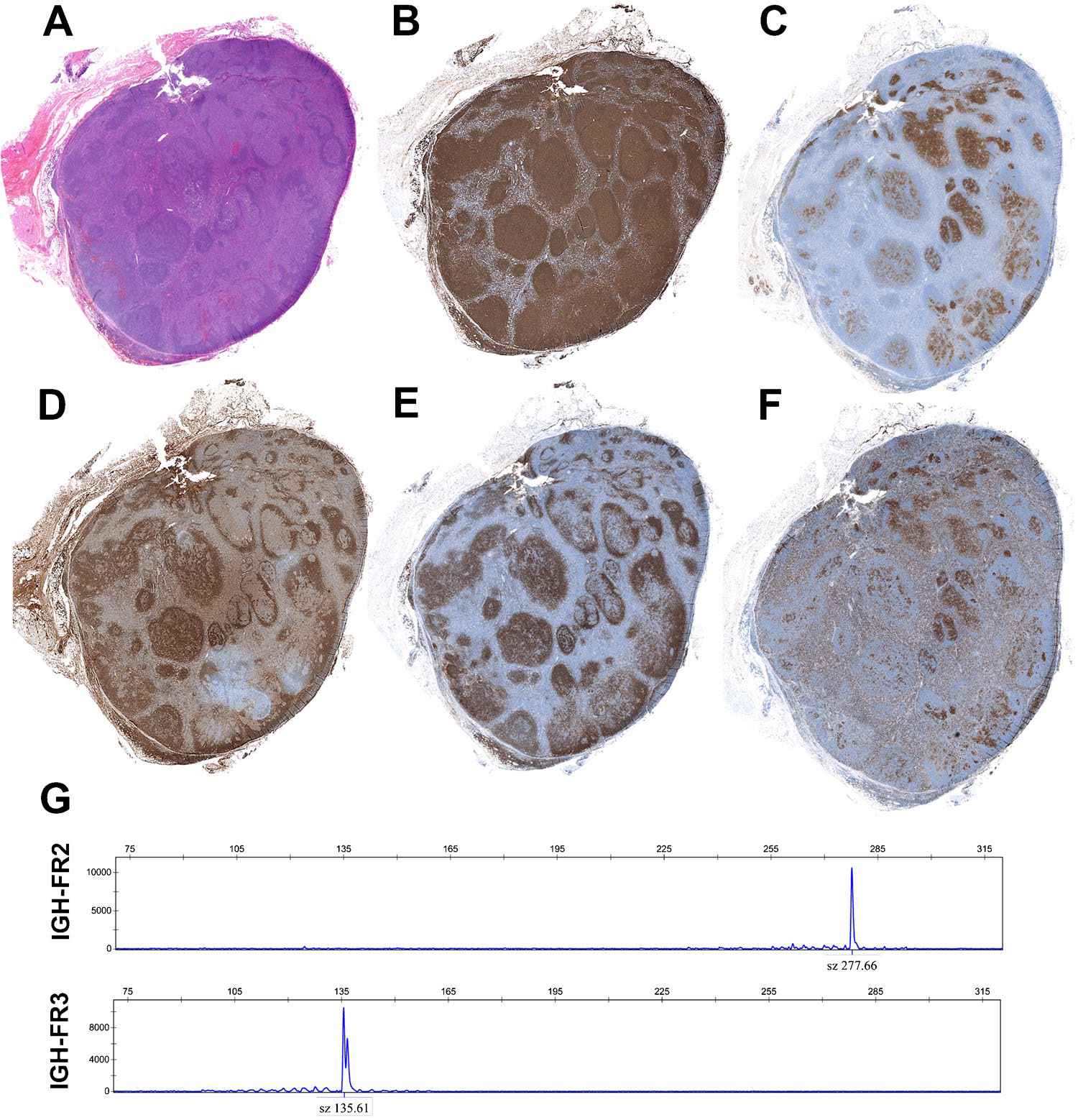 图6.儿童型滤泡性淋巴瘤,伴边缘区分化。(A)淋巴结低倍观,有大而不规则的滤泡,右侧套区显著,左侧则为滤泡结构伴生发中心进行性转化(progressive transformation of germinal centers,PTGC)样改变。(B)CD20显示结节状生长,有些则蔓延至滤泡间区。(C)生发中心细胞CD10阳性,但淋巴结的左、右侧分布有所不同。(D)免疫组化IgD显示左侧的生发中心进行性转化样特征,且右侧滤泡膨胀、套区减少。(E)CD23结果与IgD结果相似。(F)MIB1结果与CD10结果相似,右侧膨胀的滤泡及左侧残余的生发中心细胞高增殖。(G)IGH克隆性检测,分别证实两处单克隆峰。
图6.儿童型滤泡性淋巴瘤,伴边缘区分化。(A)淋巴结低倍观,有大而不规则的滤泡,右侧套区显著,左侧则为滤泡结构伴生发中心进行性转化(progressive transformation of germinal centers,PTGC)样改变。(B)CD20显示结节状生长,有些则蔓延至滤泡间区。(C)生发中心细胞CD10阳性,但淋巴结的左、右侧分布有所不同。(D)免疫组化IgD显示左侧的生发中心进行性转化样特征,且右侧滤泡膨胀、套区减少。(E)CD23结果与IgD结果相似。(F)MIB1结果与CD10结果相似,右侧膨胀的滤泡及左侧残余的生发中心细胞高增殖。(G)IGH克隆性检测,分别证实两处单克隆峰。
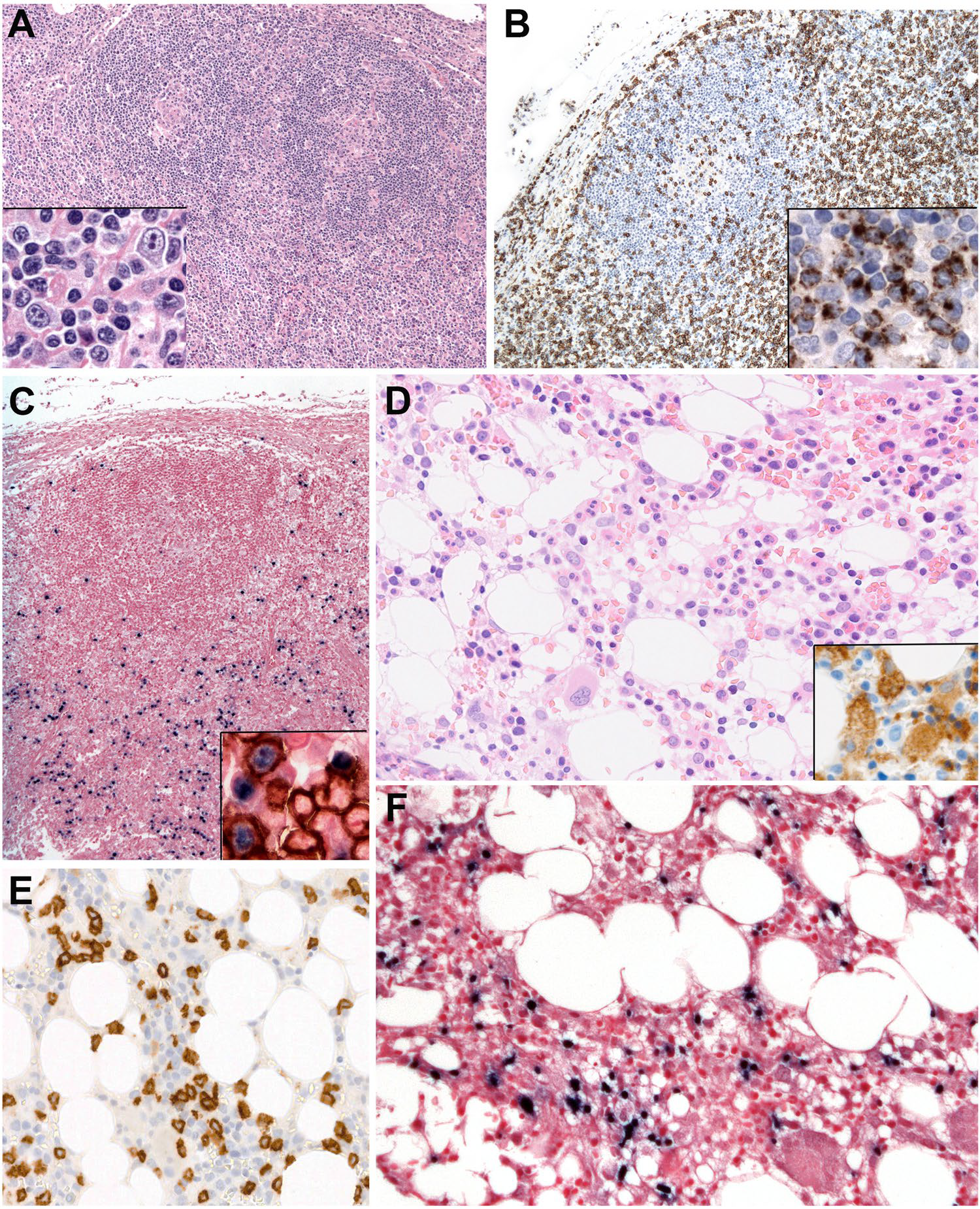 图7.儿童的系统性EBV阳性T细胞淋巴瘤。(A)淋巴结,伴残留退化的生发中心,滤泡间区扩大。插图示滤泡间区浸润的多形性细胞,有小细胞,部分细胞体积相对大,有显著核仁,胞质丰富。(B)滤泡间区浸润的细胞主要为CD8阳性;插图示这些细胞表达TIA1。(C)很多细胞EBER杨新,插图示EBER阳性细胞(细胞核黑色)也表达CD8(细胞膜着色),但需注意,CD8阳性细胞中仅少许EBER阳性。(D)骨髓活检,细胞相对少,组织细胞增生,且有吞噬红细胞表现;插图为CD163,可见大量组织细胞并吞噬红细胞。(E)CD8阳性T细胞浸润骨髓。(F)骨髓中浸润的T细胞为EBER阳性。
图7.儿童的系统性EBV阳性T细胞淋巴瘤。(A)淋巴结,伴残留退化的生发中心,滤泡间区扩大。插图示滤泡间区浸润的多形性细胞,有小细胞,部分细胞体积相对大,有显著核仁,胞质丰富。(B)滤泡间区浸润的细胞主要为CD8阳性;插图示这些细胞表达TIA1。(C)很多细胞EBER杨新,插图示EBER阳性细胞(细胞核黑色)也表达CD8(细胞膜着色),但需注意,CD8阳性细胞中仅少许EBER阳性。(D)骨髓活检,细胞相对少,组织细胞增生,且有吞噬红细胞表现;插图为CD163,可见大量组织细胞并吞噬红细胞。(E)CD8阳性T细胞浸润骨髓。(F)骨髓中浸润的T细胞为EBER阳性。
全文完
点此下载原文献
参考文献
Choi JK, Quintanilla-Martinez L. Pediatric lymphomas: overview and diagnostic challenges. Virchows Arch. 2025;486(1):81-100.
doi:10.1007/s00428-024-03980-9
























共0条评论