[导读] 作者:赵东晖
病史:
患者,男,27岁,1周前无意间发现右侧睾丸肿物,无不适,在我院泌尿外科门诊行彩超检查,既往病史于17年前在外院行“右侧隐睾下降固定术”。
影像检查:
彩超示:
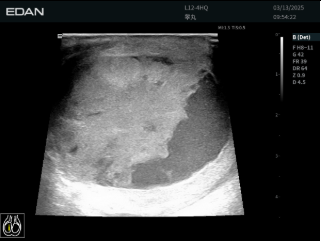
右侧睾丸大小60×38mm,体积增大,其内可见混合回声团块,大小49×34mm,以实性为主,并可见片状无回声区
病理检查:
HE:
见三种类型生殖细胞肿瘤,1灶精原细胞瘤及多量非精原细胞瘤,后者由多量胚胎性癌及点灶卵黄囊瘤构成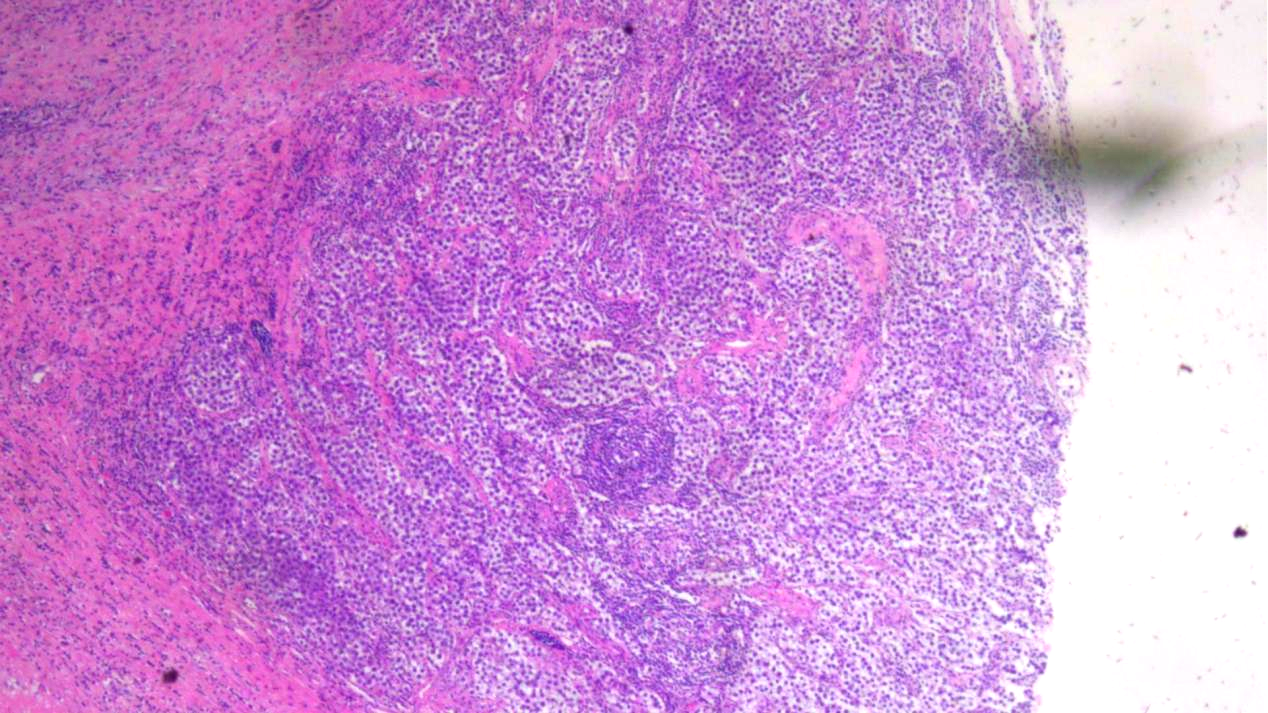
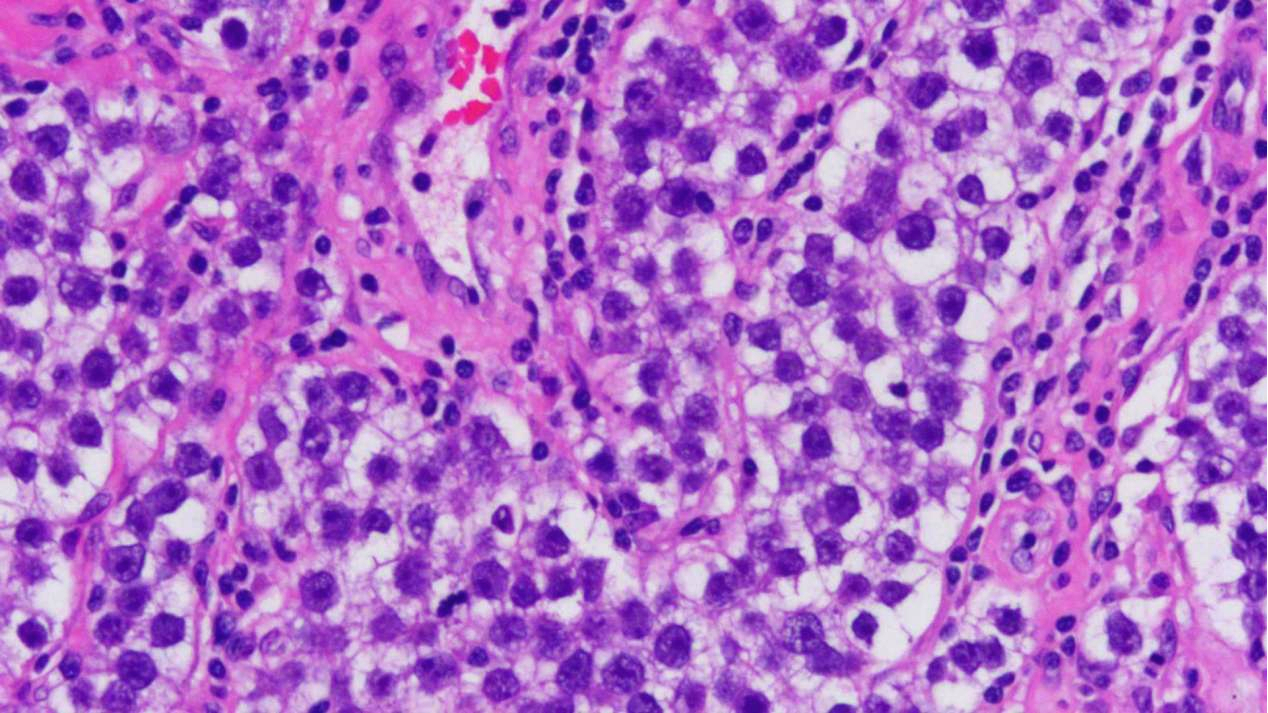
见1灶经典型精原细胞瘤区域:
①结构:弥漫片状,含有淋巴细胞的纤维血管间隔分割
②细胞:瘤细胞胞质透明含丰富的糖原,核大而规则,有一个或多个核仁,胞界清楚
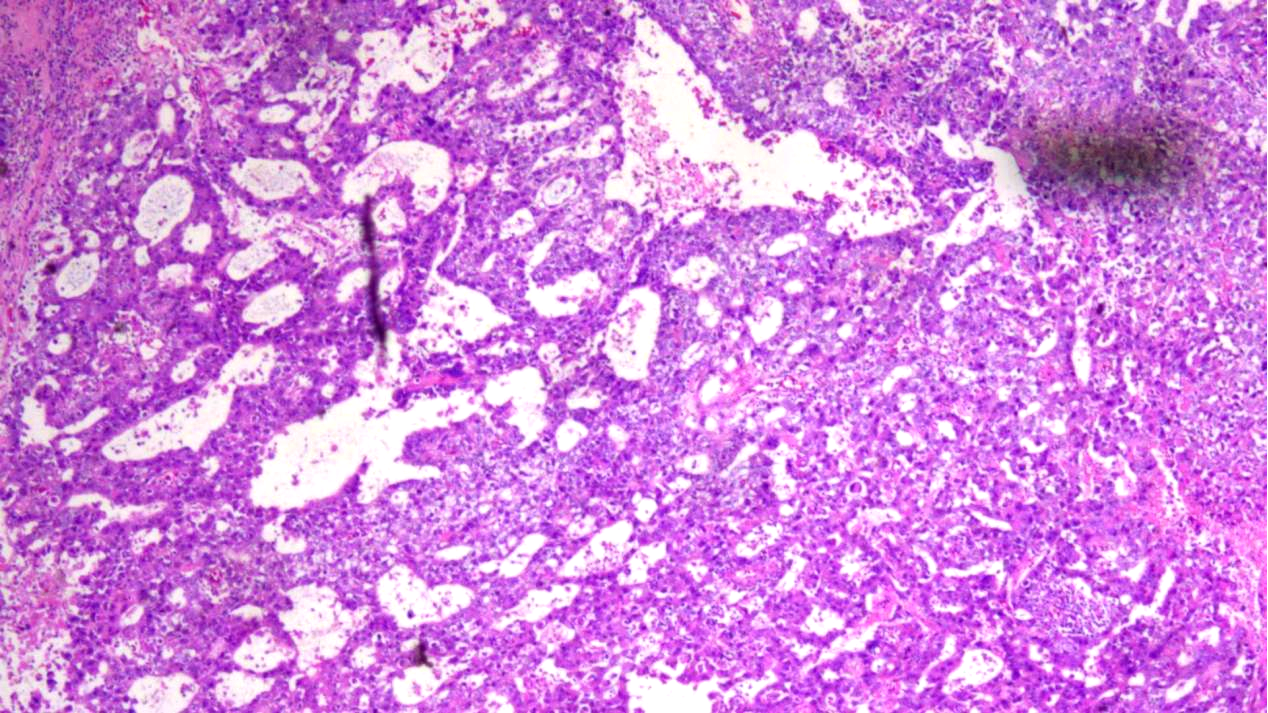
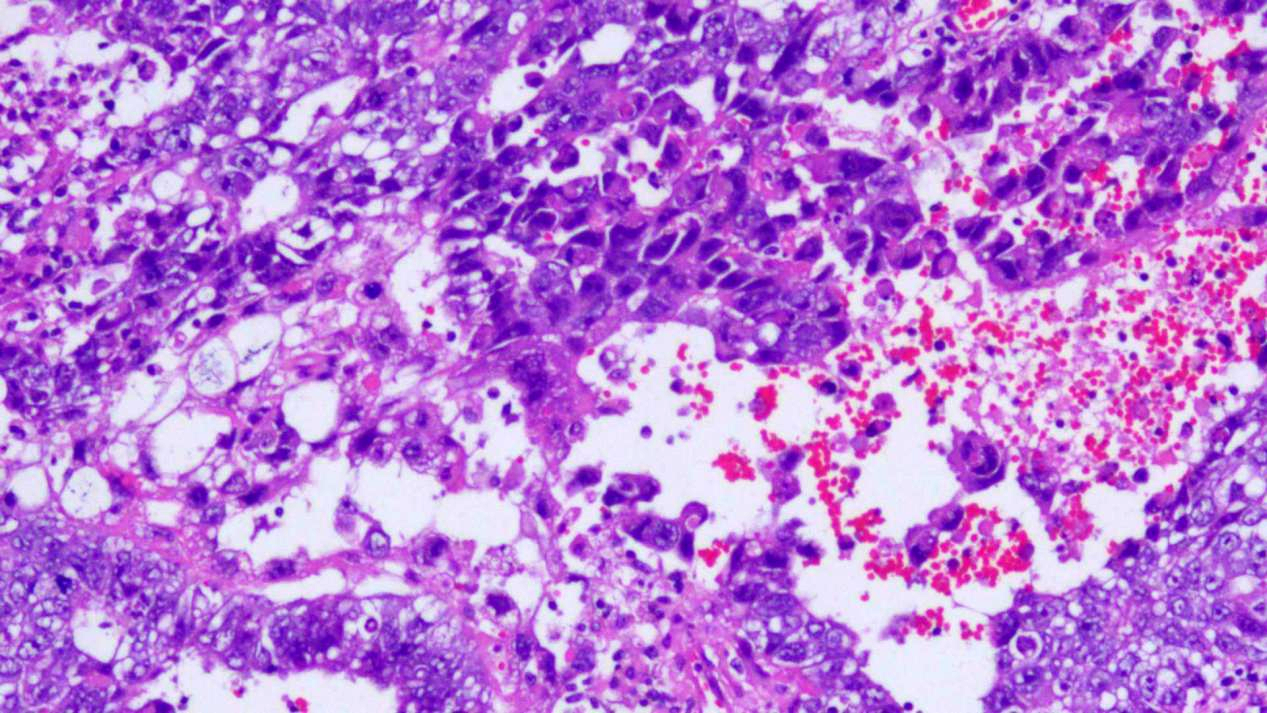
胚胎性癌排列呈腺样、网状、乳头状及筛状结构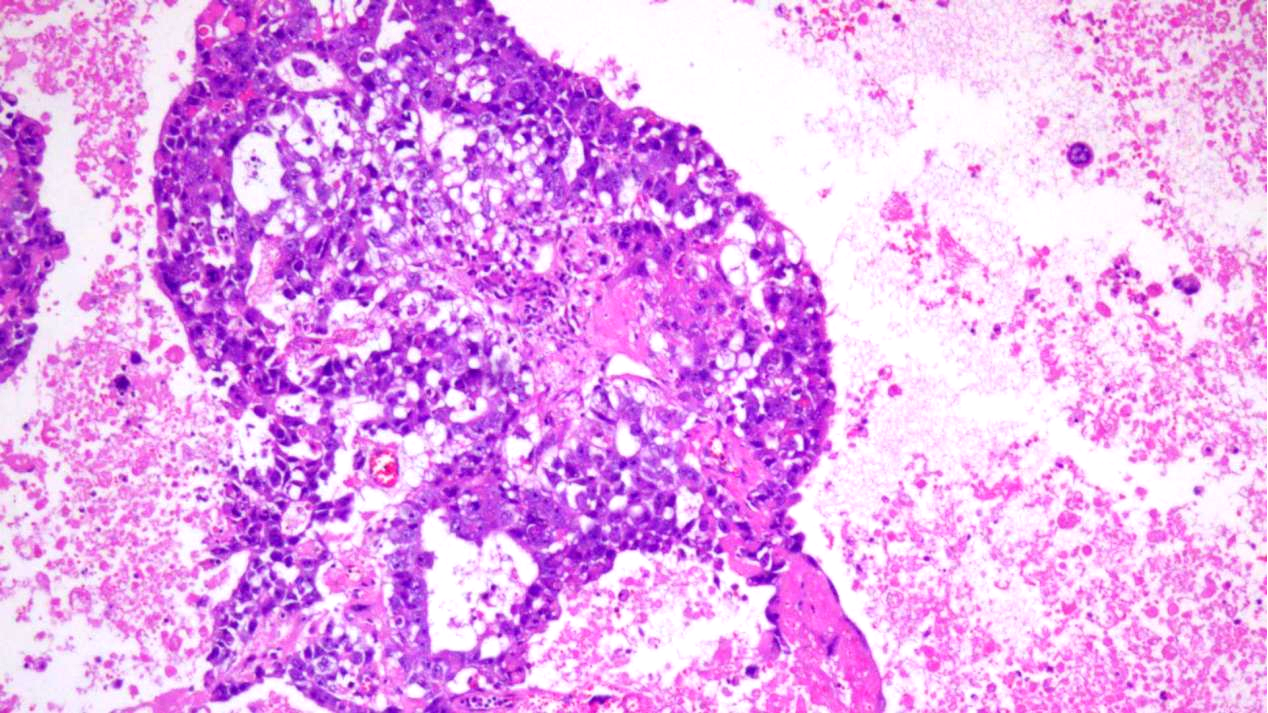
伴较多出血、坏死及囊性变
瘤组织局部区域见囊泡样,瘤细胞大小和形态差异明显
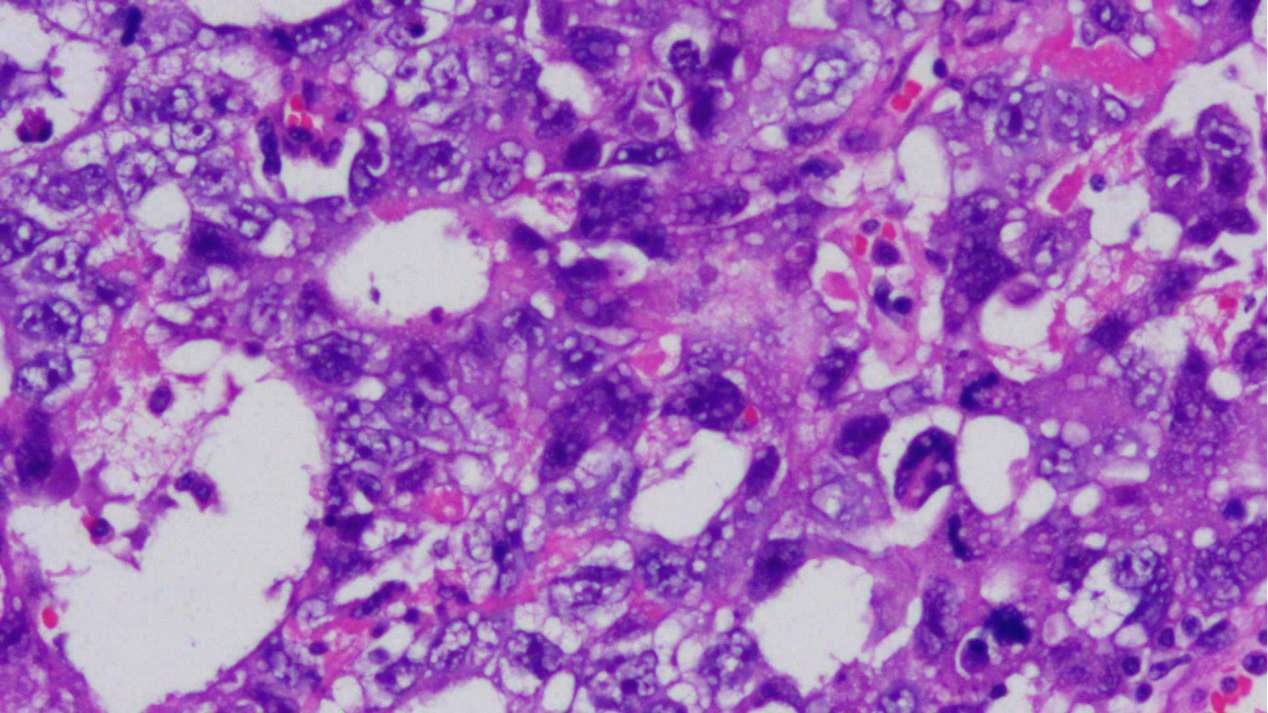
瘤细胞增大,形状不规则,边界不清,细胞质嗜酸-嗜碱性,核多形、空泡状,重叠拥挤,可见单个或多个红染大核仁

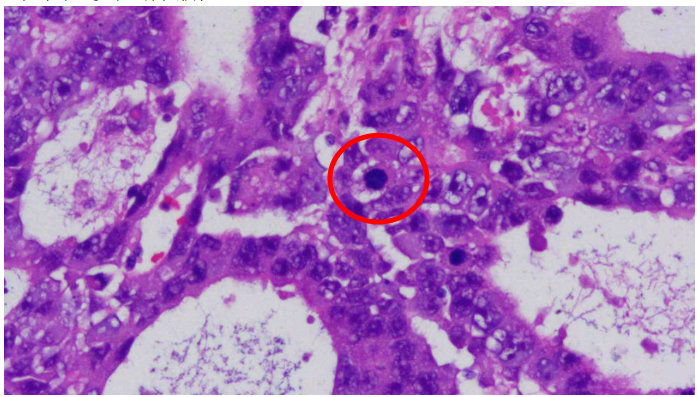
瘤细胞具间变性,见核分裂象,常见非典型性核分裂象和凋亡小体
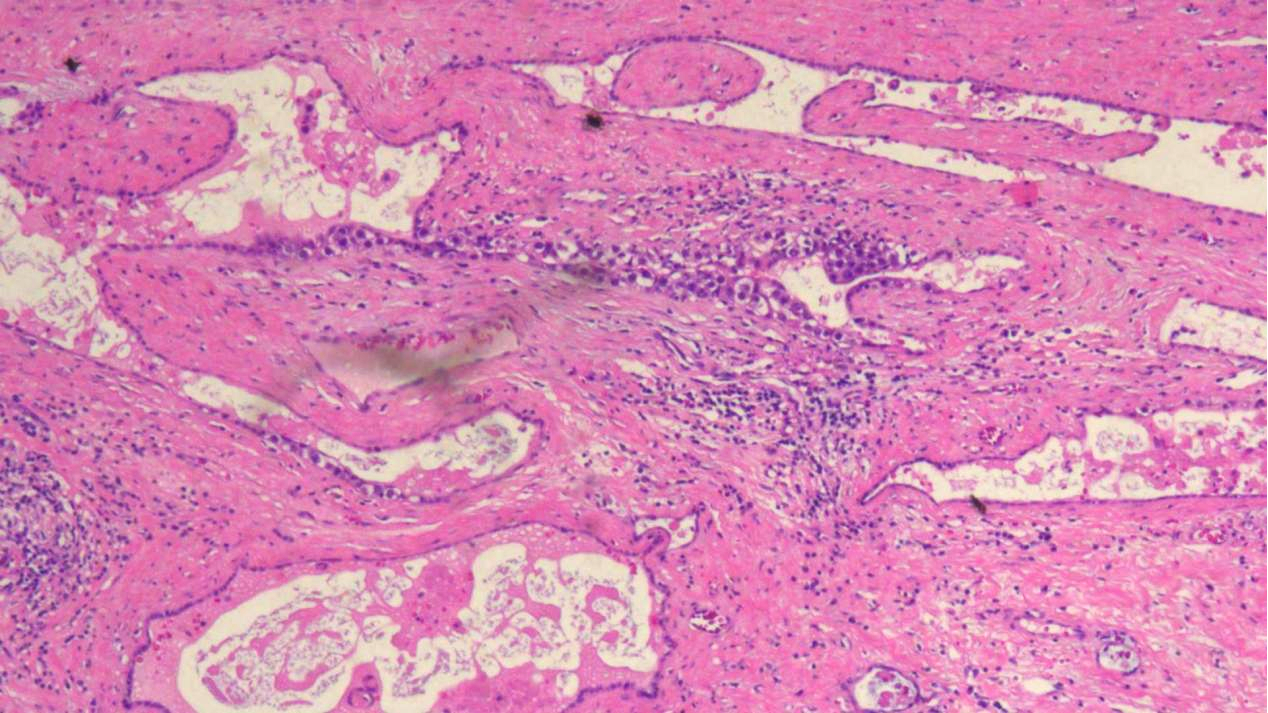
胚胎性癌呈paget’s样浸润睾丸网上皮内
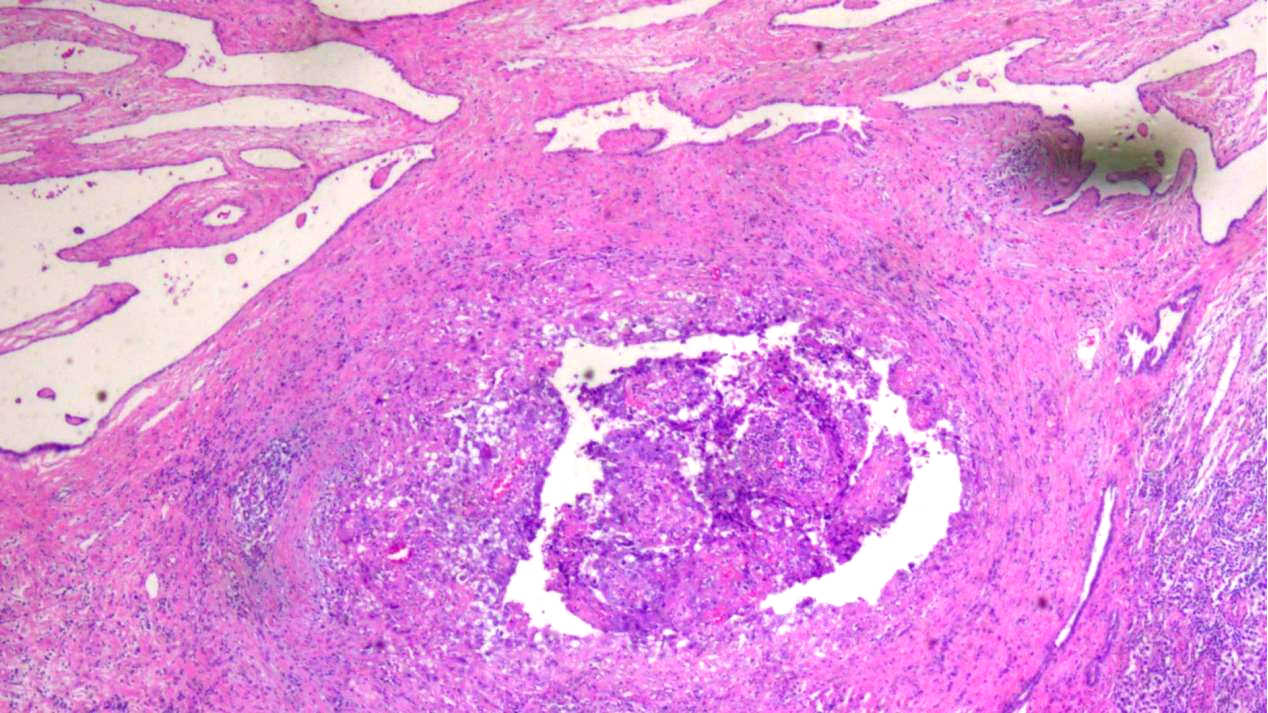
睾丸网间质内见肿瘤浸润
IHC结果:
1.精原细胞瘤组织:Oct3/4、SALL4、CD117、PLAP、D2-40均(+),AE1/AE3、CD99、sox-10、CEA(poly)、AFP、CD30、CAM5.2、Glypican-3、GATA3均(-),Ki67(约70%+)。
2.胚胎性癌组织:Oct3/4、SALL4、AE1/AE3,PLAP、CD30、CAM5.2均(+),D2-40、sox-10、CEA(poly)(散在+),CD117、Glypican-3、CD99、AFP、GATA3均(-),Ki67(约90%+)。
3.卵黄囊瘤组织:Oct3/4、SALL4、PLAP、AFP、Glypican-3均(+),D2-40、CD117、CD99、sox-10、CEA(poly)、CD30、AE1/AE3、CAM5.2、GATA3均(-)。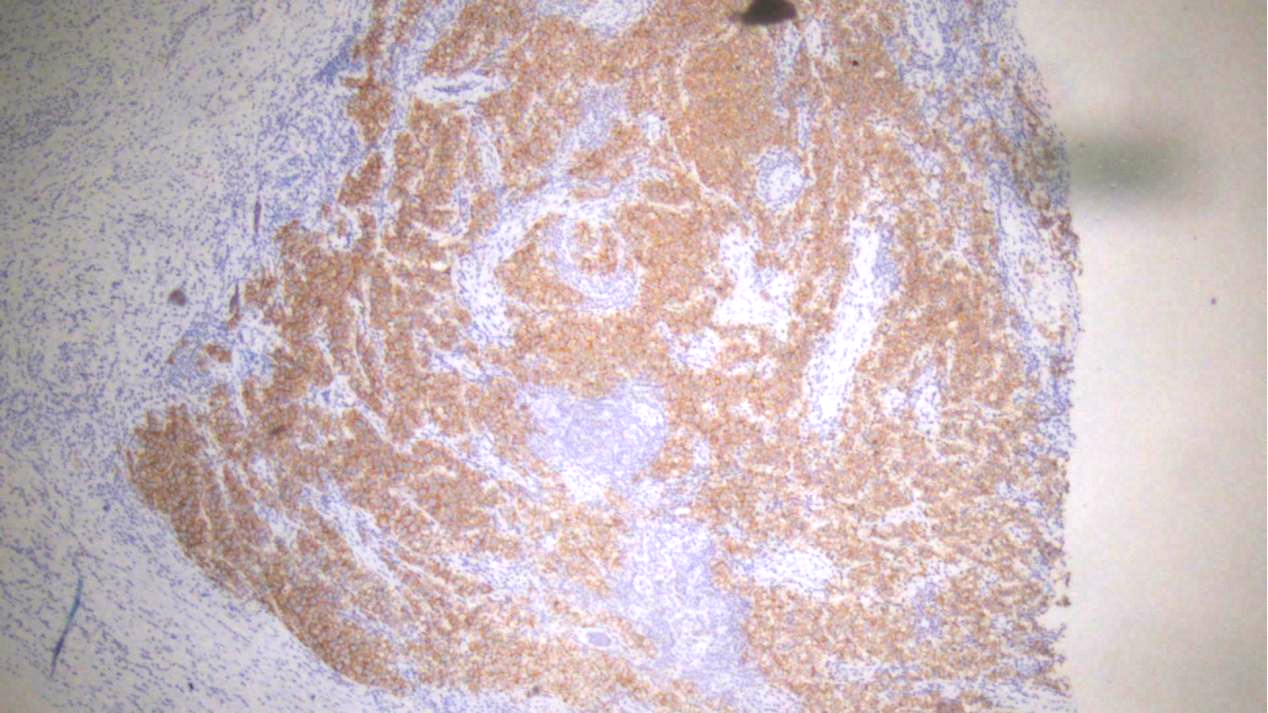
精原细胞瘤区域:D2-40(+)
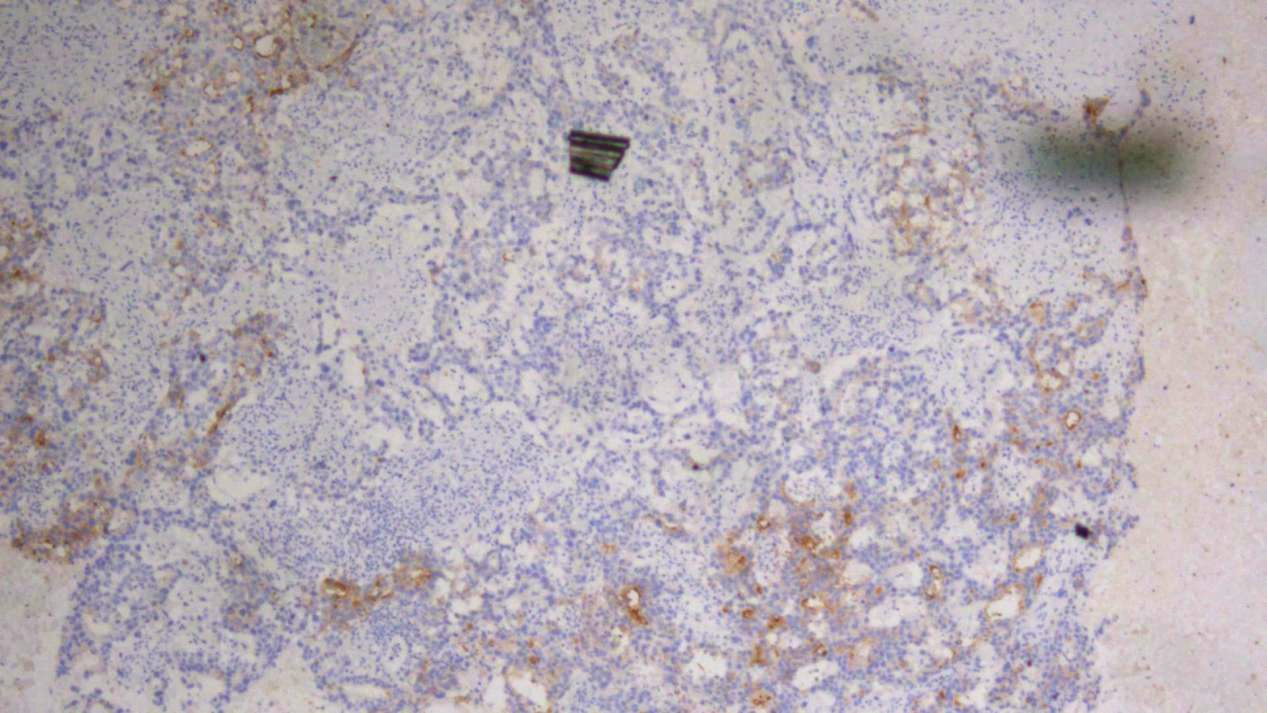
非精原细胞瘤区域:D2-40(极少量弱+)
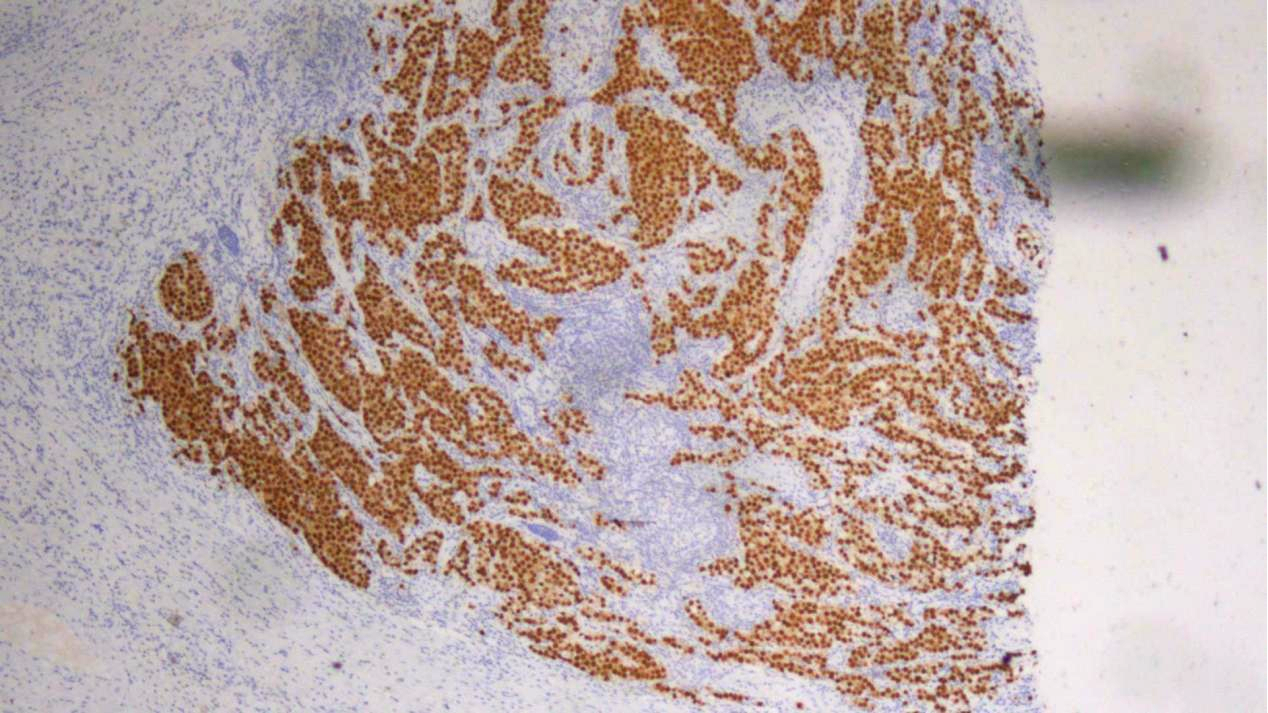
精原细胞瘤区域:OCT3/4(弥漫强+)
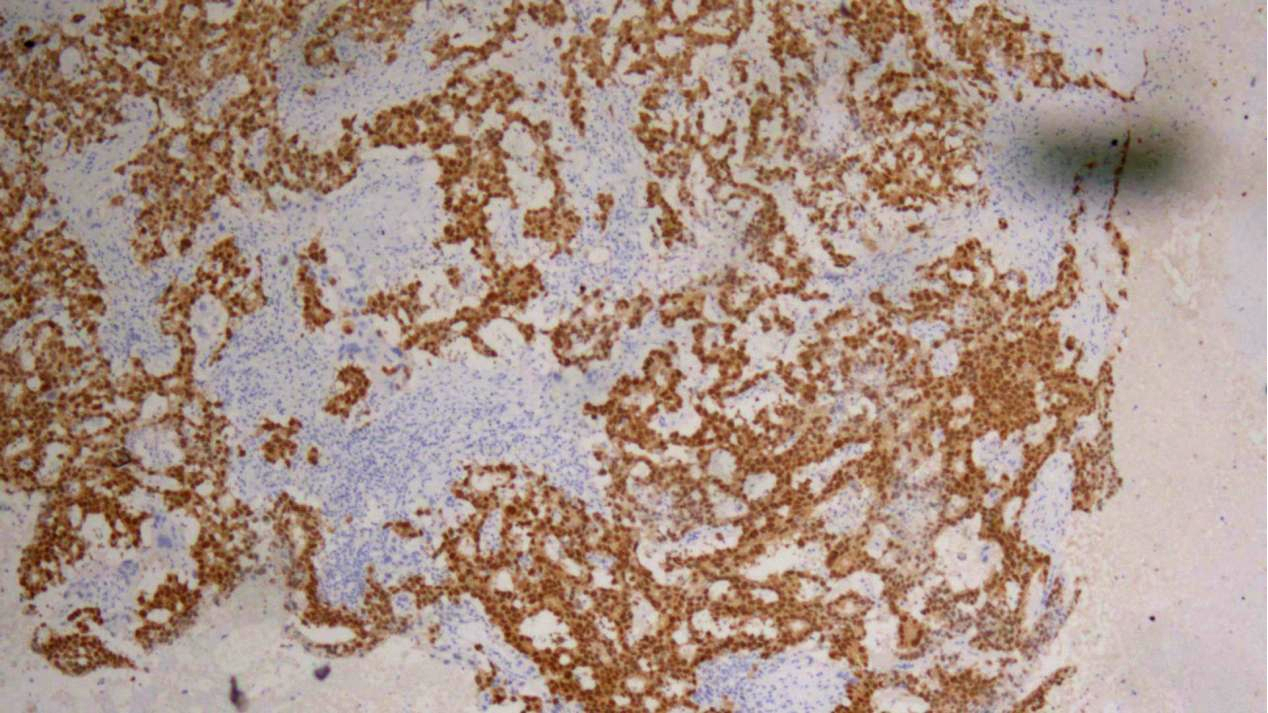
非精原细胞瘤区域:OCT3/4(弥漫强+)
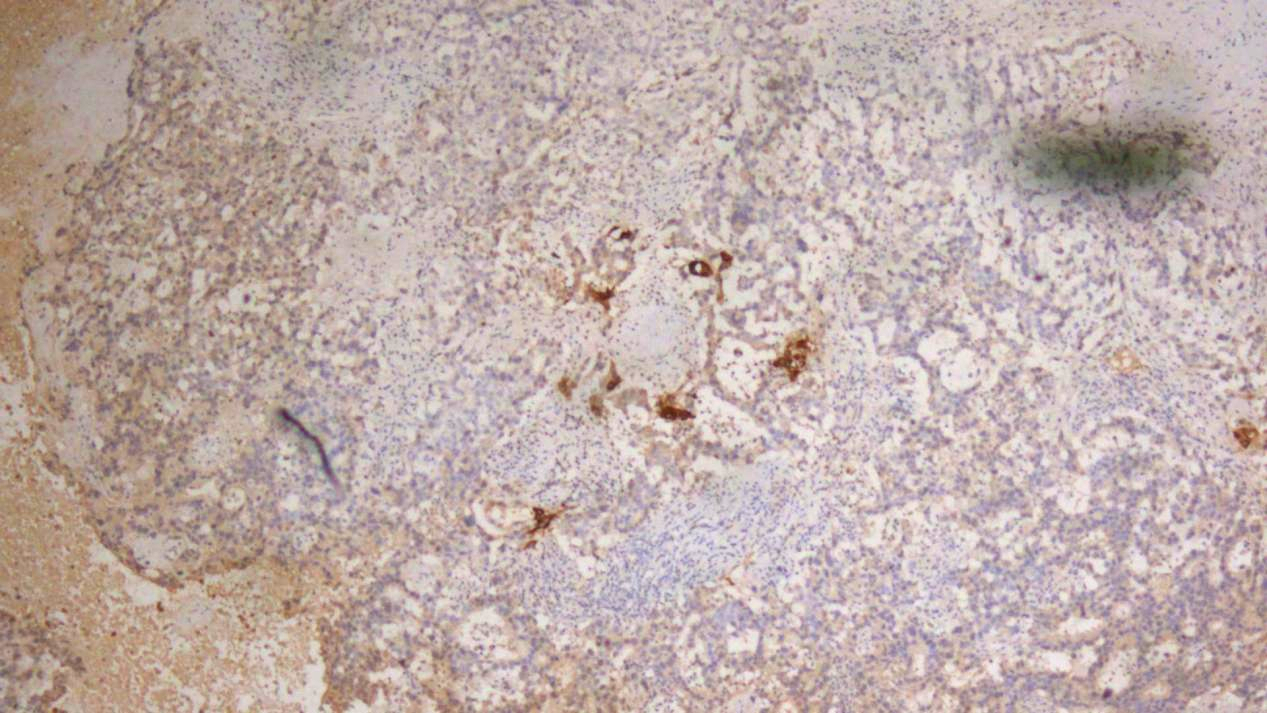
灶性卵黄囊瘤组织:AFP(+)

散在卵黄囊瘤组织:Glypican-3(+)
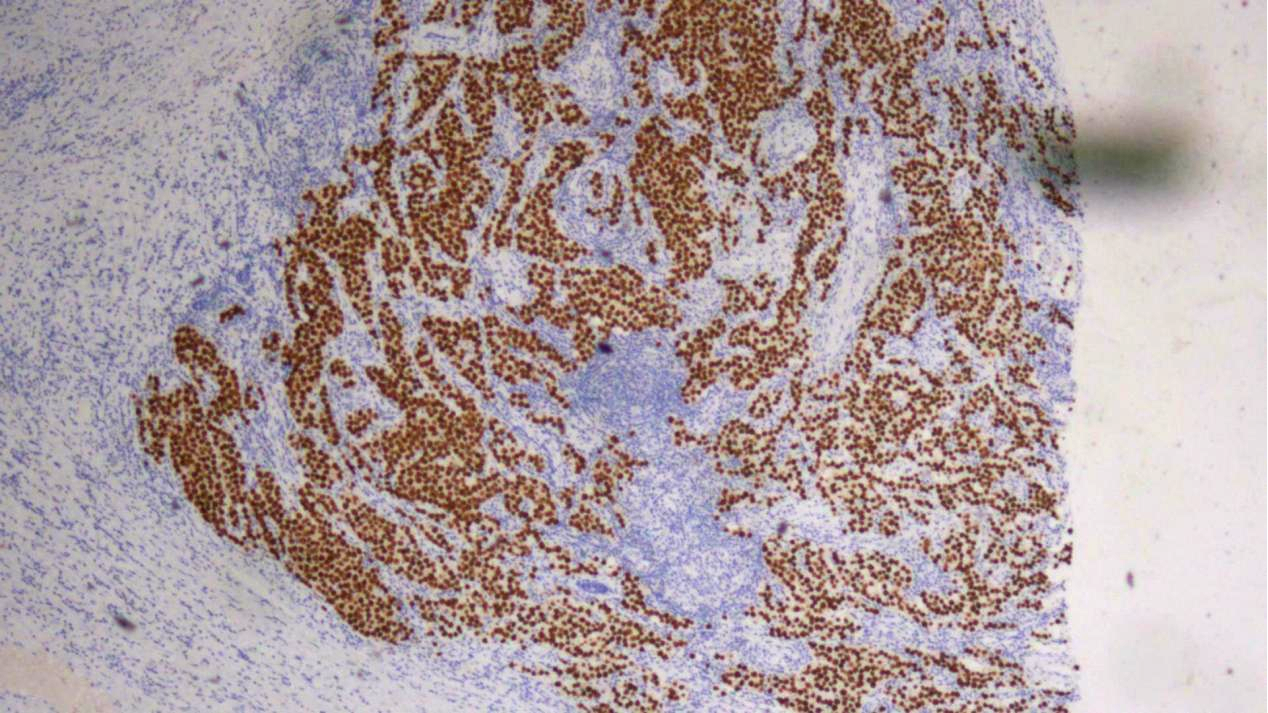
精原细胞瘤区域:SALL4(+)
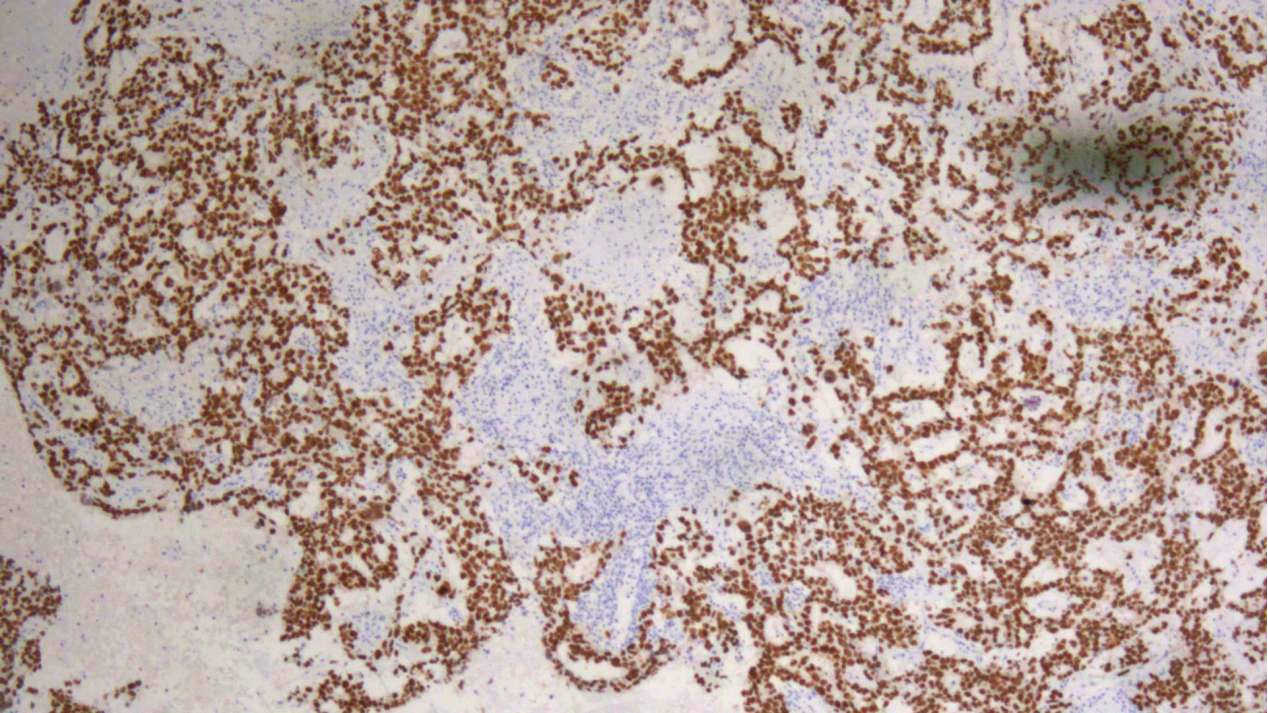
非精原细胞瘤区域:SALL4(+)
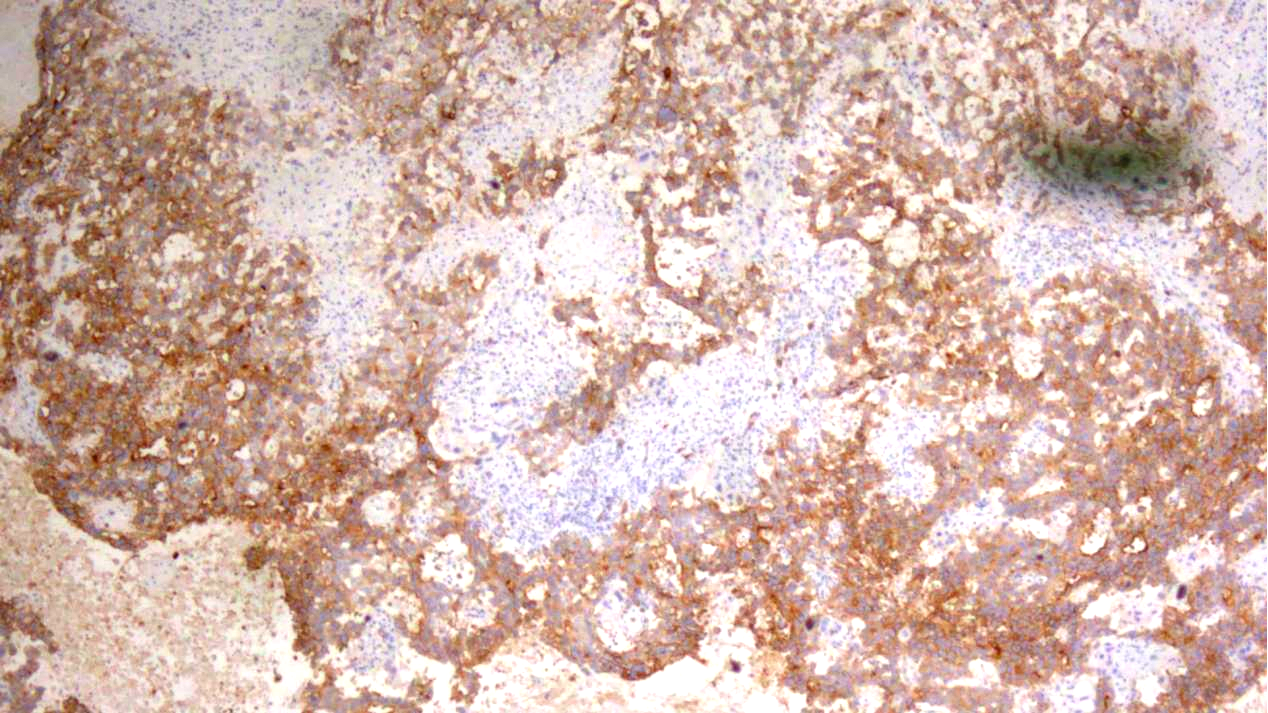
胚胎性癌组织:AE1/AE3(+)
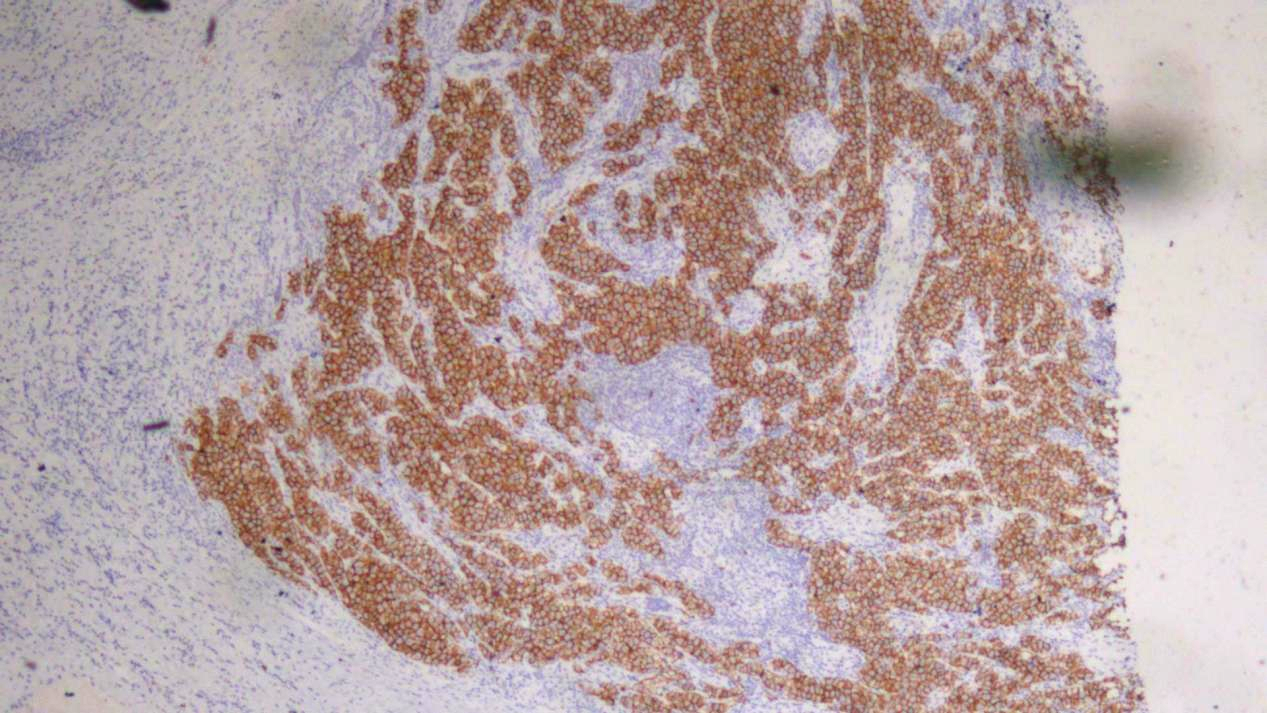
精原细胞瘤区域:CD117(+)
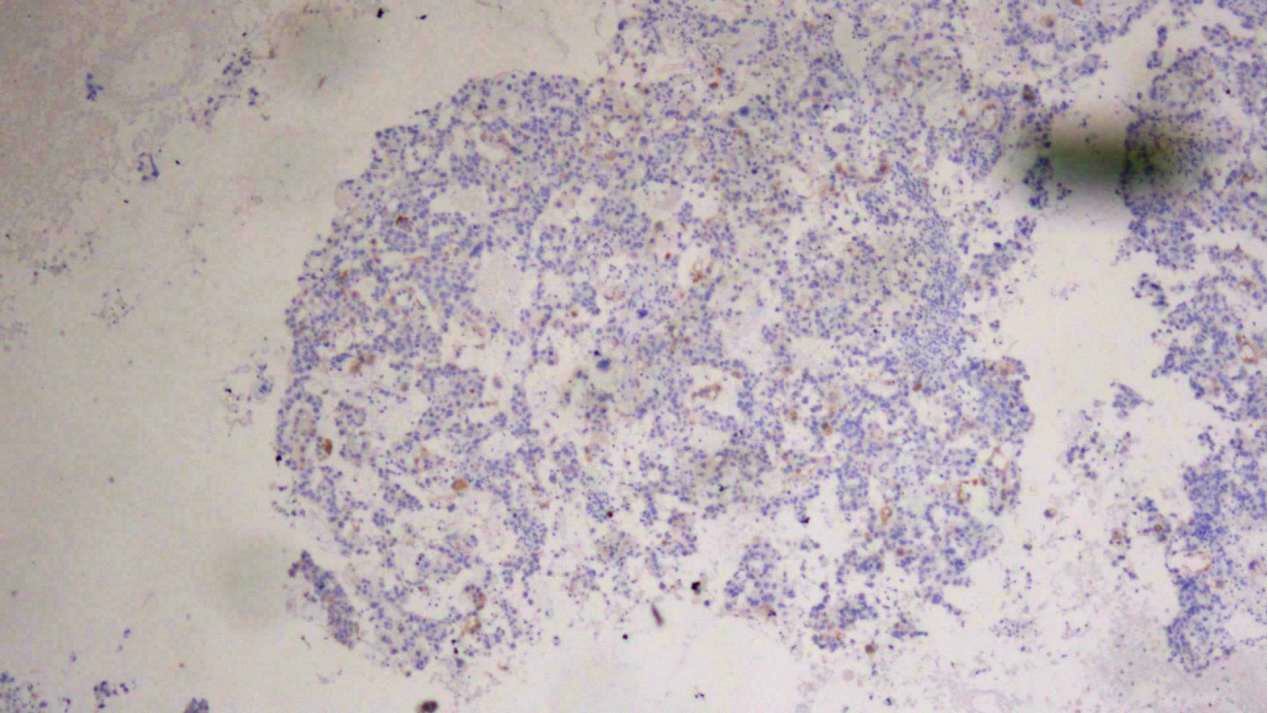
非精原细胞瘤区域:CD117(-)
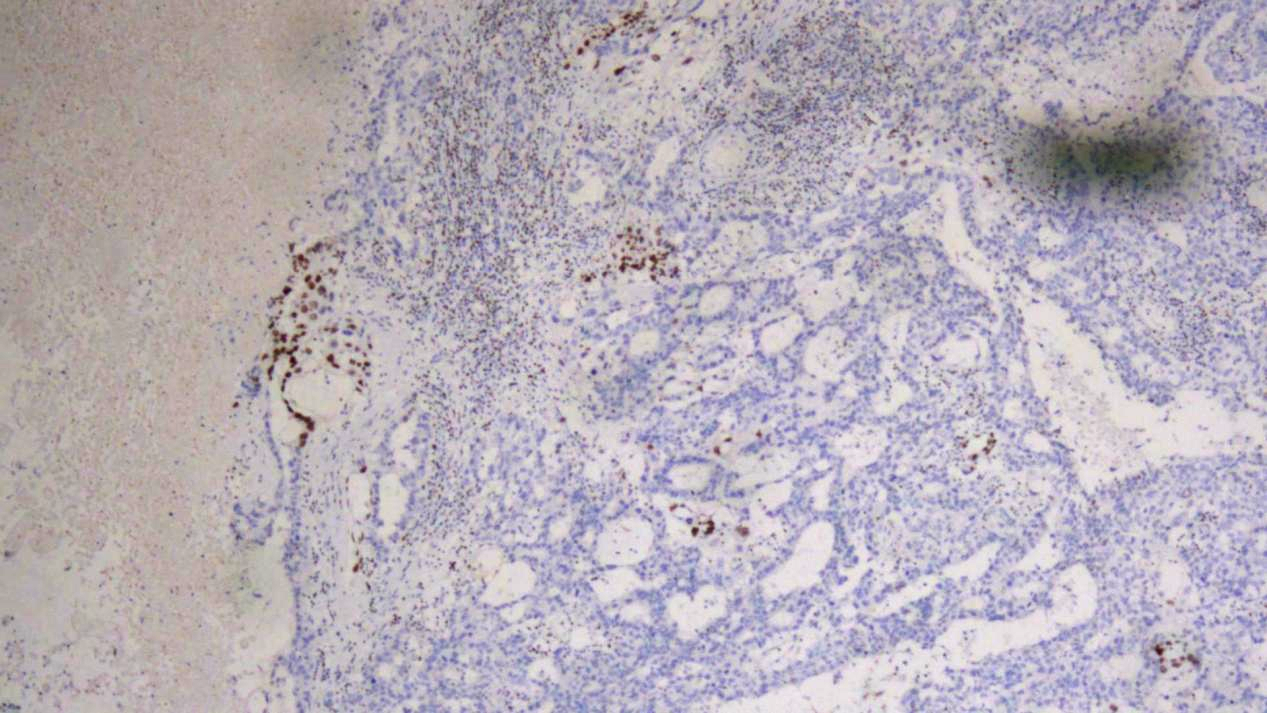
GATA3极少量细胞滋养层细胞及中间型滋养层细胞(+)
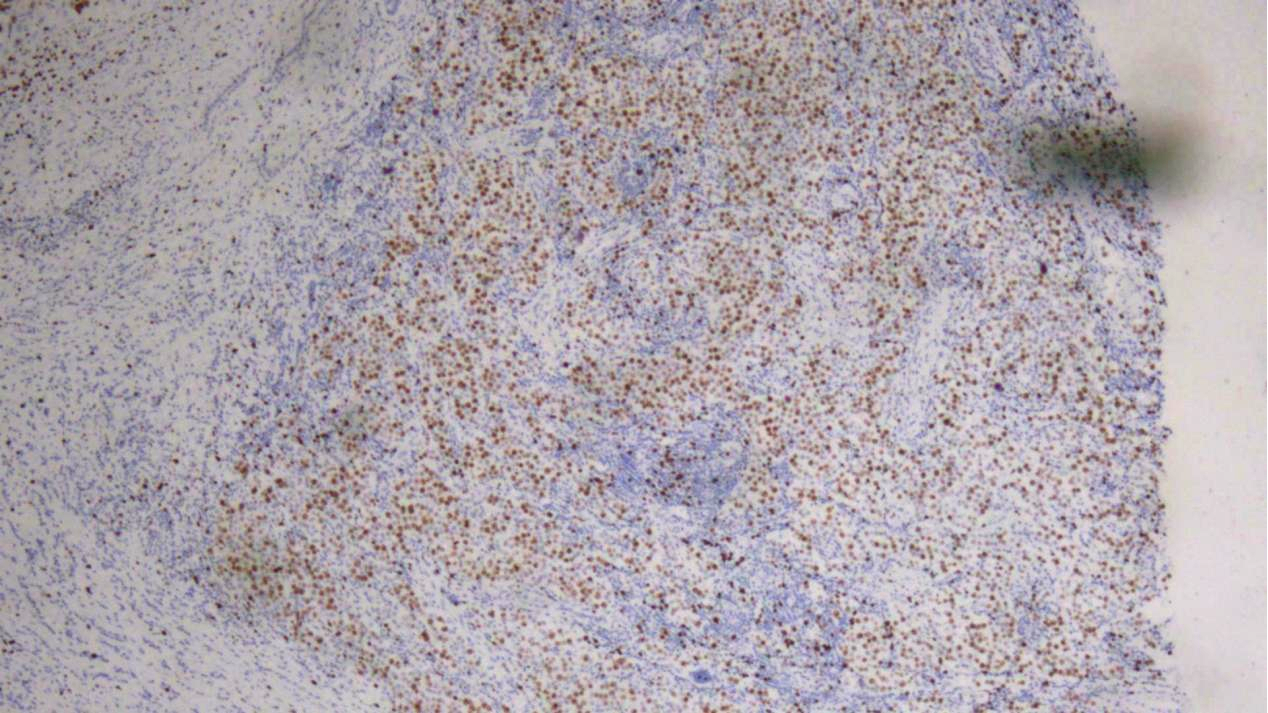
精原细胞瘤区域:Ki-67(约70%+)
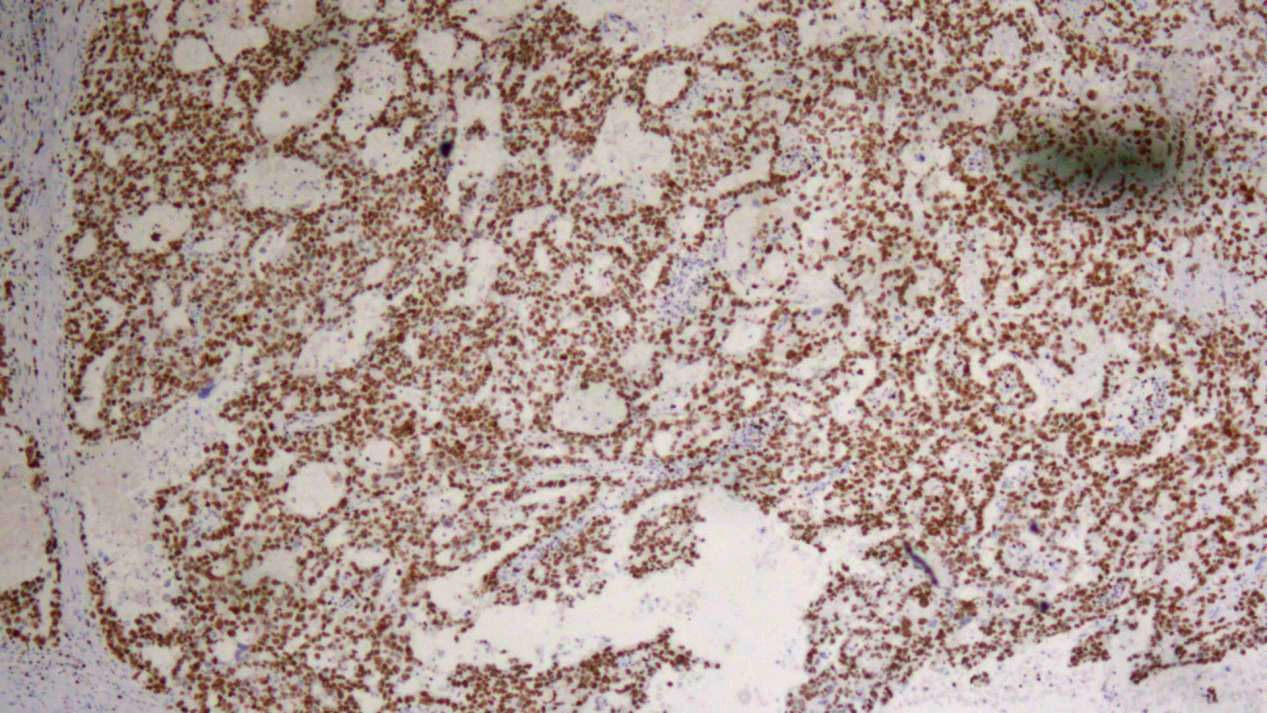
非精原细胞瘤区域:Ki-67(约90%+)
病理诊断:
(右侧睾丸)混合性生殖细胞肿瘤,其中大部分为胚胎性癌,小部分为经典型精原细胞瘤(<10%)及卵黄囊瘤(<5%)。
---肿瘤大小约6.5×5.5×4cm,伴片状坏死、出血及囊性变;
---未见原位精原细胞瘤;
---睾丸网上皮内见肿瘤呈paget’s样浸润睾丸网上皮内,睾丸网间质见肿瘤浸润;
---附睾未见肿瘤累及;
---睾丸鞘膜未见肿瘤累及;
---淋巴管、血管未见肿瘤浸润;
---精索切缘未见肿瘤累及。
讨论:
睾丸生殖细胞肿瘤(germ cell tumor,GCT)概述:
是20-35岁间男性最常见的恶性肿瘤之一,其发病率具有明显的种族差异,相比较于欧美人群而言,虽然我国睾丸GCT的发病率较低(约4.6/10万人),但由于我国人口基数众多,因此睾丸GCT绝对发病数并不比欧美发达国家少。
睾丸GCT是一种具有明显组织学和临床进程异质性的肿瘤,基于当前的手术和化疗方案总体上预后较好,但某些组织学类型和不良预后病理学参数可能明显影响睾丸GCT的治疗和预后,因此准确的组织学诊断和病理分期具有重要的临床病理意义。
混合型生殖细胞肿瘤(mixed germ cell tumor,MGCT)定义:
由两种或更多类型的生殖细胞肿瘤组成,不管有无精原细胞瘤成分均归为非精原细胞瘤的GCT。
MGCT临床特征及流行病学:
发病率:
占非精原细胞瘤的69%,最常见胚胎性癌与其他类型混合(如畸胎瘤、精原细胞瘤或卵黄囊瘤),常为2种以上成分随意组合。
发病年龄:
患者平均年龄30岁,以胚胎性癌为主的患者比以精原细胞瘤为主的患者年轻(28岁vs33岁)。青春期前罕见发生此瘤。
实验室检查:
血清相关标志物可以反映成分类型,AFP和hCG升高提示卵黄囊瘤和绒毛膜上皮癌成分,即便原发病灶全部取材未见这些亚型成分,转移病灶也一定存在。
治疗及预后:
胚胎性癌比例高、脉管侵犯和睾丸网侵犯均提示转移率高。卵黄囊瘤和畸胎瘤成分则转移率低。畸胎瘤成分易转移至后腹膜淋巴结。绒毛膜上皮癌成分与高分期和侵袭性强有关。故诊断时需要注明组织类型和所占比率,尤其是胚胎性癌和绒毛膜上皮癌,超过60%则要需选择更激进的治疗。
病理变化:
大体特征:
根据混合成分不同而大体改变不同,精原细胞瘤为实性、灰白色,非精原细胞瘤成分更易见坏死、出血、囊性变。
组织学特征:
1.形态与相应单一类型中的形态特征一样。单一成分集中时易辨识,而形态相近成分(如胚胎性癌和卵黄囊瘤)常常混杂存在,此时卵黄囊瘤容易被漏诊。
2.诊断报告需包括:所有成分和每种类型的数量。
3.依据2022年《WHO第5版泌尿及男性生殖器官肿瘤分类》标准。需要报告各种不同组织学类型的比例,尤其需要注意胚胎性癌、卵黄囊瘤、绒毛膜癌以及体细胞恶性转化等成分,这几种成分的存在与否以及比例多少明显决定肿瘤预后及进一步临床决策。对于非精原细胞瘤来说,许多组织学成分镜下并不能截然的区分和定量,尤其是胚胎性癌和卵黄囊瘤,可能经常混杂在一起,准确地评估各种成分的比例目前尚无统一的评估标准,共识建议镜下裸眼粗略评估,同时推荐以5%或10%作为增量,对于镜下小灶的某种组织学成分的比例可报告为<5%或<10%等。
4.区分绒毛膜上皮癌成分和精原细胞瘤伴合体滋养细胞非常重要,两者的治疗预后均不同,免疫组化染色OCT3/4可以帮助鉴别。核多形性、重叠及大量凋亡小体可以区分胚胎性癌和精原细胞瘤。
5.多胚瘤和弥漫性多胚瘤是2种独立的亚型。多胚瘤主要由胚胎性癌和卵黄囊瘤混合形成胚胎样体,类似前原节期的胚胎,由一对背靠背的微囊组成,腹侧微囊衬覆立方上皮(似网状-黏液样卵黄囊),背侧微囊由高柱状上皮-偏平上皮衬覆(似羊膜囊),中央胚盘由柱状-立方细胞的胚胎性癌细胞构成。胚胎样体外周有黏液样幼稚基质围绕。多胚瘤不会单独存在、几乎都是混合型CCT的一种成分。弥漫性多胚瘤内胚胎样体成分占大部分,其他GCT类型成分(滋养叶细胞肿瘤和畸胎瘤)很少。卵黄囊瘤成分围绕在胚胎性癌外围,类似项链,且表达glypican-3和AFP。
规范化病理诊断和报告列举:

免疫组化表达:
按照肿瘤内各种生殖细胞肿瘤成分的特征而表达其相应的抗原:
1.大多数睾丸GCT可通过组织形态学特征予以诊断。
2.IHC主要用于睾丸GCT与非GCT的区别、GCT不同组织学类型的鉴别和比例的界定。
广谱GCT标志物SALL4表达于几乎所有的精原细胞瘤、胚胎性癌和卵黄囊瘤、70%的绒毛膜癌和半数左右的畸胎瘤,是区别睾丸GCT与非GCT(尤其是性索间质肿瘤)最敏感和特异的标志物。胚盘碱性磷酸酶作为GCT的标志物缺乏诊断特异性,其在许多非GCT中可阳性表达,因此在平时工作中应避免使用。
3.卵黄囊瘤由于其组织学亚型十分多样,形态学诊断有时可能存在困难,尤其是小灶的卵黄囊瘤成分特别容易在混合性GCT中漏诊,免疫表型SALL4+/OCT4-/GPC3+联合组织学特征可助于卵黄囊瘤成分的识别。
4.联合应用CD117、CD30、广谱细胞角蛋白(CKpan,AE1/AE3)可助于精原细胞瘤(CD117+/CD30-/CKpan-)与胚胎性癌(CD117-/CD30+/CKpan+)的区分。
5.人绒毛膜促性腺激素(β-HCG)阳性可助于识别合体滋养层细胞,GATA3阳性可助于识别细胞滋养层和中间型滋养细胞,需要注意的是,GATA3在具有原始表型特征的卵黄囊瘤成分里也可呈阳性。
6.OCT4阳性可助于识别光镜下不明显的GCNIS并且可用于其与少见的、非肿瘤性的小管内非典型生殖细胞的鉴别,后者OCT4阴性。由于SALL4和CD117在GCNIS与非典型生殖细胞中均可阳性,因此不推荐用于GCNIS的诊断和鉴别诊断。
分子检测:
在睾丸GCT中的实践应用:第12号染色体短臂的异常,包括等臂染色体或扩增,i12p或+12p是青春期后型睾丸GCT的遗传学基础,而青春期前型睾丸GCT和精母细胞性肿瘤缺乏该分子异常。因此,分子检测(主要是荧光原位杂交)i12p或+12p可助于区分青春期后型畸胎瘤与青春期前型畸胎瘤。
诊断体会:
本例肿瘤组织以胚胎性癌为主要成分,伴大量出血、坏死及囊性变,其中卵黄囊瘤组织量非常少,散在分布于胚胎性癌组织内,值得注意的是:不是截然分开,量少,HE形态不易认识,通过加做免疫组化可以确定卵黄囊瘤成分。
参考书籍:
1.《临床病理诊断与鉴别诊断》---泌尿及男性生殖系统疾病。主编:周晓军、余英豪。副主编:绕秋、张静、章宜芬、樊祥山、陈虹。人民卫生出版社。
2.赵明等,《睾丸生殖细胞肿瘤规范化标本取材及病理诊断专家共识》,中华病理学杂志, 2022,51(10):934-940.DOI: 10.3760/cma.j.cn112151-20220217-00112







































共0条评论