[导读] 编译整理:强子
简介
病理医师都知道,黑色素瘤以其形态多变而臭名昭著。当然,某些形态的黑色素瘤除了会给病理医师造成诊断困难外,还有自己独特的临床、分子、诊疗意义。比如,促纤维增生性黑色素瘤(desmoplastic melanoma,DM):临床上,该肿瘤好发于长期日光照射部位,因此多见于老年人头颈部;由于其典型表现并无色素,因此临床不太容易考虑到这一病种。组织学上,该肿瘤的细胞形态温和、梭形,并伴大量胶原分割,因此非常容易误判为皮肤的良性梭形细胞病变(如神经鞘瘤、瘢痕、促纤维增生性痣)。如果查见相关的原位黑色素瘤、或混杂有经典的梭形细胞型或上皮样黑色素瘤,对于诊断有重要帮助。免疫组化SOX10及S100弥漫阳性,则不支持瘢痕;不表达Melan-A及HMB45,也可以鉴别促纤维增生性痣。
该肿瘤的亚型-神经纤维瘤样促纤维增生性黑色素瘤(neurofibroma-like desmoplastic melanoma,NFLDM)在诊断中与神经纤维瘤的鉴别尤其困难,甚至有作者称从形态学和免疫组化角度可能无法做出鉴别,尤其小活检标本。不过,二者的鉴别具有重要意义:神经纤维瘤为良性,而DM可能会致死,需多学科治疗并长期随诊。
近日,哥伦比亚大学医学中心病理专家Baraban等人在《Am J Surg Pathol》杂志发表文章,报道了5例NFLDM病例的临床病理特征,并总结认为分子检测有助于该病种的鉴别诊断。为帮助大家更好的了解相关知识点并应用于临床实践,我们将该文要点编译介绍如下。
病例展示
病例1,为60岁男性肩部皮肤病变切除活检,最初被诊断为弥漫型神经纤维瘤,免疫组化S100弥漫阳性,CD34阴性。3年后,病变复发,复阅最初的切片,虽然病变大部分非常类似弥漫型神经纤维瘤,但周边散在淋巴细胞簇。此外,有一处1mm的病灶可见细胞密度增加、查见一个核分裂,提示小灶(<1%)梭形细胞型黑色素瘤成分。
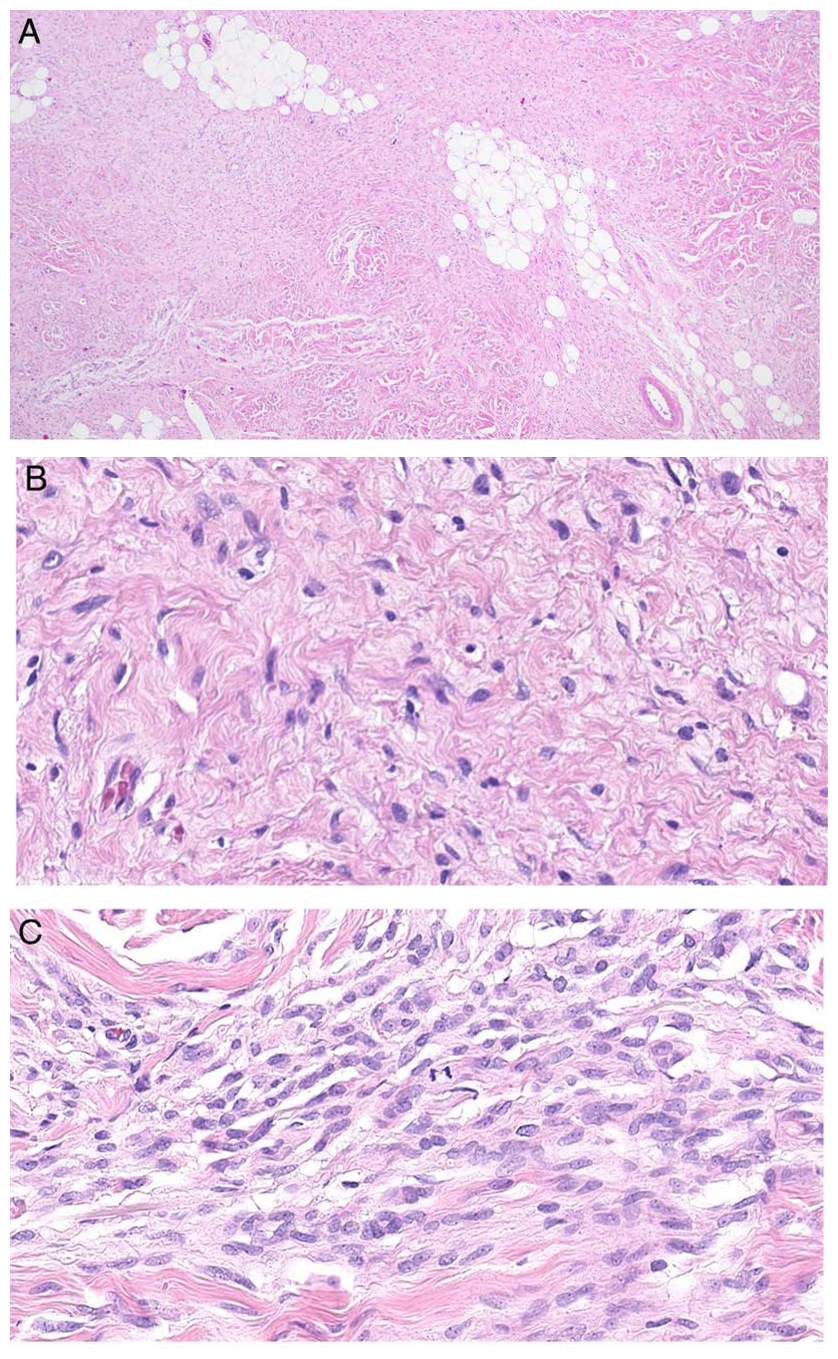 图1.病例1大部分区域和神经纤维瘤无法区分,比如(A)形态温和的梭形细胞、围绕良性脂肪组织弥漫生长,(B)细胞为温和表现的施万细胞样,混杂有束状胶原。不过,(C)本例局灶有细胞密度增加、并伴核分裂的表现,提示小灶的梭形细胞黑色素瘤成分。
图1.病例1大部分区域和神经纤维瘤无法区分,比如(A)形态温和的梭形细胞、围绕良性脂肪组织弥漫生长,(B)细胞为温和表现的施万细胞样,混杂有束状胶原。不过,(C)本例局灶有细胞密度增加、并伴核分裂的表现,提示小灶的梭形细胞黑色素瘤成分。
有鉴于上述情况,对复发病灶进行了分子检测,染色体微阵列检测证实CDKN2A/B位点所在的9p21.3存在纯合型缺失,TP53位点所在的17号染色体短臂全缺失;此外还有7p、9q、10p的缺失。
综合临床、组织学、分子结果,本例最终诊断为NFLDM。复发病灶手术切除,形态学与最初的病变相似,Breslow厚度8mm;建议帕博利珠单抗辅助治疗。从最初发病算起,4年时随访未见病变复发表现。
病例2,为64岁女性背部皮肤病变切除,形态学非常类似神经纤维瘤。此外,还可见混杂有退行性变表现的增大细胞核,但Ki-67并无阳性着色。本例需鉴别神经鞘肿瘤、梭形细胞型/多形性脂肪瘤、DM,因此行会诊。
组织学上,本例在肿瘤内及肿瘤周围可见大量淋巴细胞簇,未见明确的原位黑色素瘤或梭形细胞型黑色素瘤成分。免疫组化检测S100和SOX10弥漫阳性,CD34呈指纹状。Melan-A、HMB45、MiTF均阴性。P53为50%的细胞程度不等着色。二代测序证实肿瘤突变负荷14个/兆碱基,TP53查见致病性突变。也有其他诸多异常,如C>T、G>A的改变,提示有紫外线所致突变印迹。还有涉及2p、5q、9p、9q、11q、12p、13p、13q、17p的缺失。综合上述信息,本例诊断为NFLDM。
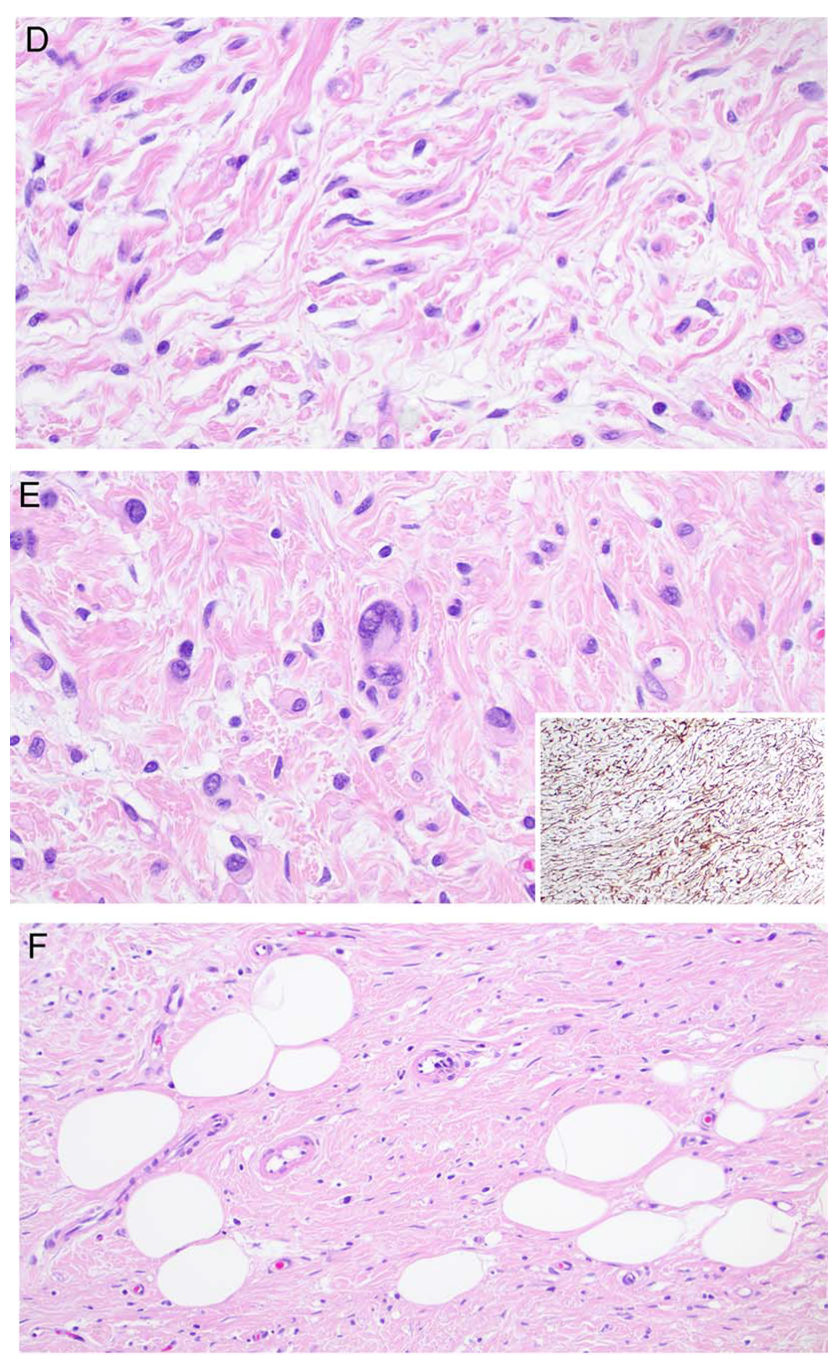 图2.(上)NFLDM,组织学类似神经纤维瘤,细胞呈施万细胞瘤样表现,混杂在波浪状胶原束内;(中)部分细胞的细胞核增大,需鉴别伴退行性非典型的神经纤维瘤;免疫组化CD34呈指纹状着色;(下)类似弥漫型神经纤维瘤表现的NFLDM,细胞形态温和、梭形,背景为胶原,围绕脂肪细胞弥漫生长。
图2.(上)NFLDM,组织学类似神经纤维瘤,细胞呈施万细胞瘤样表现,混杂在波浪状胶原束内;(中)部分细胞的细胞核增大,需鉴别伴退行性非典型的神经纤维瘤;免疫组化CD34呈指纹状着色;(下)类似弥漫型神经纤维瘤表现的NFLDM,细胞形态温和、梭形,背景为胶原,围绕脂肪细胞弥漫生长。
病例3,为77岁男性足底10cm肿物切除;外院切除并诊断为施万细胞瘤后多次复发。该肿瘤大部分非常类似良性神经纤维瘤,且弥漫表达CD34、S100、SOX10;Melan-A、HMB45阴性。P53阳性着色细胞比例不足5%。肿瘤内可见多处淋巴细胞簇。此外还可见散在灶性的形态温和梭形细胞,背景为胶原性至黏液样,细胞形态拉长、有双极胞质凸起;这些细胞免疫组化EMA阳性,SOX10阴性,提示为神经束膜细胞分化。送检10个蜡块,查见一处1mm的梭形细胞型黑色素瘤病灶。
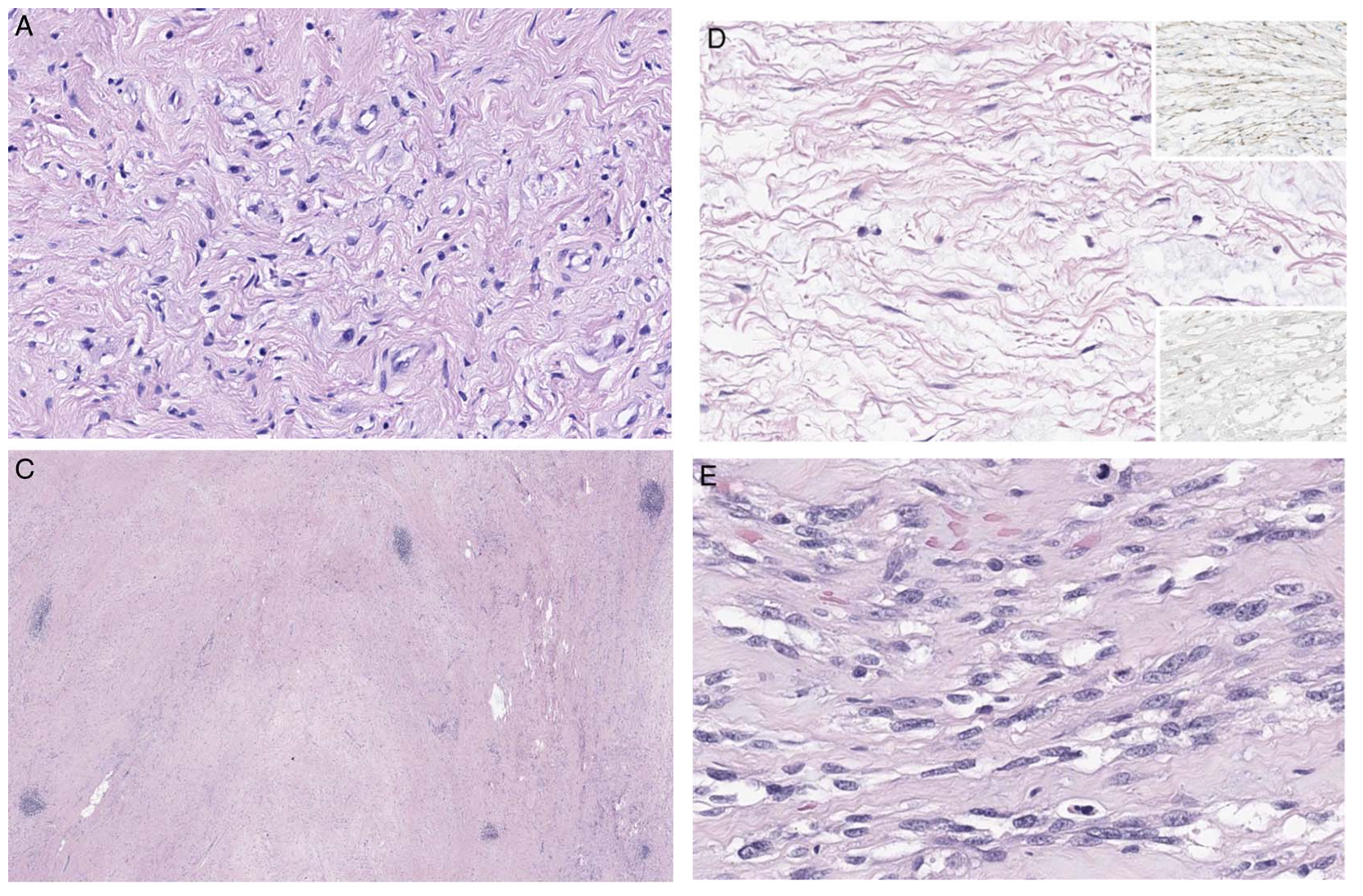 图3.病例3,(左上)本例部分区域与神经纤维瘤无法鉴别,形态学为良性表现的施万细胞样,混杂有条带状胶原;(左下)肿瘤内散在淋巴细胞簇;(右上)神经束膜细胞分化的区域,且免疫组化EMA阳性,SOX10阴性;(右下)局灶有梭形细胞型黑色素瘤。
图3.病例3,(左上)本例部分区域与神经纤维瘤无法鉴别,形态学为良性表现的施万细胞样,混杂有条带状胶原;(左下)肿瘤内散在淋巴细胞簇;(右上)神经束膜细胞分化的区域,且免疫组化EMA阳性,SOX10阴性;(右下)局灶有梭形细胞型黑色素瘤。
二代测序证实有MAP2K2的缺失,且有涉及4q、8p、11q、18q、20p在内的多个拷贝数量改变。后续影像学检查证实有左侧腹股沟淋巴结肿大、右侧肺部肿物。外单位右侧肺部肿物切除,证实为转移性促纤维增生性黑色素瘤。
病例4为82岁男性、躯干处切除1cm皮肤病变,形态学为神经纤维瘤样。肿瘤弥漫生长,且有皮下脂肪组织、附属器结构的陷入,部分区域伴显著硬化,局灶有脂肪坏死。周围可见显著淋巴细胞簇。免疫组化方面,病变细胞弥漫表达S100,不表达Melan-A、HMB45。
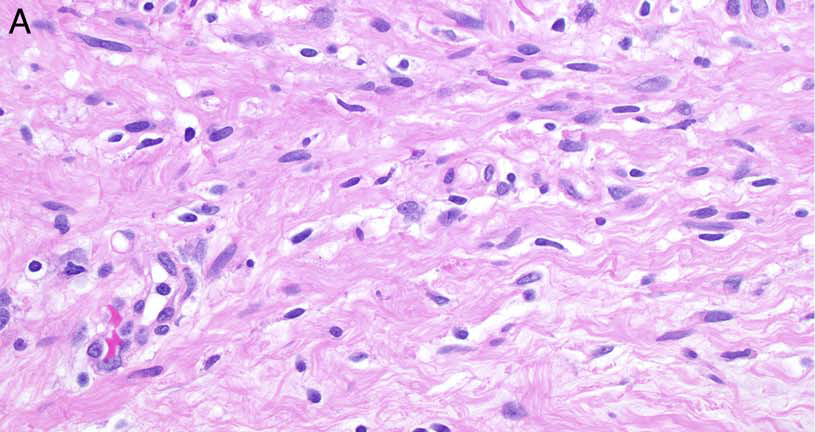 图4.病例4,NFLDM与神经纤维瘤无法区别,其形态为温和表现的施万细胞样,混有束状胶原成分。
图4.病例4,NFLDM与神经纤维瘤无法区别,其形态为温和表现的施万细胞样,混有束状胶原成分。
本例首诊为非典型梭形细胞肿瘤,并送会诊。二代测序证实有GNAS活化型点突变,且有9号、19号染色体获得的证据。
病例5,为85岁女性乳腺真皮深部及皮下组织2cm病变切除。此前粗针穿刺活检诊断为施万细胞瘤,免疫组化S100弥漫阳性,CD34局灶阳性,阴性指标有SMA、desmin、AE1/AE3、p63、HMB45。
组织学上,该肿瘤几乎全部为形态温和的梭形细胞增生,伴神经纤维瘤样形态。该肿瘤弥漫生长,局灶可见在良性乳腺导管之间浸润。周围散在淋巴细胞簇,并可见脂肪坏死。可见显著非典型梭形细胞、核分裂活跃的单个病灶,形态学可疑经典型黑色素瘤成分。
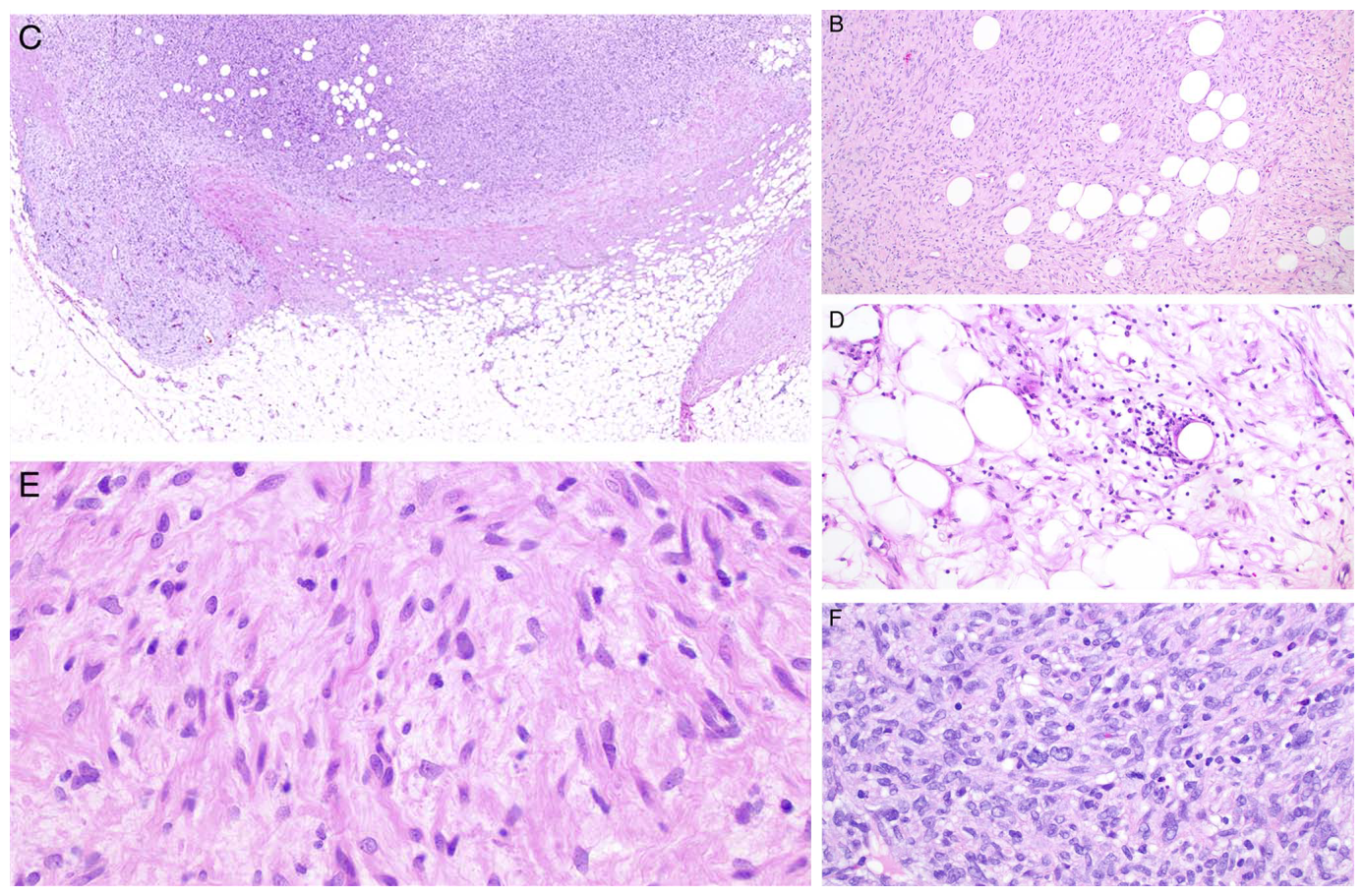 图5.NFLDM,(左上)图示周边与纤维脂肪组织的混杂,肿瘤呈弥漫生长,并可见大范围脂肪坏死;(左下)部分区域形态学和神经纤维瘤无法区分,伴施万细胞样表现,混杂有胶原纤维;(右上)形态温和的梭形细胞、围绕良性脂肪组织,类似弥漫型神经纤维瘤;(右中)脂肪坏死区的周围,组织细胞吞噬脂肪细胞,散在慢性炎症;(右下)核分裂活跃区,提示经典梭形细胞黑色素瘤成分。
图5.NFLDM,(左上)图示周边与纤维脂肪组织的混杂,肿瘤呈弥漫生长,并可见大范围脂肪坏死;(左下)部分区域形态学和神经纤维瘤无法区分,伴施万细胞样表现,混杂有胶原纤维;(右上)形态温和的梭形细胞、围绕良性脂肪组织,类似弥漫型神经纤维瘤;(右中)脂肪坏死区的周围,组织细胞吞噬脂肪细胞,散在慢性炎症;(右下)核分裂活跃区,提示经典梭形细胞黑色素瘤成分。
询问病史,本例患者7年前有同一部位的梭形细胞肿瘤切除病史,当时诊断为韧带样纤维瘤病;复阅切片,形态学与复发肿瘤相似。二代测序证实TERT启动子有突变,NF1有两处突变,PIK3R1有两处突变,TP53有突变。CDKN2A/B所在染色体9p也可见缺失证据。结合组织学、免疫组化及分子特征,本例诊断为NFLDM。
——未完待续——
点此下载原文献
参考文献
[1]Baraban EG, Gru A, Guo R, et al. Neurofibroma-like Desmoplastic Melanoma: A Series of Five Cases Exploring the Role of Molecular Testing as a Diagnostic Adjunct and Highlighting the Differential Diagnosis With Diffuse-type Neurofibroma. Am J Surg Pathol. 2025;49(1):1-10.
doi:10.1097/PAS.0000000000002327


















共0条评论