[导读] 编译整理:强子
实例展示
病例1:患者为55岁女性,非洲裔美国人,因发热、寒战、咳嗽入急诊。吸烟超过30年。胸部X线片查见右侧胸腔大量积液,肺门处淋巴结肿大。胸腔穿刺引流出1200mL淡黄色液体,送细胞病理学检查,详见图18-21。
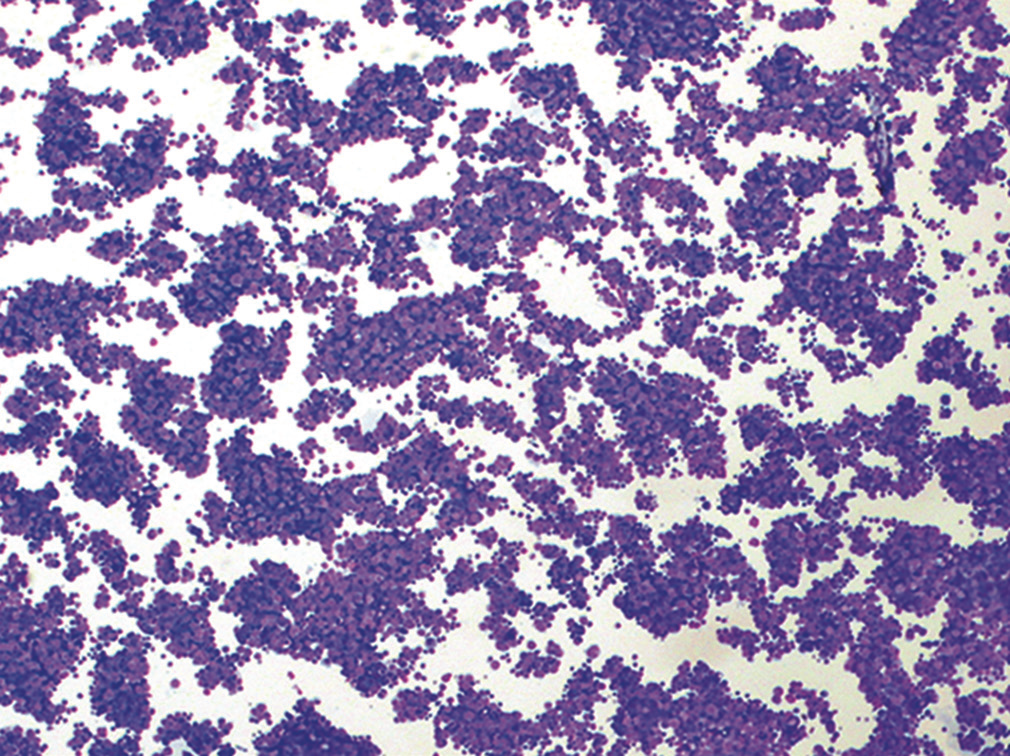 图18.本例细胞丰富,呈有黏附性的簇状表现。
图18.本例细胞丰富,呈有黏附性的簇状表现。
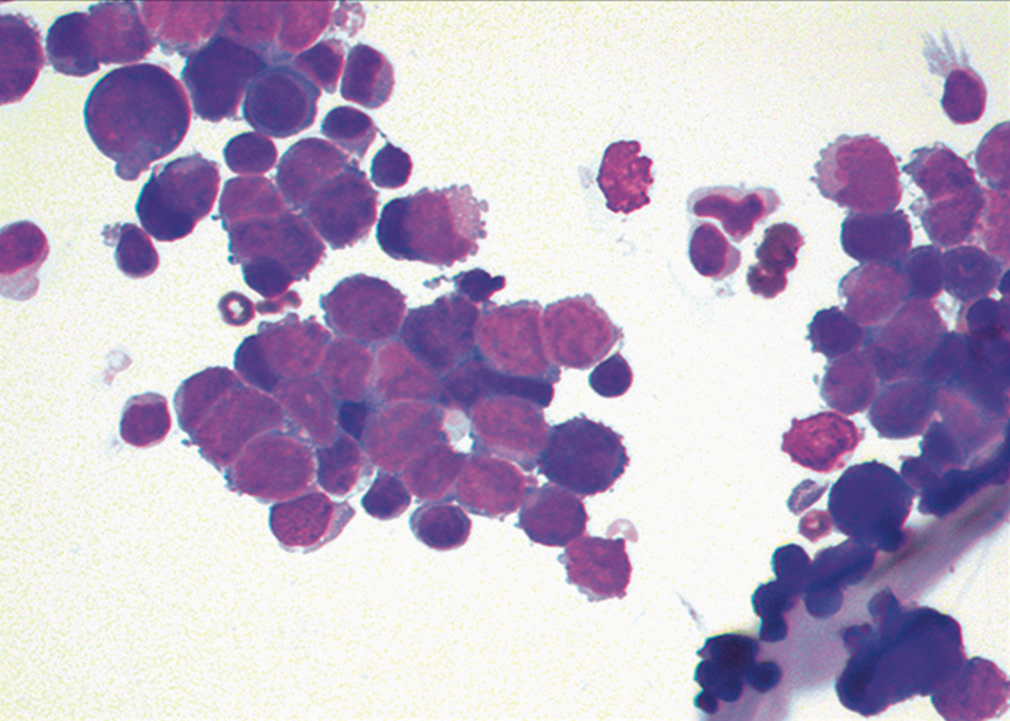 图19.高倍镜下,所见细胞胞质稀少,核浆比高。
图19.高倍镜下,所见细胞胞质稀少,核浆比高。
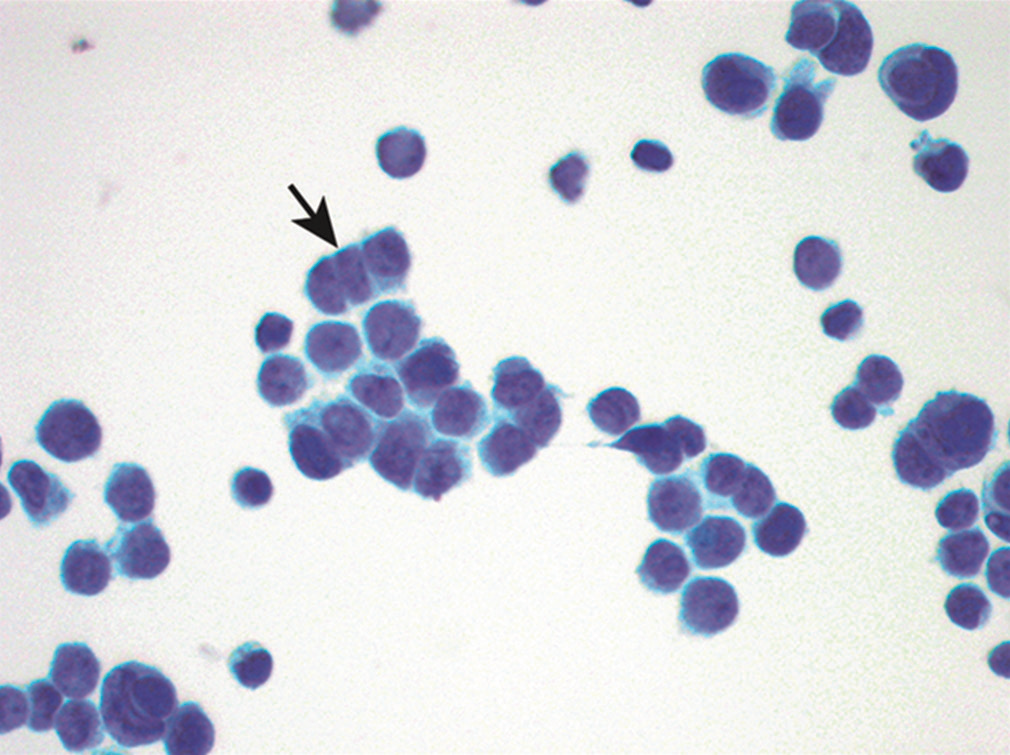 图20.单个细胞的染色质呈胡椒盐样,无明显核仁;细胞核呈铸型样。
图20.单个细胞的染色质呈胡椒盐样,无明显核仁;细胞核呈铸型样。
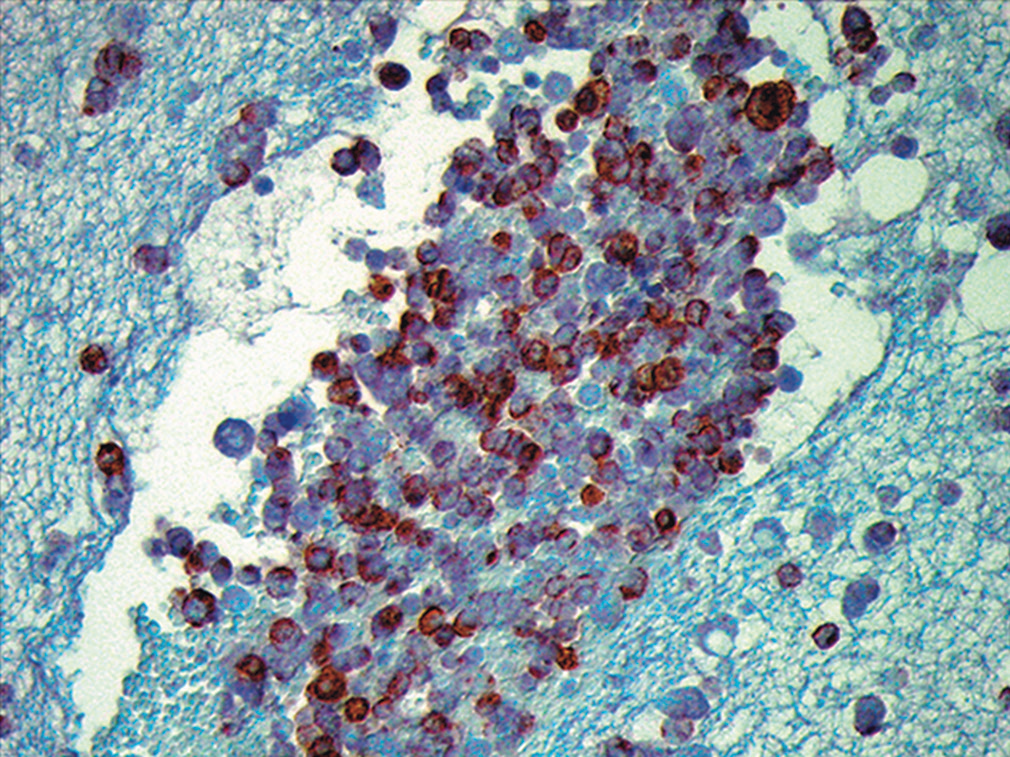 图21.细胞块免疫组化检测,这些细胞表达CgA。
图21.细胞块免疫组化检测,这些细胞表达CgA。
由上述图片可知,所见标本细胞丰富,呈有黏附性的致密簇状,也有单个细胞;细胞胞质稀少,核浆比高;单个细胞的大小大约是背景中成熟淋巴细胞的2-4倍。细胞核有铸型样表现。染色质呈胡椒盐样,无明显核仁。为进一步证实诊断,制作细胞块后加做免疫组化检测,所见非典型细胞表达Syn、CgA、TTF-1,不表达CK5/6、calretinin。综合相关结果,本例最终诊断为小细胞癌,最可能的来源是肺部。
本例患者同时做了胸膜活检,证实为转移性小细胞肺癌;且进一步检查发现有肝脏多发转移;后续行化疗中。
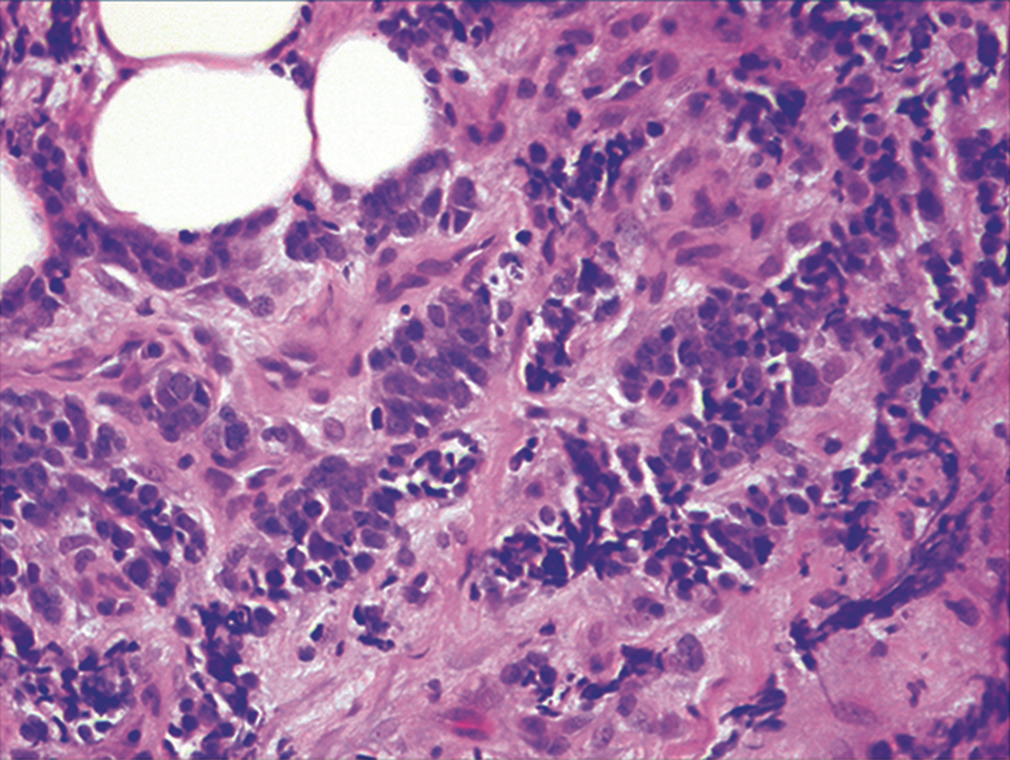 图22.病例1胸膜活检,可见肿瘤细胞呈岛状、在纤维脂肪组织内浸润性生长,瘤细胞核浆比高,细胞核呈铸型样。
图22.病例1胸膜活检,可见肿瘤细胞呈岛状、在纤维脂肪组织内浸润性生长,瘤细胞核浆比高,细胞核呈铸型样。
病例2:患者为50岁男性,既往有重度酗酒、酒精所致胃炎病史,因腹痛3天入急诊。体检可见腹胀,轻度触痛;盆腹腔CT检查可见大量腹水、腹膜多发结节,且大肠及小肠的肠壁均有增厚。腹腔积液引流,病理学检查详见图23、图24。
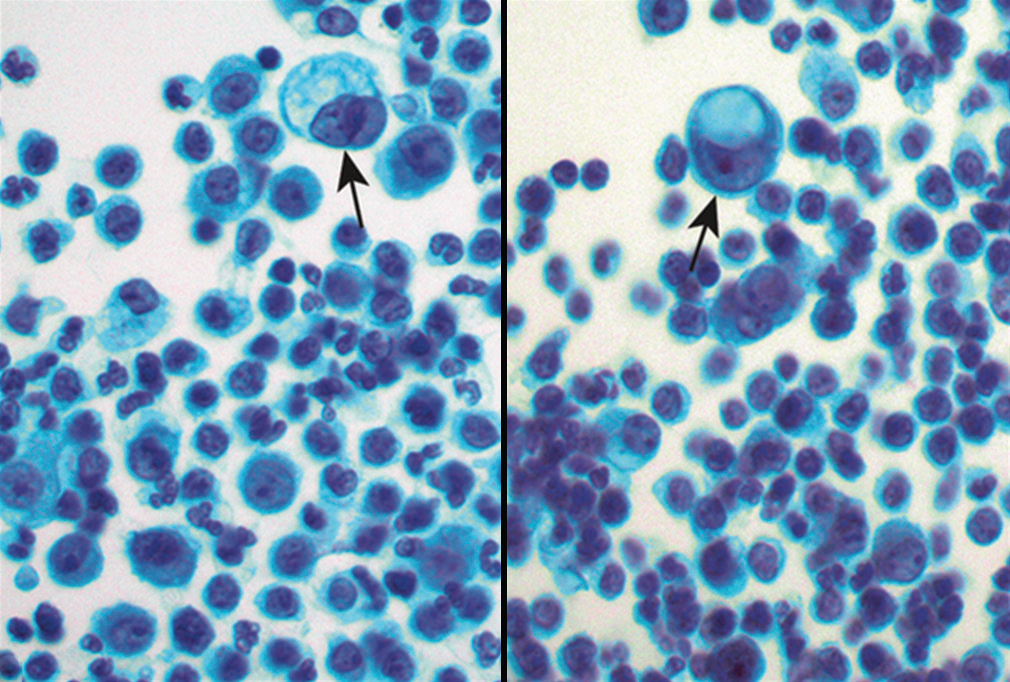 图23.细胞病理检查,可见单个的非典型细胞,混杂有炎症细胞。图中可见胞质内大空泡、导致相关细胞呈印戒样表现。
图23.细胞病理检查,可见单个的非典型细胞,混杂有炎症细胞。图中可见胞质内大空泡、导致相关细胞呈印戒样表现。
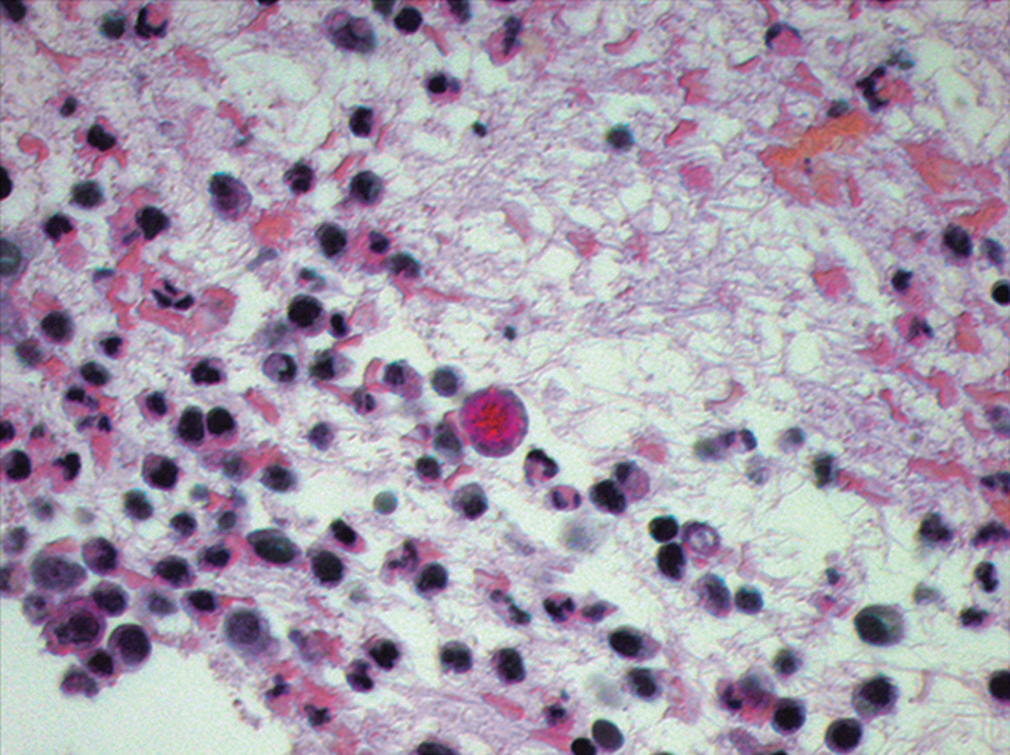 图24.黏液卡红染色,该图中央的细胞因胞质内有黏液而呈红色,即黏液卡红染色阳性。
图24.黏液卡红染色,该图中央的细胞因胞质内有黏液而呈红色,即黏液卡红染色阳性。
由细胞学标本可知,大量单个非典型细胞、混有淋巴细胞;非典型细胞体积大,核浆比高;细胞核有显著核仁。部分非典型细胞有大的胞质内空泡、挤压细胞核至周边,导致相关细胞呈印戒样表现。特殊染色表明非典型细胞黏液卡红阳性。进一步制作细胞块、免疫组化检测,这些非典型细胞表达MOC-31和CK20,CDX2细胞核阳性,calretinin阴性。相关结果支持转移性腺癌;由于细胞形态为印戒样、发生于男性患者,因此本例的原发灶首先考虑上消化道。
本例患者行上消化道内镜检查,胃黏膜呈不规则表现。活检送病理检查,证实为低分化腺癌、伴印戒细胞特征,详见图25。确诊后,患者选择出院接受临终关怀。
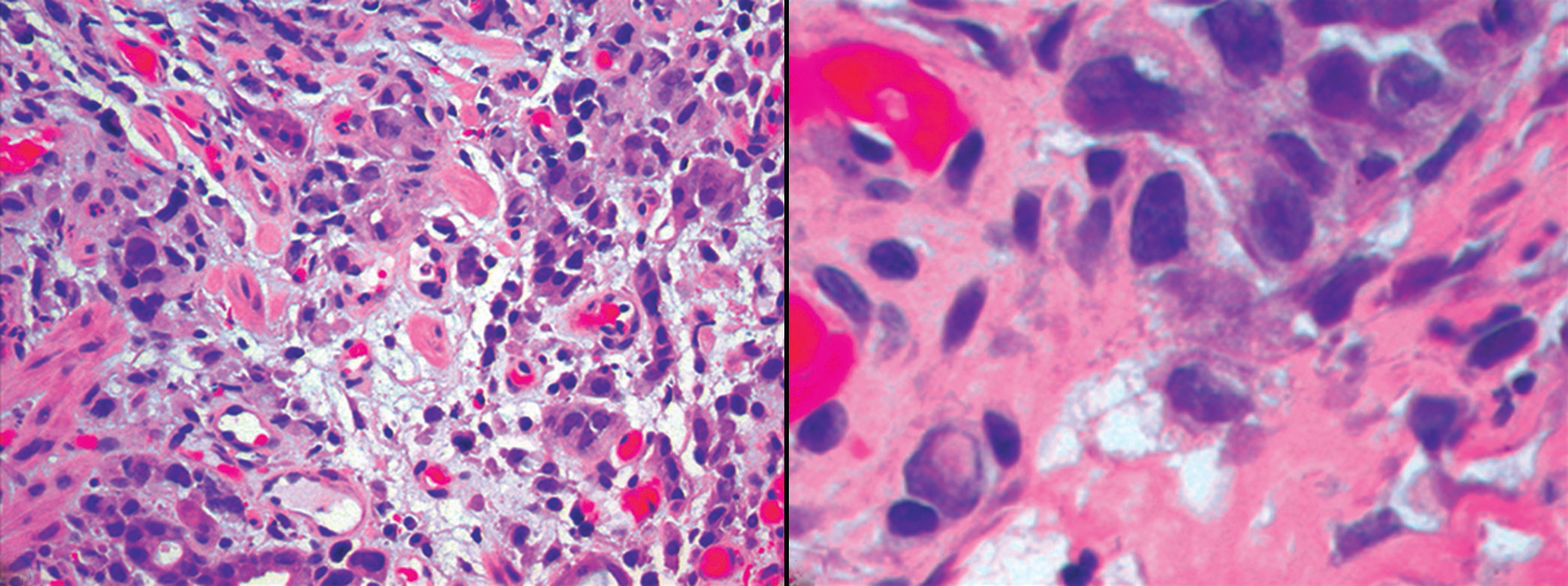 图25.病例2胃部活检,可见低分化腺癌细胞呈浸润性生长;瘤细胞具有多形性,部分伴印戒细胞特征。
图25.病例2胃部活检,可见低分化腺癌细胞呈浸润性生长;瘤细胞具有多形性,部分伴印戒细胞特征。
病例3:患者为52岁女性,因气短、腹胀加剧3月入急诊。盆腔超声检查,可见大量腹水,右侧盆腔可见复杂表现的肿物。穿刺引流出1500mL血性浆液性液体。细胞病理检查表现详见图26-图29。
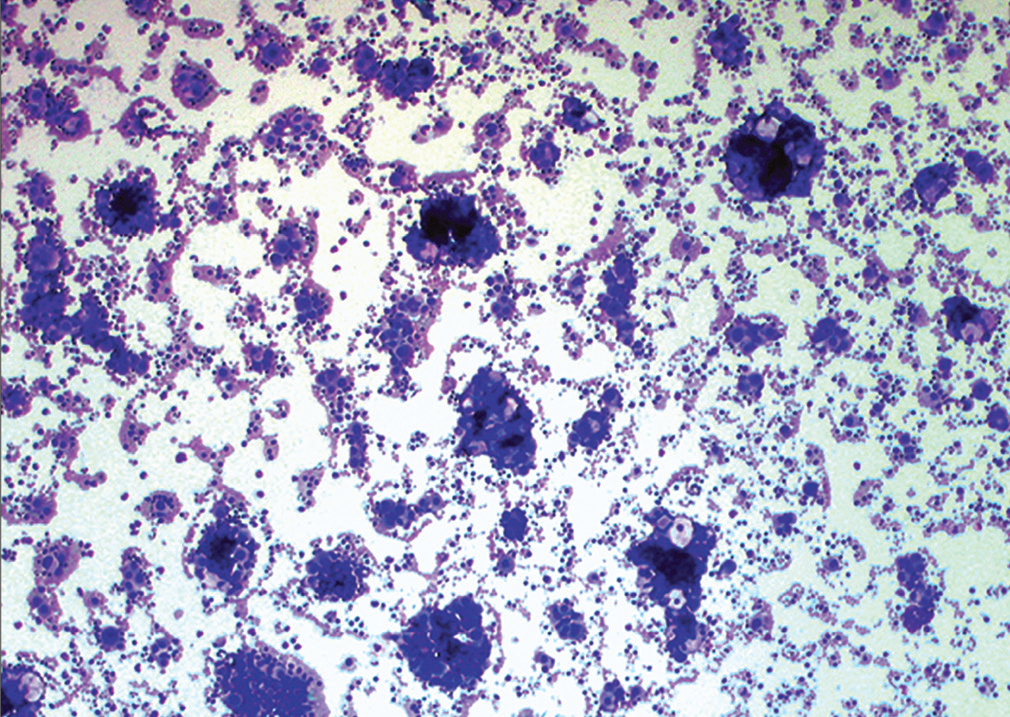 图26.低倍镜下,可见大量具有三维结构的细胞簇,形成“炮弹”样表现。
图26.低倍镜下,可见大量具有三维结构的细胞簇,形成“炮弹”样表现。
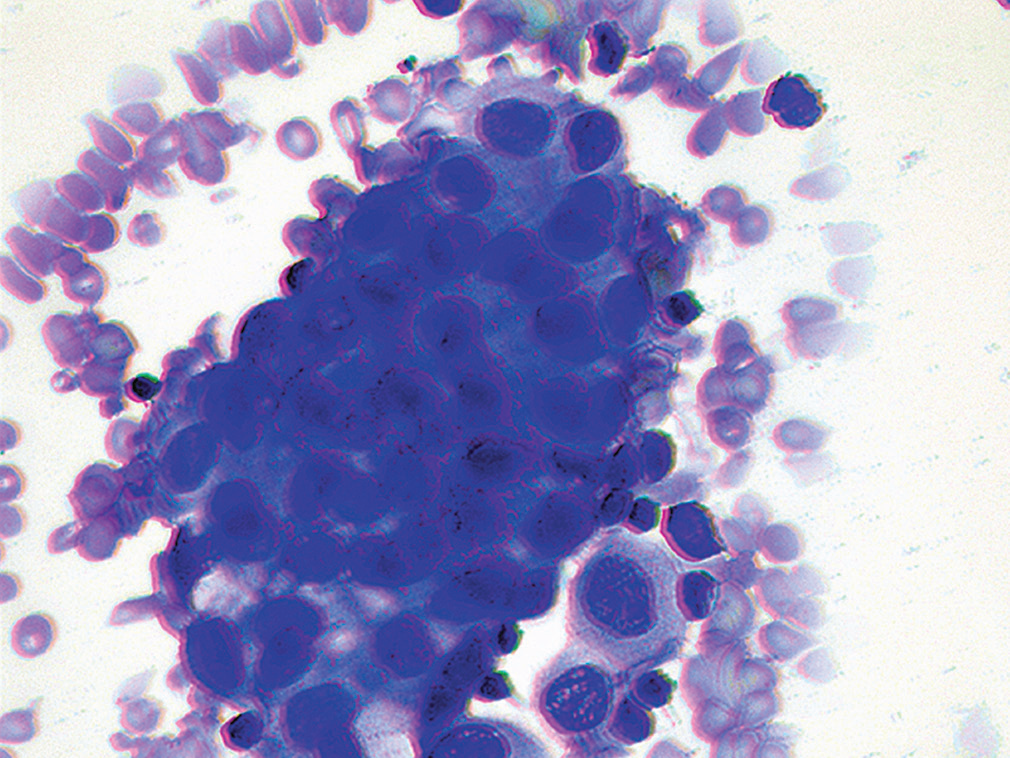 图27.高倍镜下,三维细胞簇中的细胞可见核大、核浆比高的特点。
图27.高倍镜下,三维细胞簇中的细胞可见核大、核浆比高的特点。
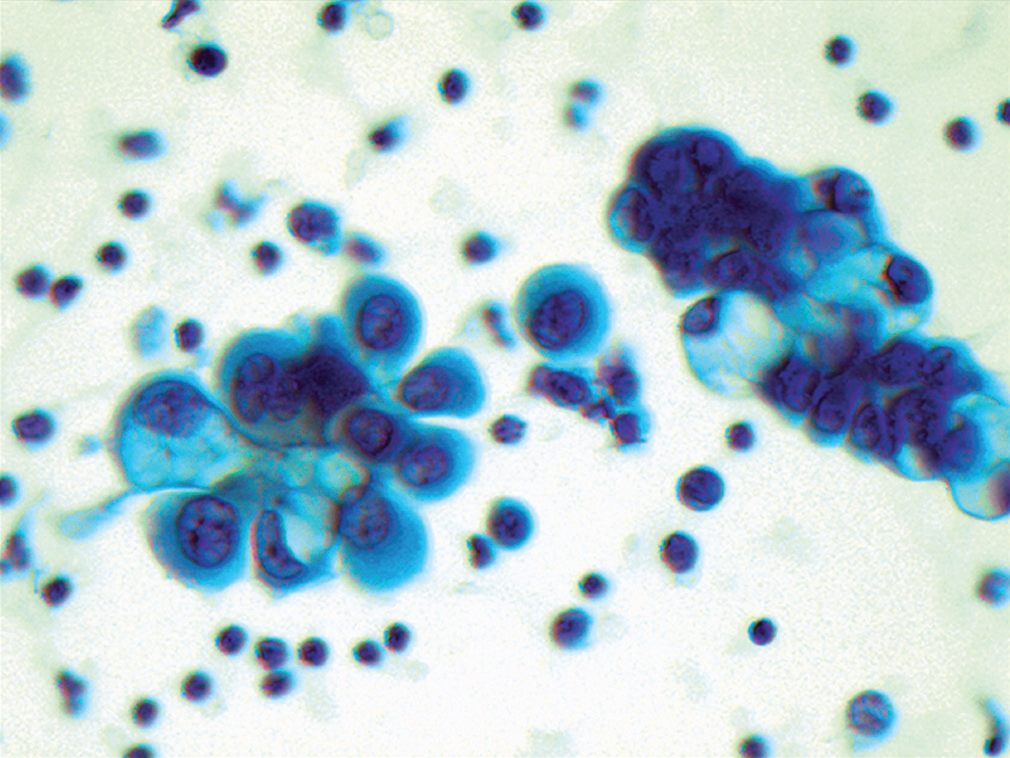 图28.部分瘤细胞呈乳头状表现,瘤细胞体积大,部分有空泡状胞质。
图28.部分瘤细胞呈乳头状表现,瘤细胞体积大,部分有空泡状胞质。
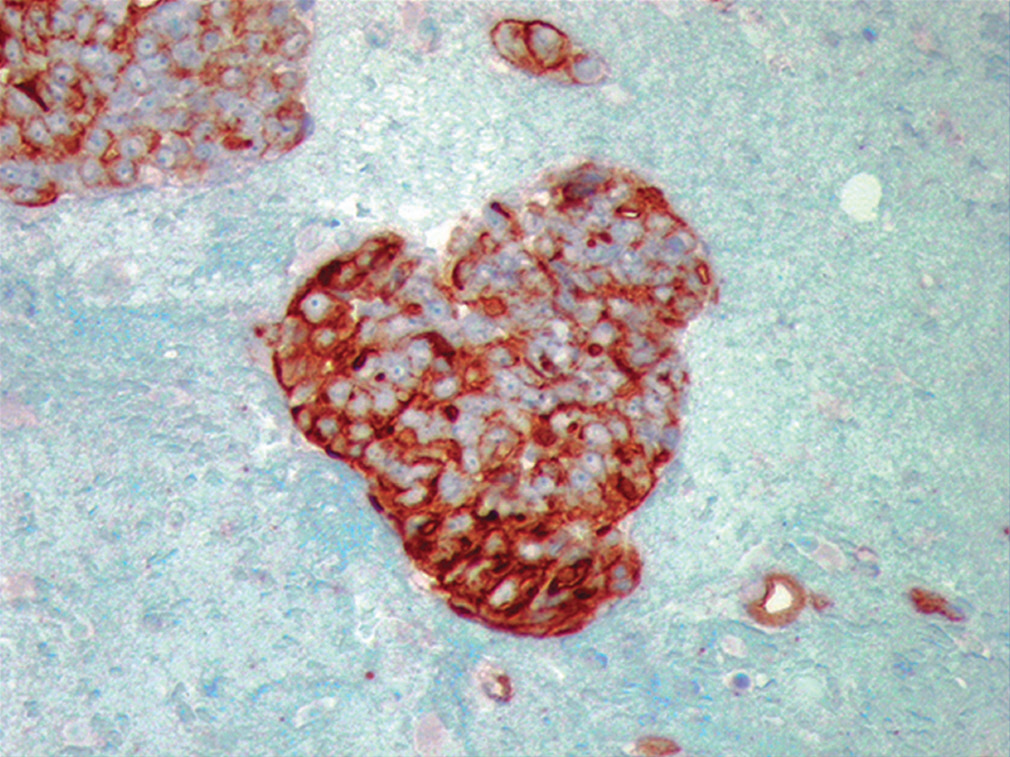 图29.细胞块免疫组化检测,瘤细胞表达CA-125。
图29.细胞块免疫组化检测,瘤细胞表达CA-125。
低倍镜下,细胞学标本中可见大量致密、三维表现的簇状结构,形成炮弹样表现;部分也呈乳头状结构。高倍镜下,可见细胞大而非典型,核浆比高,有显著核仁。周边多见空泡状细胞。制作细胞块、加做免疫组化,瘤细胞表达MOC-31、CA-125;但不表达calretinin、CK5/6。
综合上述结果,本例考虑卵巢原发的腺癌。本例患者行子宫及双侧附件切除、肿瘤减容手术,术后组织学检查证实为累及右侧卵巢及输卵管的浆液性乳头状癌,子宫和膀胱的浆膜面均有受累,大网膜受侵犯。
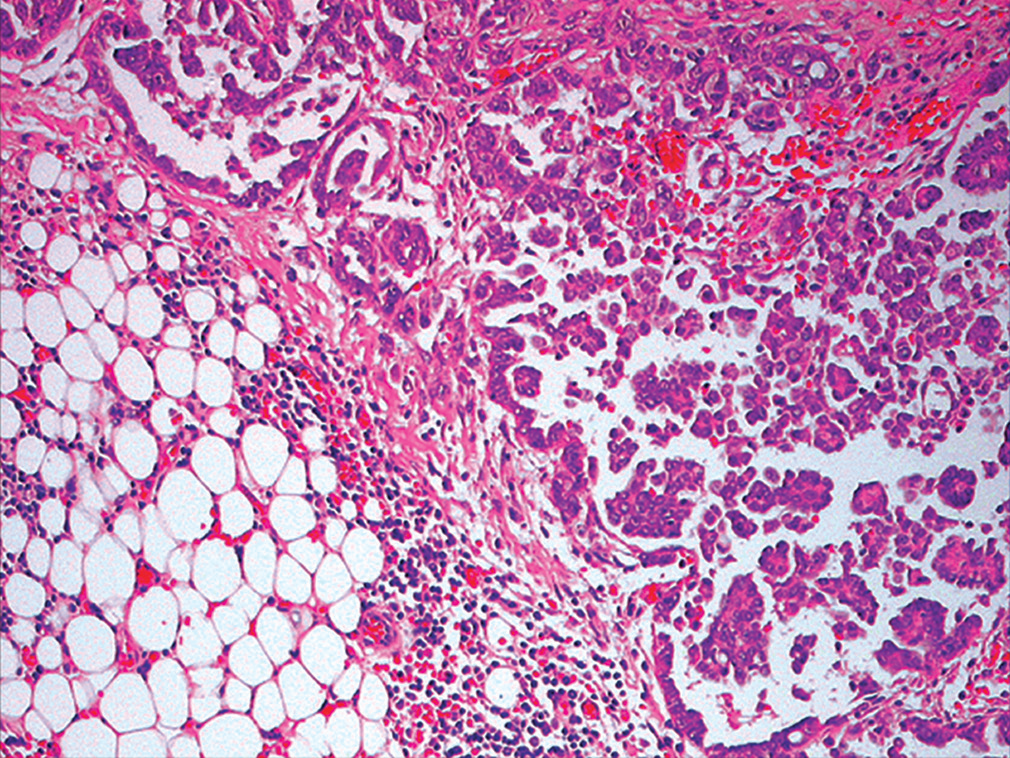 图30.病例3组织学所见,图中为大网膜切片,可见转移性的卵巢浆液性乳头状癌。
图30.病例3组织学所见,图中为大网膜切片,可见转移性的卵巢浆液性乳头状癌。
如前所述,密切结合临床病史、仔细评估细胞学特点及结构特征、并加做必要的免疫组化,绝大部分恶性积液患者都可以做出明确诊断。少数患者可能并无恶性肿瘤病史、而以积液为首发表现。这种情况下确定肿瘤原发部位可能很有挑战性。不过,具体临床表现、影像学所见也可提供重要诊断线索。结合上述资料、仔细评估细胞形态学特征并加做必要的免疫组化检测,不仅可以帮助确定转移性肿瘤的诊断,还可进一步缩小原发肿瘤的考虑范围。
需要提醒的是,一定要牢记:罕见情况下,经过大量工作,仍无法确定恶性积液的原发部位。这种情况下可以和临床进行沟通,因为对于有些病例的治疗和预后来说,原发部位的确定并没有那么重要的意义!
全文完
往期回顾:
小小细胞学,解决大问题(一)
小小细胞学,解决大问题(二)
小小细胞学,解决大问题(三)







 图20.单个细胞的染色质呈胡椒盐样,无明显核仁;细胞核呈铸型样。
图20.单个细胞的染色质呈胡椒盐样,无明显核仁;细胞核呈铸型样。 图21.细胞块免疫组化检测,这些细胞表达CgA。
图21.细胞块免疫组化检测,这些细胞表达CgA。
















共0条评论