第11章 神经内分泌肿瘤
下生殖道神经内分泌肿瘤WHO分类表
8240/3 神经内分泌瘤NOS
8240/3 神经内分泌瘤,1级
8249/3 神经内分泌瘤,2级
"8041/3 小细胞神经内分泌癌
8013/3 大细胞神经内分泌癌
"8045/3 组合性小细胞神经内分泌癌
8013/3 组合性大细胞神经内分泌癌
神经内分泌肿瘤:简介
在女性生殖道的所有部位,神经内分泌肿瘤(neuroendocrine neoplasia,NEN)都少见或罕见。在目前的(2020)WHO分类中,NEN单独列为一章,而不是分散在各个器官章节。但卵巢除外,仍使用“类癌”一词(见卵巢类癌,原书第134页)。这种方法符合在2017年11月癌症国际研究机构(IARC)举行的协商一致会议上达成协议并随后发表后,在WHO分类第五卷的所有身体部位使用相同术语的决定。
分类旨在使病理学家和临床医生能够一致地管理NEN患者,并促进属于这一肿瘤类别的不同实体之间的比较。新分类的关键特征是区别分化良好的神经内分泌瘤(neuroendocrine tumour,NET)(在某些系统中也称为类癌)和分化差的神经内分泌癌(neuroendocrine,NEC)。这种分为NET和NEC的二级形态分类方法得到了具体解剖部位遗传学证据的支持,并有临床、流行病学、组织学和预后方面的差异。2014年WHO分类对子宫内膜、子宫颈、阴道和外阴的NEN分类使用了术语“低级别NET”和“高级别NEC”。在子宫内膜和子宫颈,高级别癌远比低级别肿瘤更常见,子宫颈比子宫内膜更常见。在卵巢中,低级别肿瘤占主导地位,2020年WHO分类中仍然使用“类癌”术语,并归入“单胚层畸胎瘤和起源于皮样囊肿的体细胞型肿瘤”类别中(见卵巢类癌,原书第134页)。卵巢分类仍然是分开的,因为低级别肿瘤的预后很好,而且没有证据表明肿瘤分级。“肺型卵巢小细胞癌”术语不再包括在卵巢章节内,而是纳入NEC类别。目前的分类还包括一类与NEC混合的癌,因为在子宫颈、子宫内膜和卵巢中,NEC通常与其他肿瘤同时发生,而纯型较少见。
01. 神经内分泌瘤
定义
神经内分泌瘤(NET)是一种低级别或中间级别上皮肿瘤,具有神经内分泌分化的形态学和免疫组织化学特征。
ICD-O编码
8240/3神经内分泌肿瘤NOS
ICD-11编码
2C7Z&XH9LV8女性生殖器官的恶性肿瘤,非特指&神经内分泌肿瘤,1级
相关命名
可接受:类癌;典型类癌;非典型类癌
亚型
神经内分泌肿瘤,1级;神经内分泌肿瘤,2级
部位
神经内分泌瘤出现在子宫颈、子宫体、输卵管、阴道和外阴。这些肿瘤也发生在卵巢并使用了“类癌肿瘤”术语。
临床特征
临床表现不一致,取决于原发部位。子宫颈病变患者可能出现宫颈细胞学异常、阴道出血和/或肉眼可见的子宫颈病变。此外,血清CgA和24小时尿5-HIAA可能升高。如果转移性疾病累及肝脏,则可能发生类癌综合征。子宫肿瘤患者可能出现腹胀或异常阴道出血,而外阴肿瘤通常会出现无痛肿块。阴道或输卵管中报道的肿瘤是偶然发现。
流行病学
除卵巢外,神经内分泌瘤都是女性生殖道所有部位极为罕见的肿瘤。子宫颈肿瘤患者通常在40-50岁左右。外阴肿瘤患者的年龄在38-56岁之间,罕见的子宫体肿瘤发生在老年妇女。据报道,在一名49岁女性和一名61岁女性发现了两个与畸胎瘤无关的输卵管肿瘤。一名32岁女性出现阴道黏液性NET。
病因
在子宫颈,单个类癌中检测到HPV16,非典型类癌中发现了HPV16和HPV18。
发病机制
神经内分泌瘤似乎起源于神经内分泌细胞,它们位于子宫颈腺上皮和鳞状上皮、外阴前庭大腺和小腺、子宫内膜上皮和输卵管上皮中。
大体检查
子宫颈肿瘤通常≤2cm,呈息肉样或硬结,而子宫内膜产生的肿瘤则大至5cm。外阴肿瘤通常边界清晰,小(0.8-1.1cm),不累及被覆上皮。输卵管肿瘤是偶然的显微镜下发现。
组织病理学
肿瘤呈小梁状、缎带状、腺状或巢式生长模式。肿瘤细胞呈单一的立方形/柱状/多边形,胞质含量不等。细胞核可能规则,染色质均匀,核仁小(1级肿瘤),也可能大小和形状不一,染色质分布不规则(2级肿瘤)。1级肿瘤显示罕见的核分裂象,而2级肿瘤可以显示5-10个核分裂象/2 mm2(相当于直径为0.5 mm,面积为0.2 mm2的视野5-10个核分裂象/10HPF)和坏死灶。可能看到胞质透明。免疫组织化学显示,肿瘤表达至少一种神经内分泌标志物(Syn、CgA和CD56)。在子宫颈中,肿瘤可能伴有原位或浸润性鳞状细胞癌或腺癌。
细胞学
细胞学显示立方形/柱状/多边形细胞,含有不同数量的淡染颗粒状胞质和单一的或可变的核,以实性、腺管状、蜂窝状或菊形团模式生长。
诊断分子病理学
无临床相关性
诊断标准
必要标准:低至中间级别肿瘤,单一的细胞,呈小梁、巢状、缎带状或腺状排列,免疫组织化学证实神经内分泌分化。
分期
适用TNM或FIGO分期,按其他女性生殖器肿瘤分期。
预后和预测
这些神经内分泌瘤都是罕见的肿瘤,没有大规模研究。预后主要取决于分期。子宫颈肿瘤往往表现为FIGO I期疾病。据报道,2级肿瘤对化疗的反应不如子宫颈高级别神经内分泌癌(NEC)。子宫内膜、阴道、外阴和输卵管肿瘤的经验非常有限。
 图11.01子宫颈神经内分泌瘤(NET),1级。巢状,局灶腺体形成,细胞具有中等量胞质和相对一致的细胞核。
图11.01子宫颈神经内分泌瘤(NET),1级。巢状,局灶腺体形成,细胞具有中等量胞质和相对一致的细胞核。
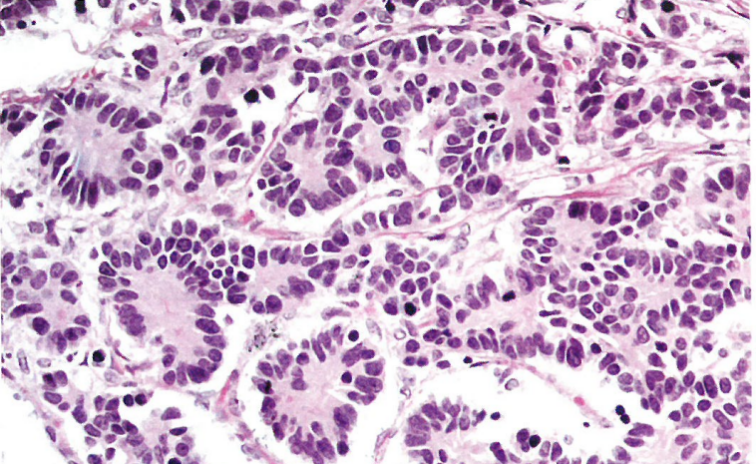
图11.02子宫颈神经内分泌瘤(NET),2级。巢状和小梁状,细胞含有中等量胞质,核大小和形状不一,有核分裂象。
02. 小细胞神经内分泌癌
定义
小细胞神经内分泌癌(SCNEC)是一种高级别癌,由胞质稀少、神经内分泌分化的小到中等细胞组成。
ICD-O编码
8041/3小细胞神经内分泌癌
ICD-11编码
2C7Z&XHOU20女性生殖器官的恶性肿瘤,非特指&神经内分泌癌NOS
2C7Z&XHOYBO女性生殖器官恶性肿瘤,非特指&小细胞癌NOS
相关命名
可接受:小细胞癌;神经内分泌癌,小细胞型
不推荐:高级别神经内分泌癌
亚型
无
部位
SCNEC可发生在女性生殖道的任何部位,最常见于子宫颈。
临床特征
子宫颈和子宫内膜肿瘤通常伴有异常阴道出血,卵巢肿瘤通常伴有与盆腔肿块相关的症状。阴道和外阴肿瘤通常伴有肿块。
流行病学
子宫颈SCNEC的平均诊断年龄为48.1岁,而其他部位的SCNEC通常在绝经后出现。SCNEC占妇科恶性肿瘤的1%以下。
病因
子宫颈的大多数SCNEC与高危型HPV感染有关,主要是HPV16和18。其他妇科部位SCNEC的病因尚不清楚。
发病机制
一些子宫颈SCNEC具有涉及MAPK、PI3K/AKT/mTOR和p53/BRCA通路的重现性遗传改变,以及涉及3号染色体短臂的杂合性缺失。子宫内膜SCNEC中描述了异常的错配修复蛋白表达。卵巢、输卵管、外阴和阴道SCNEC的分子改变尚未得到研究。
大体检查
SCNEC表现为肿块病变。
组织病理学
SCNEC由高度非典型的成片细胞组成,胞质稀少至不可分辨,核呈卵圆形至轻微梭形,深染且分散的染色质,核仁不明显。核镶嵌(铸型)、大量核分裂象、凋亡小体、广泛坏死和挤压假象是常见的特征。细胞排列成实性、巢、小梁、假腺和菊形团。常见血管侵犯。可能存在大细胞神经内分泌癌(LCNEC)或其他肿瘤组织类型的区域。卵巢SCNEC可能伴有畸胎瘤。
CgA、Syn和CD56是最常用的免疫组织化学标记。并非所有的SCNEC都表达这些标记物。Syn的表达最一致,CgA的表达最特异,CD56的特异性较低,只有适当的组织学背景才能作为神经内分泌分化的证据。广谱CK通常阳性。TTF1和CDX2的表达并不排除妇科原发。p16弥漫强阳性在子宫颈SCNEC中很常见,因为与高危型HPV有关,但其他部位SCNEC也可能p16阳性。SMARCA4、SMARCA2和SMARCB1的表达得以保留。检测高危型HPV(而不是p16)可能有助于确认子宫颈原发。
细胞学
涂片中细胞量中等或高度丰富。细胞呈片状排列和单个分散细胞,胞质稀少。细胞核有细颗粒状/点彩状染色质,通常有核镶嵌和染色质条纹假象。
诊断分子病理学
无临床相关性
诊断标准
必要标准:高级别肿瘤细胞,核深染,胞质稀少。
理想标准:免疫组织化学证实神经内分泌分化是理想的,但在符合组织学标准的病例中,SCNEC不是必要的。
分期
分期与相应部位的其他癌症相同。
预后和预测
女性生殖道的SCNEC具有侵袭性,具有较高的淋巴扩散和血液扩散倾向。常见远处转移。即使是早期诊断的患者,死亡率也高。
 图11.03小细胞神经内分泌癌(SCNEC)。A 低倍,胞质稀少的弥漫性细胞群。B 这例宫颈病变由核深染、胞质稀少、核分裂象活跃的细胞组成。C Syn弥漫阳性。D p16弥漫强阳性。
图11.03小细胞神经内分泌癌(SCNEC)。A 低倍,胞质稀少的弥漫性细胞群。B 这例宫颈病变由核深染、胞质稀少、核分裂象活跃的细胞组成。C Syn弥漫阳性。D p16弥漫强阳性。
03. 大细胞神经内分泌癌
定义
大细胞神经内分泌癌(LCNEC)是一种高级别癌,由神经内分泌分化的大细胞组成。
ICD-O编码
8013/3大细胞神经内分泌癌
ICD-11编码
2C7Z&XHOU2O女性生殖器官的恶性肿瘤,非特指&神经内分泌癌NOS
2C7Z&XHONL5女性生殖器官的恶性肿瘤,非特指&大细胞神经内分泌癌
相关命名
可接受:神经内分泌癌,大细胞型
不推荐:高级别神经内分泌癌
亚型
无
部位
LCNEC在女性生殖道中很少见,但最常见于子宫颈,其次是子宫内膜、卵巢、输卵管、外阴和阴道。
临床特征
子宫颈和子宫内膜肿瘤通常表现为阴道异常出血;卵巢肿瘤表现出肿块相关的症状。
流行病学
女性生殖道LCNEC很少见。子宫颈原发性疾病通常影响绝经前妇女(平均年龄:34岁),而子宫内膜和卵巢肿瘤影响围绝经期和绝经后妇女。
病因
子宫颈LCNEC与高危型HPV感染有关,HPV18最常见。其他妇科LCNEC的病因尚不清楚。
发病机制
在子宫颈LCNEC中检测到3q染色体获得或扩增。错配修复系统的缺陷在子宫内膜LCNEC常见。
大体检查
LCNEC表现为肿块。
组织病理学
LCNEC的肿瘤细胞具有中等量胞质和大核,核染色质粗糙,有明显核仁。常有多种结构模式的混合,包括弥漫性(通常占主导地位)、小梁、岛状、假腺和菊形团。常见大量核分裂象和坏死区域。也可能存在小细胞神经内分泌癌(SCNEC)或其他组织类型的区域。卵巢LCNEC可能伴有畸胎瘤。确定诊断必需表达至少一种神经内分泌标志物(CgA、Syn或CD56)。当ND56是唯一表达的标志物时,必须存在LCNEC的典型组织学特征。继发于高危型HPV的弥漫强阳性p16免疫染色常见于子宫颈LCNEC,但其他部位的LCNEC也可能观察到。检测高危型HPV可能有助于确认子宫颈原发。没有神经内分泌形态学的病例不应视为LCNEC,即使表达神经内分泌标记物也是如此。SMARCA4、SMARCA2和SMARCB1的表达得以保留。
细胞学
LCNEC的涂片显示,细胞高度异型,胞质中等至丰富,成团或单个。
诊断分子病理学
无临床相关性
诊断标准
必要标准:高级别神经内分泌组织形态学,至少表达一种神经内分泌标志物。
分期
分期与相应部位的其他癌症相同。
预后和预测
LCNEC都是侵袭性肿瘤,具有高度的淋巴扩散和血液扩散的倾向。常见远处转移。即使是早期诊断的患者,死亡率也高。
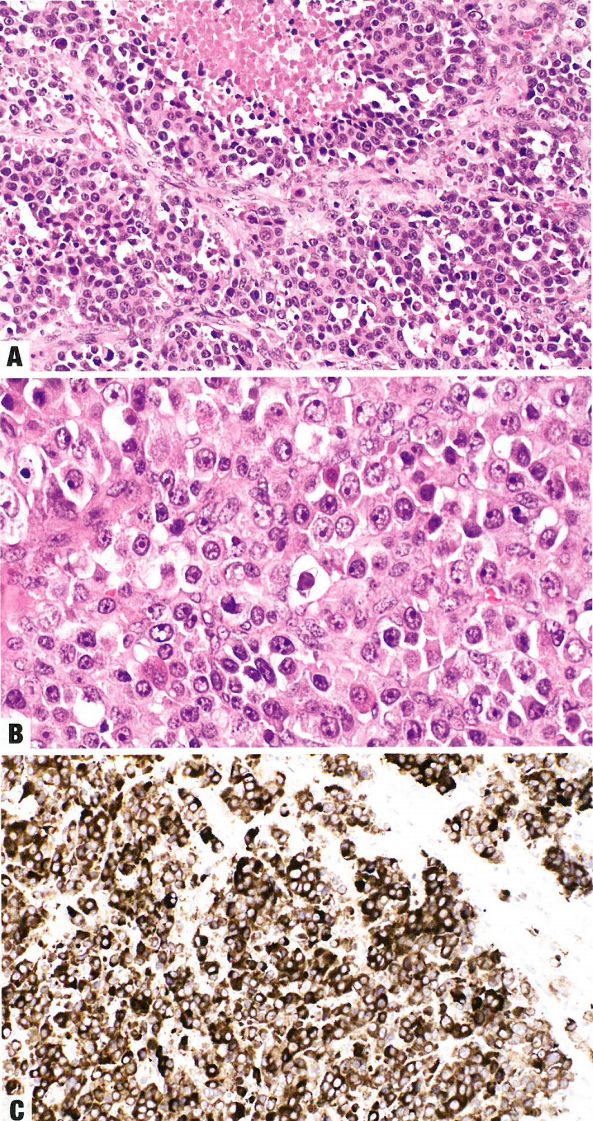
图11.04大细胞神经内分泌癌(LCNEC)。A 子宫颈病例,肿瘤细胞有明显核仁,胞质丰富,伴坏死区域。B 肿瘤呈弥漫性生长模式,具有丰富的嗜酸性胞质和明显的核仁。C Syn弥漫阳性。
04. 混杂神经内分泌癌的癌
定义
混杂神经内分泌癌的癌是指非神经内分泌型的癌混杂了神经内分泌癌(NEC)成分。
ICD-O编码
8045/3组合性小细胞神经内分泌癌
8013/3组合性大细胞神经内分泌瘤
ICD-11编码
根据累及部位和肿瘤类型进行编码。
相关命名
可接受:混合性神经内分泌和非神经内分泌癌
亚型
无
部位
这些肿瘤最常见于子宫颈,其次是子宫内膜和卵巢。它们在阴道和外阴极为罕见。
临床特征
患者的年龄和临床症状与相应部位的纯NEC相似。
流行病学
这些是非常罕见的肿瘤,没有确切的数据。
病因
子宫颈肿瘤与高危型HPV有关,最常见的是HPV16和HPV18。
发病机制
未知
大体检查
肿瘤表现为肿块。
组织病理学
在子宫颈中,普通型HPV相关腺癌是最常见的非神经内分泌成分;鳞状细胞癌远远更少见。有一份关于子宫颈的中肾管腺癌与NEC混合的报道。在子宫内膜中,非神经内分泌成分最常见的是子宫内膜样癌或浆液性癌;在卵巢中,它可能是任何类型的癌。在报告此类混合肿瘤时,建议说明单个肿瘤类型及其大致百分比。每种成分的免疫表型都与相应的纯肿瘤相似。
细胞学
子宫颈涂片可能含有多种细胞类型的混合物,这些细胞类型体现了相应的纯肿瘤。
诊断分子病理学
无临床相关性
诊断标准
必要标准:同时含有神经内分泌和非神经内分泌成分的癌。
分期
分期与相应部位的其他癌症相同
预后和预测
这些肿瘤具结果不利,类似于纯的小细胞NEC或大细胞NEC。
 图1.05 A 低倍,子宫颈混合性小细胞神经内分泌癌(左)和腺癌(右)。B神经内分泌癌癌呈Syn阳性,而腺癌阴性。C 另一例的高倍图。
图1.05 A 低倍,子宫颈混合性小细胞神经内分泌癌(左)和腺癌(右)。B神经内分泌癌癌呈Syn阳性,而腺癌阴性。C 另一例的高倍图。


















共0条评论