WHO女生5ed第9章阴道肿瘤
第9章 阴道肿瘤
阴道肿瘤WHO分类5ed
1、上皮性肿瘤
尖锐湿疣
8052/0 鳞状上皮乳头状瘤NOS
前庭微乳头状瘤病
孤立性阴道乳头状瘤
萎缩
8560/0 管状鳞状细胞息肉
8077/0 低度鳞状上皮内病变
8077/0 阴道上皮内肿瘤,1级
8077/2 高度鳞状上皮内瘤病变
8077/2 阴道上皮内肿瘤,2级
8077/2 子宫颈上皮内肿瘤,3级
8085/3 鳞状细胞癌,HPV相关
8086/3 鳞状细胞癌、HPV不相关
8070/3 鳞状细胞瘤NOS
8261/0 绒毛状腺瘤NOS
8263/0 腺管状绒毛状腺瘤NO
苗勒乳头状瘤
阴道腺病
子宫颈炎囊肿
8140/3 腺癌NOS
8483/3* 腺癌,HPV相关
8380/3 子宫内膜样腺癌NOS
8310/3 透明细胞腺癌NOS
8482/3 黏液癌,胃型
8480/3 黏液性腺癌
9110/3 中肾管腺癌
8980/3 癌肉瘤NOS
8940/0 混合瘤NOS
8140/3 Skene腺、Cowper腺和Littré腺的癌
8560/3 腺鳞癌
8098/3 腺样基底癌
2、上皮和间叶混合性肿瘤
8933/3 腺肉瘤
3、杂类肿瘤
9064/3 生殖细胞肿瘤NOS
9071/3 卵黄囊瘤,青春期前型
9080/0 成熟性畸胎瘤NOS
9084/0 皮样囊肿NOS
形态学代码来自《国际肿瘤疾病分类》,第三版,第二版(ICD-0-3.2)。生物学行为代码/0用于良性肿瘤;/1用于非特指、交界性或不确定行为;/2用于原位癌和III级上皮内肿瘤;/3用于恶性肿瘤的原发部位;/6用于恶性肿瘤的转移部位。癌症登记处通常不使用行为代码/6。
新分类来自第4版WHO分类的修订,考虑到我们对这些病变的理解发生了变化
*IARC WHO ICD-O委员会在2020年6月的会议上批准了标有星号的代码。
以下为旧版分类,供学习比较
阴道肿瘤WHO分类4ed
1、上皮性肿瘤
1.1鳞状细胞肿瘤及前驱病变
1.1.1鳞状上皮内病变
低度鳞状上皮内病变 8077/0
高度鳞状上皮内病变 8077/2
1.1.2鳞状细胞癌,非特指 8070/3
角化型 8071/3
非角化型 8072/3
乳头状型 8052/3
基底细胞样型 8083/3
疣性癌 8051/3
疣状癌 8051/3
1.1.3良性鳞状上皮病变
尖锐湿疣
鳞状上皮乳头状瘤 8052/0
纤维上皮性息肉
腺管状鳞状上皮性息肉 8560/0
移行细胞化生
1.2腺细胞肿瘤
腺癌
子宫内膜样腺癌 8380/3
透明细胞癌 8310/3
黏液性癌 8480/3
中肾管癌 9110/3
良性腺细胞病变
腺管状绒毛状腺瘤 8263/0
绒毛状腺瘤 8261/0
苗勒上皮乳头状瘤
腺病
子宫内膜异位
子宫颈管内膜异位症
囊肿
1.3其他上皮性肿瘤
混合瘤 8940/0
腺鳞癌 8560/3
腺样基底细胞癌 8098/3
1.4高级别神经内分泌癌
小细胞神经内分泌癌 8041/3
大细胞神经内分泌癌 8013/3
2、间叶性肿瘤
平滑肌瘤 8890/0
横纹肌瘤 8905/0
平滑肌肉瘤 8890/3
横纹肌肉瘤,非特指 8900/3
胚胎性横纹肌肉瘤 8910/3
未分化肉瘤 8805/3
血管肌纤维母细胞瘤 8826/0
浸润性血管黏液瘤 8841/0
肌纤维母细胞瘤 8825/0
3、肿瘤
术后梭形细胞结节
4、混合性上皮-间叶性肿瘤
腺肉瘤 8933/3
癌肉瘤 8980/3
5、淋巴和髓系肿瘤
淋巴瘤
髓系肿瘤
6、黑色素细胞肿瘤
痣
黑色素痣 8720/0
蓝痣 8780/0
恶性黑色素瘤 8720/3
7、其他杂类肿瘤
生殖细胞肿瘤
成熟性畸胎瘤 9084/0
卵黄囊瘤 9071/3
其他
Ewing肉瘤 9364/3
副神经节细胞瘤 8693/1
8、继发性肿瘤
阴道肿瘤:简介
良性、癌前和恶性病变在阴道的发病率通常低于女性生殖道的其他部位(参见“阴道HPV相关鳞状细胞癌的流行病学,原书第398页)。正如子宫颈,阴道上皮性病变的病理学也是以HPV感染及其肿瘤后果为主。然而,现已明确,一些原发性阴道癌(少数鳞状细胞癌和大多数腺癌)与HPV感染无关;而且,存在HPV是阴道鳞状细胞癌(SCC)的一个有利预后因素。这些新观点体现在本版WHO分类中,在大多数下生殖道部位要求识别HPV相关和HPV不相关的鳞状细胞癌和腺癌。
阴道鳞状细胞病变的分类与子宫颈相似,认可HPV相关和HPV不相关SCC被视为单独的实体。尽管目前HPV相关和HPV不相关肿瘤的治疗没有重大差异,但建议在病理报告中记录阴道SCC的类型(HPV相关或HPV不相关)。然而,在没有条件区分这两类的病例中,不区分这两种类型的形态学诊断也是可接受的。同样,腺癌包括非常罕见的HPV相关肿瘤和同样罕见的各种HPV不相关肿瘤,包括新描述的原发性阴道胃型腺癌;总体上,采用与子宫颈腺癌相同的类别。
本章包括各种良性上皮性病变(包括潜在的恶性前腺病)、上皮和间叶混合性肿瘤,但单纯的间叶性肿瘤放在第13章:下生殖道间叶性肿瘤,把下生殖道的间叶性肿瘤作为整体进行分类和讨论。与此相似,淋巴造血病变放在第12章,黑色素细胞病变放在第14章,转移性病变放在第15章,女性生殖道的遗传性肿瘤综合征放在第15章。
1、上皮性肿瘤
01. 阴道的鳞状上皮乳头状瘤
定义
鳞状上皮乳头状瘤是一种罕见的良性鳞状上皮增殖性疾病,通常表现为外阴前庭或阴道的多发性乳头状瘤。
ICD-O编码
8052/0 鳞状上皮乳头状瘤NOS
ICD-11编码
GA14.0&XH50T2 阴道息肉&鳞状上皮乳头状瘤NOS
相关命名
可接受:前庭乳头状瘤病;外阴乳头状多毛症;阴唇微乳头瘤病
亚型
前庭微乳头瘤病;孤立性阴道乳头状瘤
部位
微乳头瘤病通常发生在阴道远端和阴道口(外阴前庭)周围,呈线性对称分布,是正常变异的一部分。罕见的孤立性鳞状上皮乳头状瘤最常见于阴道远端的两侧。
临床特征
微乳头瘤病表现为粉红色、无症状、无痛、前庭上皮的细小突起。孤立性乳头状瘤是较大的有蒂的增殖性疾病。它们最常见于年轻女孩和年轻妇女。
流行病学
流行病学数据不足。
病因
孤立性鳞状上皮乳头状瘤和微乳头状瘤病的病因尚不清楚,但与HPV感染无关。
发病机制
未知
大体检查
阴道鳞状上皮乳头状瘤通常是一种带蒂的乳头状瘤病变。
组织病理学
孤立性鳞状上皮乳头状瘤具有细长的纤维血管轴心,衬覆成熟的糖原化鳞状上皮。没有角化不良、角化不全、挖空细胞、核分裂象和异型性。有两种亚型:较常见的前庭微乳头瘤病和较少见的孤立性阴道乳头状瘤。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:乳头状瘤伴纤维血管轴心,衬覆成熟的糖原化鳞状上皮。
分期
无临床相关性
预后和预测
阴道鳞状上皮乳头状瘤是良性疾病。
02. 阴道萎缩
定义
萎缩是与雌激素缺乏状态相关的鳞状上皮成熟缺失或缺乏。
ICD-O编码
无
ICD-11编码
GA30.2 绝经后萎缩性阴道炎
相关命名
无
亚型
无
部位
阴道和阴道口(外阴前庭)
临床特征
萎缩变薄的鳞状上皮容易受到上行感染。患者自诉干燥和瘙痒、性交疼痛、排尿灼热感和尿急(萎缩性阴道炎)。
流行病学
萎缩是青春期前、产后和绝经后普遍存在的过程。绝经前妇女在抗雌激素治疗期间也会出现萎缩。
病因
阴道萎缩是由低雌激素水平引起的。
发病机制
阴道萎缩是由于对阴道上皮和分泌物缺乏雌激素作用造成的。
大体检查
无临床相关性
组织病理学
浅表细胞层成熟不足(如糖原沉积不足)导致鳞状上皮厚度减少,鳞状上皮仅含有基层底和副基底层角质细胞。上皮可能被炎症性细胞浸润,并伴有大量上皮内水肿(海绵形成),偶尔黏膜出血,上皮脱屑(脱屑性阴道炎)。再生和退行性核异型性可能很明显,在较浅层有核周空晕(假挖空细胞)。萎缩变薄的上皮可能貌似薄层未成熟性鳞状上皮内病变或萎缩性鳞状上皮内病变,但缺乏大片状p16免疫染色和核分裂象活性。萎缩的上皮细胞p16染色阴性或呈斑片状,Ki-67增殖指数低(下三分之一层上皮细胞很少阳性,上三分之二层没有染色)。
细胞学
见子宫颈萎缩(第341页)。
诊断分子病理学
无临床相关性
诊断标准
必要标准:薄的复层上皮,没有核分裂象活性。
理想标准:p16和/或Ki-6的免疫组织化学染色可能有助于非典型性病例的诊断。
分期
无临床相关性
预后和预测
萎缩是一个良性过程。它可以通过局部或全身使用激素替代来改善。
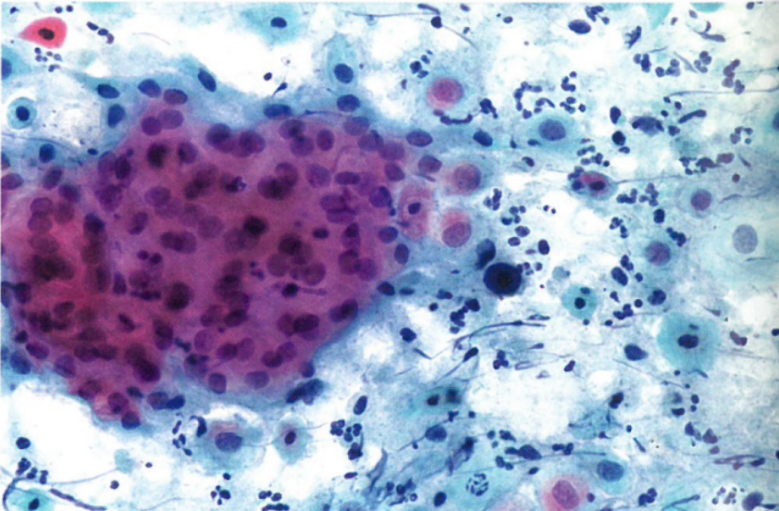 图9.01萎缩性阴道炎。背景炎症中有成群的副基底细胞、颗粒状碎片和退化的角化不全细胞。
图9.01萎缩性阴道炎。背景炎症中有成群的副基底细胞、颗粒状碎片和退化的角化不全细胞。
03. 管状鳞状细胞息肉
定义
管状鳞状细胞息肉是一种良性息肉,由鳞状细胞和小管成分组成,位于不同程度的胶原化间质内。
ICD-O编码
8560/0 管状鳞状细胞息肉
ICD-11编码
GA14.0 阴道息肉
相关命名
可接受:异位前列腺组织(用于子宫颈)
亚型
无
部位
上阴道(最常见但并非唯一)
临床特征
管状鳞状细胞息肉通常是偶然发现,患者具有广泛的年龄范围(唯一一篇报道中为39-78岁)。
流行病学
流行病学数据不足。
病因
未知
发病机制
有人认为,这些病变源于尿道周围Skene腺错位,女性相当于男性的前列腺,它们对前列腺标志物呈阳性。
大体检查
管状鳞状细胞息肉是息肉样小(1-3cm)病变,切割面主要为实性,有时伴有小囊肿。
组织病理学
管状鳞状细胞息肉被覆鳞状上皮。在息肉的轴心内,存在形态温和的鳞状上皮巢,通常具有丰富的糖原和中央角蛋白碎屑。在鳞状上皮巢的周围存在小管(有时具有双层细胞),这些小管通常构成次要成分。有时会出现不伴鳞状上皮的小管。周围间质中细胞稀少,胶原化或水肿,有时有明显血管。偶尔可以看到杯状细胞、皮脂腺、毛囊状结构和基底样表皮。
免疫组织化学,小管内层通常表达前列腺标志物(PSA、PAP和NKX3-1)。然而,这些标记物的染色可能非常局灶,甚至呈阴性。鳞状细胞成分通常呈p63和GATA3阳性。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:由良性鳞状细胞和腺管状成分组成的息肉,伴胶原化间质。
分期
无临床相关性
预后和预测
管状鳞状细胞息肉是良性病变,息肉切除术后随访平安。
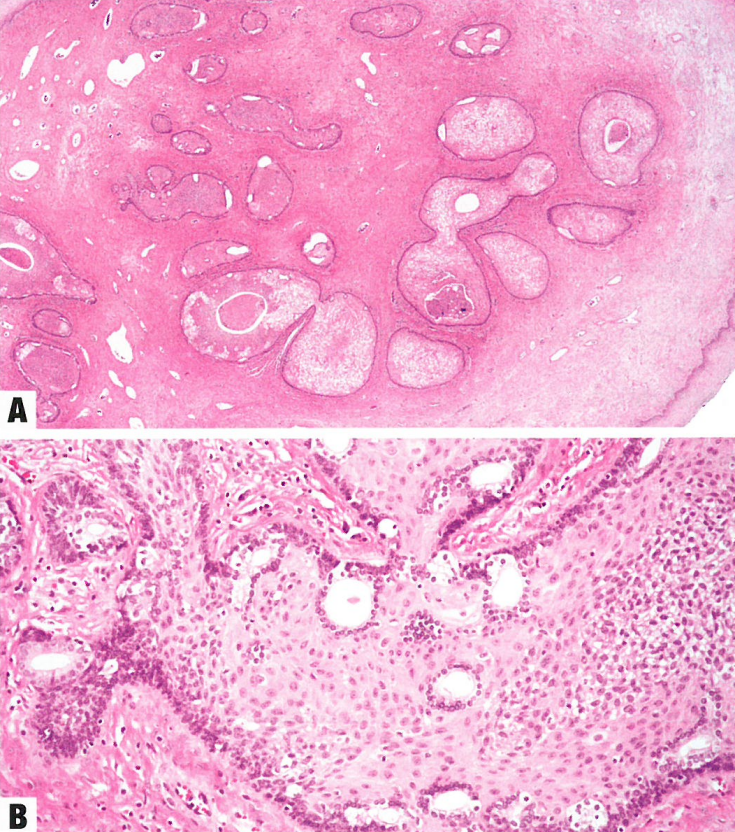
图9.02阴道管状鳞状细胞息肉。A 低倍显示胶原间质内的上皮
04. 阴道的鳞状上皮内病变
定义
阴道的鳞状上皮内病变(SIL),也称为阴道上皮内肿瘤(VaIN),是由HPV感染驱动的鳞状细胞增殖,表现出成熟异常和/或病毒性细胞病变,范围不超出基底膜。它们分为低度SIL(LSIL)和高度SIL(HSIL)。详见子宫颈的鳞状上皮内病变(原书第342页)。
ICD-O编码
8077/0低度鳞状上皮内病变
8077/2高度鳞状上皮内病变
ICD-11编码
2F33.1 阴道上皮内肿瘤I级
2E67.20 阴道上皮内肿瘤II级
2E67.21 阴道上皮内肿瘤Ⅲ级
相关命名
LSIL(尖锐湿疣/VaIN 1)
可接受:轻度鳞状细胞异型增生;挖空细胞异型性;挖空细胞病
HSIL(VaIN 2)
可接受:中度鳞状细胞异型增生
HSIL(VaIN 3)
可接受:重度鳞状细胞异型增生;鳞状细胞原位癌
亚型
阴道上皮内肿瘤,1级;阴道上皮内肿瘤,2级;阴道上皮内肿瘤,3级
部位
阴道SIL出现在阴道的鳞状上皮黏膜中,最常见于上三分之一和穹窿。
临床特征
阴道LSIL和HSIL(VaIN 2或3)通常无症状。它们可能伴有其他部位的SIL病灶,特别是在子宫颈。
流行病学
阴道SIL的确切患病率尚不清楚。LSIL的平均患者年龄与子宫颈LSIL的观察结果相似。大约三分之一的HSIL(VaIN 2或3)女性有子宫颈HSIL(CIN2或3)的病史。
病因
LSIL与低危型和高危型HPV类型都有关。它是复制性、一过性HPV感染的形态学表现,因此往往会消退。HSIL(VaIN 2或3)仅与高危型HPV类型相关:HPV16最常见,其次是HPV 45。它是转化性感染的形态学表现,因此比LSIL更有可能进展为浸润性癌。然而,阴道HSIL进展的风险低于子宫颈HSIL。有关更多详细信息,参见子宫颈的鳞状上皮内病变(原书第342页)
发病机制
发病机制与子宫颈的情况相同;详见子宫颈的鳞状上皮内病变(原书第342页)。
大体检查
阴道SIL很难用肉眼识别,只有在应用3-5%乙酸或半浓度卢戈碘溶液后,才能在阴道镜下观察到。与子宫颈SIL不同,阴道SIL通常是多灶性和多中心的,即,与子宫颈SIL或(不太常见)外阴HSIL(VIN 2或3)有关。
组织病理学
阴道SIL使用肛门下生殖道鳞状细胞术语(LAST)标准化项目推荐的两级分级系统进行划分。LSIL对应尖锐湿疣/VaIN 1,HSIL对应VaIN 2或3。组织学标准与子宫颈SIL中描述的标准相同(见子宫颈的鳞状上皮内病变,原书第342页)。关于图示,也参见子宫颈鳞状上皮内病变(原书第342页)。
细胞学
参见子宫颈的鳞状上皮内病变(原书第342页)。
诊断分子病理学
无临床相关性
诊断标准
必要标准和理想标准如同子宫颈SIL所述(见子宫颈的鳞状上皮内病变,原书第342页)。
分期
无临床相关性
预后和预测
LSIL通常会退化,但也可能进展为HSIL(VaIN 2或3),特别是如果与高危型HPV感染有关。局部HSIL(VaIN 3)对消融或切除手术反应良好。广泛的多灶性疾病需要多次消融治疗,可以加或不加阴道内氟尿嘧啶化疗或5%咪喹莫特乳膏。将阴道切除术/阴道镜切除术留着最后的治疗手段。免疫功能正常患者阴道HSIL(VaIN 3)进展为浸润的风险约为5%,显著低于子宫颈HSIL(CIN 3)。免疫功能低下患者的复发风险明显较高。
05. 阴道的HPV相关鳞状细胞癌
定义
HPV相关鳞状细胞癌(SCC)是一种HPV相关的鳞状细胞肿瘤,具有间质浸润和/或外生性膨胀性浸润。必须排除同时存在的子宫颈癌或外阴癌,或5年内有这些肿瘤病史。
ICD-O编码
8085/3 鳞状细胞癌,HPV相关
ICD-11编码
2C71.2&XHOEJ7 阴道的鳞状细胞癌&鳞状细胞癌,HPV阳性
相关命名
无
亚型
无
部位
这些肿瘤主要发生在阴道的上三分之一,在阴道后壁更常见。
临床特征
大多数病例影响70至90岁患者。体征和症状包括阴道出血/性交后出血、泌尿系统症状、盆腔疼痛和阴道内异物感。
流行病学
2018年,阴道癌占全球癌症女性病例的1%以下,当年估计新增病例17500例。在衡量(主要在较高收入国家)时,估计5年生存率为50-70%,全球每年约有8000名患者死于阴道癌。大多数阴道癌症病例(75%)与HPV感染有关。阴道癌症的年龄标准化发病率主要为<1例/10万人每年,在美国几个州以及美国、加拿大和新西兰的土著人口中,发病率升高(1-3例/10万人每年)。阴道癌症发病趋势似乎相当稳定。这种明显的稳定性可能是由于这种疾病在大多数人群中相对罕见,因此很难检测到时间发展的任何变化。未来,高覆盖率的HPV疫苗接种可能抵消这些癌症带来的日益增加的负担,这在一定程度上与人口老龄化有关,但这种影响只有在几十年后才会观察到。
病因
这种肿瘤与持续的HPV感染有关。大多数病例与高危型HPV相关,HPV16是最常见的类型(61%)。低风险型HPV感染偶有报道。其他风险因素是肛门生殖区癌症(尤其是子宫颈癌)的既往史和治疗、吸烟和免疫抑制。
发病机制
参见子宫颈鳞状上皮内病变(原书第342页)
大体检查
阴道鳞状细胞癌表现出各种大体模式,从溃疡斑块到息肉样病变或阴道狭窄。
组织病理学
阴道鳞状细胞癌的模式类似于子宫颈鳞状细胞癌,即角化、非角化、疣状、基底样和乳头状模式。常见以上多种模式的混合,形态学对HPV的存在并不特异。另见。
细胞学
参见子宫颈的HPV相关鳞状细胞癌(原书第347页)。
诊断分子病理学
无临床相关性
诊断标准
必要标准:无同时发生的子宫颈或外阴的鳞状细胞癌,亦无这两种癌的既往病史(≤5年);浸润、成角、大小和形状不规则的巢、交织成网的条索和实性成片;核多形性和核分裂象计数增加;促结缔组织增生性或炎症性间质;p16过表达作为HPV相关的可接受的替代标志物。
理想标准:(在有选择的病例中):HPV检测。
分期
与其他妇科恶性肿瘤一样,阴道癌的分期基于FIGO/TNM分期系统
预后和预测
预后取决于患者年龄、肿瘤分期和肿瘤大小(<4 cm或≥4 cm)。对于高分期疾病,预后很差,所有分期的5年总生存率约为50%。由于下阴道肿瘤靠近关键器官,手术治疗通常仅在低分期疾病和位于阴道上部的肿瘤中进行。同步放化疗和外部放疗、盆腔内放疗和铂类化疗的组合已用于高分期疾病。在几项研究中,发现HPV DNA的存在是无病生存和总体生存的独立有利预后因素,一项研究发现HPV16阳性肿瘤与更好的生存率有关。据估计,使用预防性HPV疫苗可以将HPV相关阴道癌的发病率降低60%。
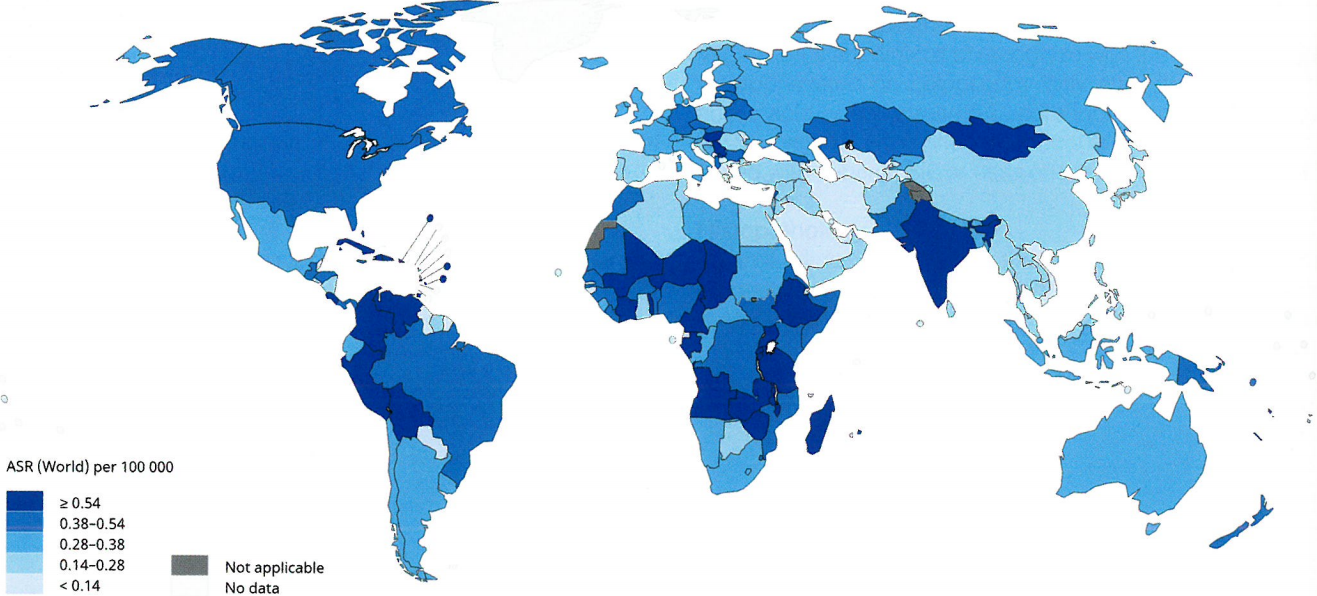
图9.03阴道癌症分布图。2018年阴道癌症的估计年龄标准化发病率(ASR;全球)每10万人每年
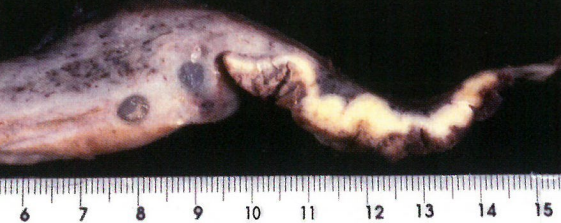
图9.04阴道鳞状细胞癌。子宫切除标本的大体切片,其中包含一个肿瘤,最大大小为6.5cm,生长在阴道后壁,不累及子宫颈
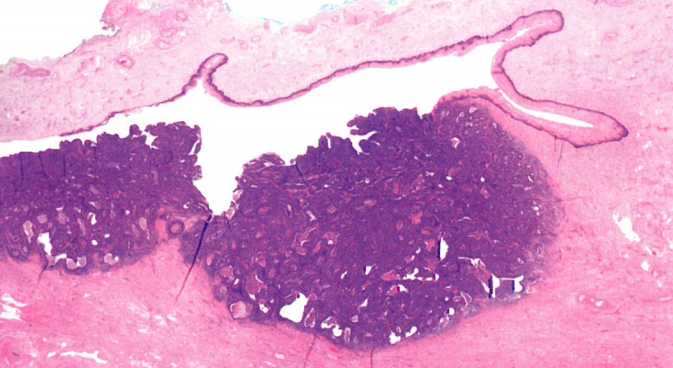
图9.05阴道低分化鳞状细胞癌。位于阴道上部和中部的HPV相关鳞状细胞癌,浸润后壁深层。
06. 阴道的HPV不相关鳞状细胞癌
定义
HPV不相关鳞状细胞癌(SCC)是一种与HPV不相关的鳞状细胞肿瘤,具有间质浸润和/或外生性膨胀性浸润。必须排除合并子宫颈癌或外阴癌,或5年内有这些肿瘤病史。
ICD-O编码
8086/3 鳞状细胞癌,HPV不相关
ICD-11编码
2C71.2&XH 阴道的鳞状细胞癌&鳞状细胞癌,HPV阴性
相关命名
无
亚型
无
部位
这些肿瘤主要发生在阴道的上三分之一,在后壁更常见。
临床特征
临床特征类似于HPV相关SCC。
流行病学
阴道鳞状细胞癌占所有女性生殖道恶性肿瘤的1-2%。不同报道中HPV不相关SCC的比例差异很大,从0%到79%不等。这种广泛的差异与HPV检测方案的差异和HPV患病率的地理差异有关。在最大宗研究中,26%的阴道鳞状细胞癌中没有发现HPV DNA。大多数HPV不相关鳞状细胞癌患者是绝经后患者,患者诊断时中位年龄为73岁。
病因
未知
发病机制
未知
大体检查
大体表现类似于HPV相关SCC。
组织病理学
组织病理学类似于HPV相关的阴道SCC。大多数病例为角化型。p16阴性,p53通常阳性。用p16进行免疫染色并不完全可靠;在阴道SCC的一项荟萃分析中,38.9%的HPV不相关肿瘤呈p16免疫染色阳性。
细胞学
HPV相关和HPV不相关鳞状细胞癌在形态学上无法区分。
诊断分子病理学
无临床相关性
诊断标准
必要标准:既往(≤5年)无子宫颈或外阴鳞状细胞癌或伴发鳞状细胞癌;浸润性、成角、大小和形状不规则的巢、网状索和实心片;核多形性和核分裂象计数增加;促结缔组织增生性或炎症性间质;p16免疫染色阴性,并辅以适当的阳性内对照。
理想标准:建议进行HPV分子检测。
分期
分期与其他阴道肿瘤相同。
预后和预测
HPV不相关鳞状细胞癌的总体生存率和无进展生存率明显低于HPV相关肿瘤。
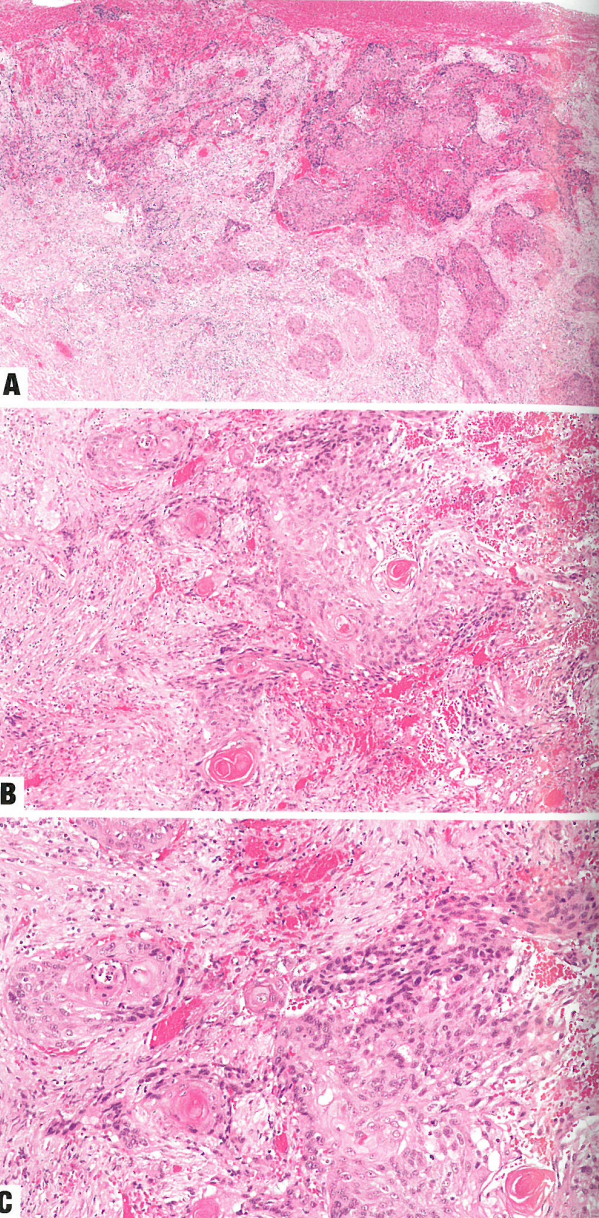
07. 阴道的鳞状细胞癌NOS
尽管目前HPV相关和HPV不相关肿瘤的治疗没有差异,但建议在病理报告中记录阴道鳞状细胞癌的类型(HPV相关或HPV不相关)。然而,在没有条件开展p16免疫组织化学或HPV检测的情况下,鳞状细胞癌NOS的形态学诊断是一种可接受的替代方法。
ICD-O编码
8070/3 鳞状细胞癌NOS
08. 绒毛状腺瘤
定义
阴道绒毛状腺瘤是一种原发性阴道良性腺体肿瘤,具有绒毛状和/或腺管状结构,内衬肠型柱状上皮,具有假复层细长深染核。
ICD-O编码
8261/0 绒毛状腺瘤
ICD-11编码
2F33.Y&XH90D6 女性生殖器官的其他特指性良性肿瘤&绒毛状腺瘤NOS
相关命名
可接受:管状绒毛状腺瘤;肠型腺瘤;腺瘤性息肉
亚型
无
部位
阴道内的不同位置发生的病例都已有报道。
临床特征
据报道,阴道绒毛状腺瘤发生在19-80岁的成年人。大多数患者出现阴道肿块或异常阴道出血。
流行病学
绒毛状腺瘤是极为罕见的阴道病变。
病因
推测的起源包括阴道表面上皮的肠化生或腺病、先天性残留的肠上皮(泄殖腔残余物)以及肠上皮通过直肠阴道瘘的延伸。
发病机制
在一个病例中证实了KRAS中的激活突变和APC中的移帧截断突变
大体检查
绒毛状腺瘤是息肉样病变,报道的病例长0.9-3cm。
组织病理学
组织学显示绒毛状和/或腺管状结构,被覆柱状上皮细胞,具有非典型假复层细长的深染核,通常含有散布的杯状细胞,不存在间质浸润。具有明显核异型性和/或结构复杂性的病例应使用适用于结直肠对应肿瘤的标准,诊断为腺瘤伴高度异型增生。免疫组织化学,它们通常呈CK20和CDX2阳性:CK7不一致。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:管状绒毛状/绒毛状结构;肠型上皮细胞伴核假复层和深染;无间质浸润。
理想标准:存在杯状细胞;CK20和/或CDX2阳性。
分期
无临床相关性
预后和预测
在有随访的病例中,有些报道随访期间平安;其他报道在随访期间肿瘤复发。一名患者在诊断为腺瘤伴高度异型增生2年后发展为肠型腺癌。1例报道了异时性外阴管状绒毛状腺瘤。

图9.07绒毛状腺瘤,外生性绒毛状结构被覆高柱状上皮伴细长的深染核,其特征类似于结直肠腺瘤。
09. 阴道的苗勒乳头状瘤
定义
苗勒乳头状瘤是一种良性乳头状苗勒型上皮肿瘤。
ICD-O编码
无
ICD-11编码
GA14.0阴道息肉
相关命名
可接受:婴儿的苗勒乳头状瘤
亚型
无
部位
苗勒乳头状瘤的根部可能位于黏膜内或阴道壁内,在阴道内的位置可变。
临床特征
大多数病例发生在青春期前的女孩,少数病例报道发生在青少年或年轻人(年龄范围:2-24岁)。大多数患者出现阴道出血。
流行病学
苗勒乳头状瘤是极为罕见的阴道肿瘤。
病因
未知
发病机制
发病机制尚不确定,有人认为苗勒乳头状瘤起源于苗勒上皮。
大体检查
根部在黏膜的苗勒乳头状瘤是易碎的息肉样病变,而阴道壁内的病例是实性囊实性附壁肿块。
组织病理学
组织学显示一种外生性或壁内病变,具有乳头状结构和细长的纤维血管轴心,被覆立方形或柱状上皮,细胞学异型性轻微或没有。细胞核均匀,染色质细腻。核分裂象通常缺失或稀少。可能存在鳞状上皮化生。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:乳头状结构;立方或柱状上皮,无细胞学异型性。
分期
无临床相关性
预后和预测
临床结果良好,但有报道复发,包括多次复发。据报道,1例患者在多次复发后恶性转化为透明细胞癌。

图9.08阴道腺病。病变由形态温和的黏液性腺体组成。
10. 阴道腺病
定义
阴道腺病是指阴道浅表固有层内或阴道上皮内存在良性腺上皮(不伴子宫内膜样间质)。
ICD-O编码
无
ICD-11编码
GA14.Y 阴道的其他特指性获得性异常
相关命名
无
亚型
无
部位
与子宫内己烯雌酚(DES)暴露相关的腺病通常发生在阴道的上三分之二,而散发性腺病则贯穿整个阴道,但这两种情形可能存在重叠。
临床特征
腺病的发病年龄范围很广。患者可能出现阴道分泌物或疼痛,也可能无症状并且是偶然发现。
流行病学
腺病并不常见。从历史上看,在子宫内接触DES的患者中更为常见。
病因
在1970年之前,子宫内DES暴露是腺病的常见原因。未暴露于DES的患者的腺病最常见的是特发性,但也可能是先天性的,有时与泌尿生殖系统畸形有关,也很少继发于局部氟尿嘧啶或CO、激光治疗。
发病机制
有人推测,阴道腺病是由于p63(TRP63,转化相关蛋白63)破坏导致苗勒管上皮鳞状细胞分化失败所致。腺病也可能是对黏膜损伤的反应。
大体检查
大体上,腺病可能表现为红色颗粒状或结节状外观,也可能是隐匿性。
组织病理学
组织学显示,位于浅表间质内的腺体取代了鳞状上皮。腺体呈输卵管子宫内膜样或黏液性;黏液性模式可以是子宫颈管型或胃型。输卵管子宫内膜样模式的特征是非黏液性细胞,有时有纤毛;必需没有子宫内膜样间质。胃型腺病表现为淡染/嗜酸性胞质、明显的细胞膜,有时肠型分化并有杯状细胞。非典型输卵管子宫内膜样腺病和胃型腺病(腺病伴核异型性)也有报道。
细胞学
阴道涂片细胞学检查显示黏液性或非黏液性柱状细胞。
诊断分子病理学
无临床相关性
诊断标准
必要标准:浅表阴道内的良性腺体结构;无子宫内膜样间质。
分期
无临床相关性
预后和预测
腺病可能消退,继发鳞状上皮化生。输卵管子宫内膜样腺病和胃型腺病分别可能通过非典型腺病进展为透明细胞腺癌和胃型腺癌。

图9.09阴道的子子宫颈管内膜异位症。特点是形态温的子子宫颈管型黏液性腺体位于阴道间质深层。
11. 阴道的子宫颈管内膜异位症
定义
阴道的子宫颈管内膜异位症是指良性子宫颈管型黏液性腺体累及阴道深层间质。
ICD-O编码
无
ICD-11编码
GA14.Y 阴道的其他特指性获得性异常
相关命名
不推荐:苗勒病
亚型
无
部位
阴道深层间质
临床特征
在一个病例中,表现为阴道肿块伴疼痛。
流行病学
极为罕见,文献中只有两篇报道。
病因
在一个报道的病例中,推测子宫颈管炎是由于子宫切除术时子宫颈管组织种植于阴道所致。
发病机制
未知
大体检查
无临床相关性
组织病理学
阴道的子宫颈管内膜异位症由大小和形状不一的腺体组成,腺体内衬温和的黏液性子宫颈管上皮,位于阴道间质深处。位于浅表的良性黏液性腺体称为腺病。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:良性子宫颈管黏液性腺体,位于阴道间质深处。
分期
无临床相关性
预后和预测
阴道的子宫颈管内膜异位症是一种良性病变,但文献中有一例恶性转化为腺癌。

12. 阴道的囊肿
定义
阴道的囊肿是指上皮下发生的囊肿,内衬鳞状上皮、苗勒管上皮、中肾管上皮或移行上皮。
ICD-O编码
无
ICD-11编码
GA14.Y阴道的其他特指性获得性异常
相关命名
可接受:苗勒管囊肿;中肾管囊肿;Gartner管囊肿;包含体囊肿;尿路上皮囊肿
亚型
无
部位
苗勒管囊肿最常见于阴道前壁或侧壁;中肾管囊肿通常位于侧壁。
临床特征
阴道囊肿最常见于成年人(平均患者年龄:38岁;范围:19-75岁)。一些患者没有症状,囊肿是偶然发现,但较大的囊肿可能出现肿块、疼痛或泌尿系统症状。
流行病学
包含囊肿和苗勒管囊肿几种囊肿中最常见的类型。
病因
未知
发病机制
中肾管(Gartner管)囊肿是由中肾管残余物扩张引起的。一些被覆鳞状上皮的包含体囊肿出现在先前创伤的部位,是继发于上皮内陷。被覆尿道上皮的囊肿可能来自尿道周围腺体。
大体检查
大体表现为简单的薄壁囊肿,通常含有黏液或浆液。
组织病理学
苗勒管囊肿由黏液上皮、输卵管(纤毛)上皮或子宫内膜样上皮构成。中肾囊肿内衬非黏液、非纤毛的立方形至扁平上皮。鳞状上皮包含物囊肿内衬复层鳞状上皮。尿路上皮囊肿至少部分内衬移行上皮细胞。免疫组织化学显示,苗勒管囊肿通常对PAX8、ER和PR呈阳性。中肾囊肿对激素受体呈阴性,对GATA3呈阳性。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:各种上皮类型的良性囊肿
分期
无临床相关性
预后和预测
完全切除可治愈。
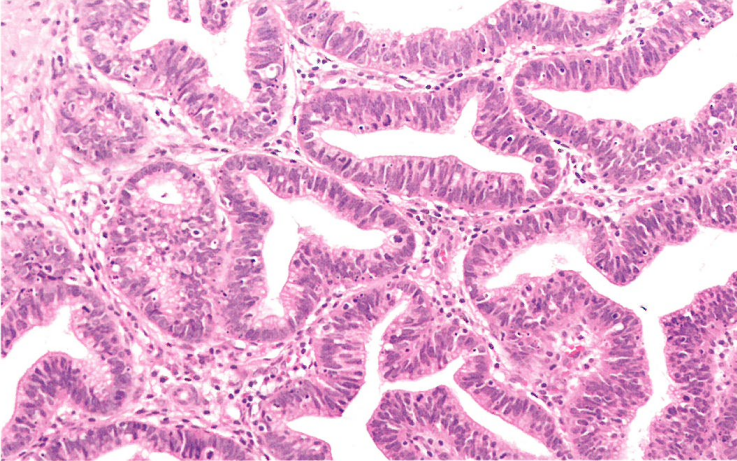
图9.11阴道HPV相关腺癌。由柱状细胞组成,胞质黏液稀少,易见核分裂象和凋亡。
13. 阴道的HPV相关腺癌
定义
阴道的HPV相关腺癌是一种HPV相关的腺体肿瘤,具有间质浸润和/或外生性膨胀性浸润。必须排除子宫颈腺癌(既往史或同时发生)。
ICD-O编码
8140/3腺癌NOS
8483/3腺癌,HPV相关
ICD-11编码
2C71.0&XHOEJ7阴道的腺癌&鳞状细胞癌,HPV阳性
相关命名
无
亚型
无
部位
阴道
临床特征
阴道的HPV相关腺癌发生在38-51岁的患者中,通常表现出与阴道肿块相关的症状。
流行病学
阴道的HPV相关腺癌是极为罕见的肿瘤,只有一个系列报道,其中含有4例。
病因
未知
发病机制
报道的病例与高危型HPV(16、18和31型)有关。有些起源于阴道腺病。
大体检查
阴道的HPV相关腺癌通常表现为息肉样肿块。
组织病理学
组织学上,这些肿瘤的特征是乳头状、绒毛状腺管状和/或腺体结构。其形态学特征等同于子宫颈的高危型HPV相关腺癌,柱状细胞显示胞质黏液或黏液稀少(所谓的假子宫内膜样)的特征和拥挤的雪茄形到卵圆形不规则核。核分裂象(主要是顶端)和凋亡小体通常很容易识别。肿瘤呈p16弥漫性强阳性,这是高危型HPV相关肿瘤的特征。
细胞学
参见子宫颈的HPV相关腺癌(原书第367页)。
诊断分子病理学
无临床相关性
诊断标准
必要标准:低倍易见顶端核分裂象和凋亡小体;核增大、深染、假复层;外生性乳头状生长(绒毛状腺管状);没有明确的子宫内膜样特征(鳞状上皮化生、子宫内膜异位症);必须排除子宫颈原发癌;p16过表达。
理想标准:HPV检测。
分期
分期与其他阴道肿瘤相同。
预后和预测
数据有限,但在唯一发表的系列中,有一个肿瘤在手术后出现局部复发。
14. 阴道的子宫内膜样癌
定义
阴道的子宫内膜样癌是一种原发性阴道腺癌,其组织学特征等同于子宫内膜的子宫内膜样癌。
ICD-O编码
8380/3子宫内膜样腺癌NOS
ICD-11编码
2C71.0&XHOSD2阴道的腺癌&子宫内膜样腺癌NOS
相关命名
无
亚型
无
部位
它们最常见于阴道上部。
临床特征
阴道的子宫内膜样癌主要发生在绝经后妇女,在最大的系列报道中,患者的中位年龄为57岁。患者表现为异常阴道出血,或检查时发现无症状的肿块。这些肿瘤经常发生在之前因良性疾病接受过子宫切除术的女性。
流行病学
没有流行病学数据。
病因
大多数阴道的子宫内膜样癌与子宫内膜异位症或有子宫内膜异位病史的女性有关。
发病机制
未知
大体检查
肿瘤最常见的是息肉样或乳头状,但也可能是平坦型,据报道,肿瘤大至7cm。铜表面是实性或实性和囊性的。
组织病理学
显微特征与妇科其他部位的子宫内膜样癌相同,阴道肿瘤也发现了其他部位肿瘤出现的形态学变化,包括鳞状细胞分化、黏液分化、分泌变化、小的非绒毛状乳头和微偏模式。
细胞学
子宫内膜样腺癌有显著的拥挤的细胞簇,核质比显著增加,核深染、不规则,核比子宫颈腺癌小。含有中性粒细胞的胞质大空泡也是特征。然而,这些特征都不是完全特异的。
诊断分子病理学
无临床相关性
诊断标准
必要标准和理想标准类似于子宫内膜的对应肿瘤(见子宫体的子宫内膜样癌,原书第252页)。存在子宫内膜异位症支持该诊断。
分期
分期与其他阴道癌相同。
预后和预测
数据有限,但总体预后良好。预后与分期有关,但低分期肿瘤复发。

15. 阴道的透明细胞癌
定义
阴道的透明细胞癌(CCC)是一种恶性腺体肿瘤,具有管囊状、乳头状或实性模式,常有透明胞质的细胞。
ICD-O编码
8310/3透明细胞腺癌NOS
ICD-11编码
2C71.0&XH6L02阴道的腺癌&透明细胞腺癌NOS
相关命名
无
亚型
无
部位
透明细胞癌最常见于阴道上三分之一的前壁。
临床特征
阴道的透明细胞癌以前主要见于年轻女性,与子宫内己烯雌酚(DES)暴露有关,但现在它们更常见于与DES暴露无关的老年女性。肿瘤通常表现为阴道出血或排液。
流行病学
阴道的透明细胞癌是罕见的原发性阴道肿瘤。
病因
以前,在子宫内接触DES的女性中,大多数原发性阴道透明细胞癌伴有腺病。自从在怀孕期间停止使用DES以来,阴道透明细胞癌的发生率显著下降。非DES相关肿瘤可能与腺病或子宫内膜异位症有关,或者没有可识别的前区病变。
发病机制
未知
大体检查
最常见的表现是形成息肉样外生性肿块,但也可能是平坦病变和溃疡病变。
组织病理学
组织学特征类似于妇科其他部位的对应肿瘤,细胞排列成管囊状、乳头状和实性结构,胞浆透明或嗜酸性。有时可见间质透明变性、嗜酸性透明小球和鞋钉细胞。阴道透明细胞癌往往以管囊型和鞋钉细胞为主。免疫表型等同于妇科其他部位的透明细胞癌,通常napsin A和HNF1β呈阳性。
细胞学
阴道涂片可以有效地早期检测阴道透明细胞癌。必须特别针对阴道进行取样;仅子宫颈取样是不够的。
诊断分子病理学
无临床相关性
诊断标准
必要标准:具有腺管状囊性、乳头状或实性模式的恶性腺体肿瘤,通常具有透明胞质的细胞。
分期
分期与其他阴道癌相同。
预后和预测
复发率约为25%。DES相关病例的所有分期的10年总生存率为80%,但非DES相关病例仅为60%。预后良好的病例见于分期较低、年龄较轻、体积较小、间质浸润轻微和管囊状模式。
16. 阴道的胃型黏液癌
定义
阴道的胃型黏液癌是一种原发性阴道黏液性腺癌,表现为胃型分化,类似于子宫颈的对应肿瘤。
ICD-O编码
8482/3黏液癌,胃型
ICD-11编码
2C71.0&XH1S75阴道的腺癌&黏液性腺癌
相关命名
无
亚型
无
部位
这些肿瘤发生于阴道内不同的部位。
临床特征
在报道的系列中,患者年龄为41-69岁(平均:56岁)。患者表现为阴道肿块或相关症状,如阴道分泌物或泌尿系统症状。
流行病学
阴道的胃型黏液癌是罕见的肿瘤。
病因
病因在很大程度上是未知的,尽管与先天性泌尿生殖系统畸形和表现出胃型分化的腺病有潜在联系。与HPV或子宫内接触己烯雌酚(DES)无关。
发病机制
阴道的胃型黏液癌可能通过非典型腺病起源于胃型腺病。TP53突变可能与发病机制有关。
大体检查
在报道的病例中,肿瘤的大小在2.8至4cm之间。
组织病理学
组织学显示黏液性腺癌呈胃型分化,等同于子宫颈的胃型腺癌。腺体通常显示大量的透明/淡染、嗜酸性或泡沫状胞质,明显的细胞膜,和不同程度的核异型性。有时可见肠型分化(杯状细胞)和神经内分泌分化。有时会出现良性和非典型腺病。免疫组织化学,通常显示MUC6、HIK1083、CDX2、CK7、CEA、CA19-9和CA125呈阳性染色,PAX8和CK20呈可变染色。激素受体通常为阴性,p16为阴性,局部呈阳性。大约一半的病例显示p53突变型染色。
细胞学
见子宫颈的胃型HPV不相关腺癌(原书第374页)。
诊断分子病理学
无临床相关性
诊断标准
必要标准:等同于子宫颈的胃型腺癌的典型形态学和免疫表型(原书第374页)。
分期
分期与其他原发性阴道肿瘤相同。
预后和预测
数据有限,但临床行为似乎具有侵袭性。
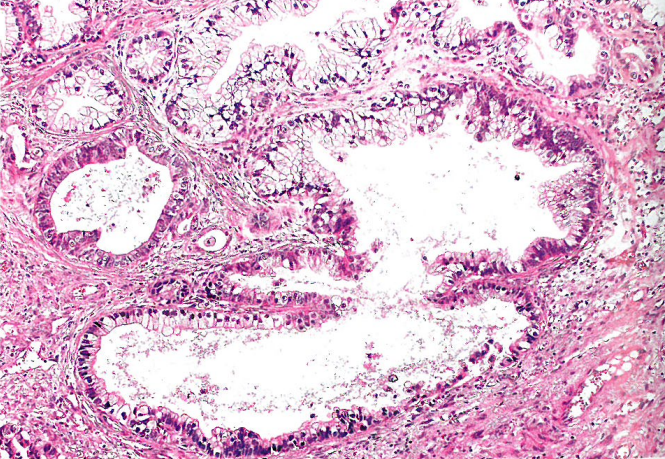
17. 阴道的肠型黏液癌
定义
阴道的肠型黏液癌是一种原发性阴道腺癌,其特征与结直肠癌相似或相同。
ICD-O编码
8480/3黏液性腺癌
ICD-11编码
2C71.0&XH1S75阴道的腺癌&黏液性腺癌
相关命名
不推荐:结肠腺癌
亚型
无
部位
最常见部位的是下阴道,尤其是后阴道。
临床特征
阴道的肠型黏液癌发病年龄广泛,通常为老年女性;在迄今为止规模最大的研究中,这些女性的年龄为36-86岁(中位数:56岁)。大多数患者出现阴道出血或肿块。
流行病学
没有流行病学数据。
病因
病因尚不清楚。一些病例与肠型腺瘤和/或良性肠型上皮有关,表明腺瘤-癌序列。一些肿瘤发生在前庭大腺导管内或其附近。相同的外阴肿瘤发生在阴道口外,二者可能密切相关。
发病机制
未知
大体检查
阴道的肠型黏液癌通常形成息肉样肿块,但有时形成溃疡。它们通常体积小(<2cm)。
组织病理学
肿瘤显示肠腺癌特征。胞质内有黏液,经常出现杯状细胞。一个报道中,肿瘤有明显的神经内分泌细胞。应排除直接从胃肠道延伸的肿瘤。阴道肠型黏液癌通常表达CDX2和CK20,ER阴性,CK7染色不一致。
细胞学
与结直肠腺癌相似,肠型腺癌的特征是恶性腺细胞密集,核增大、空泡状,大核仁,胞质细腻,但这些肿瘤通常不能通过细胞学方法诊断。胞质内黏液和杯状细胞的存在支持肠型分化,但并不总是可见。
诊断分子病理学
无临床相关性
诊断标准
必要标准:肠型分化的腺癌。
理想标准:杯状细胞通常存在,但不是必需的。
分期
分期与其他阴道癌相同。
预后和预测
很少有长期随访的病例报道。偶尔有复发和死亡的报道。

图9.14阴道的肠型黏液癌。恶性肠型腺体,有局灶性杯状细胞。
18. 阴道的中肾管腺癌
定义
阴道的中肾管腺癌是一种具有中肾管分化的恶性肿瘤。
ICD-O编码
9110/3中肾管腺癌
ICD-11编码
2C71.0&XH5WG5阴道的腺癌&中肾管腺癌
相关命名
不推荐:恶性中肾瘤
亚型
无
部位
阴道两侧壁
临床特征
大多数患者出现异常阴道出血或阴道肿块。
流行病学
阴道的中肾管腺癌是极为罕见的阴道肿瘤。
病因
未知
发病机制
阴道的中肾管腺癌起源于阴道的中肾管残余物。参见子宫颈中肾管型HPV不相关腺癌(原书第378页)。
大体检查
大体表现为肿块。
组织病理学
中肾管腺癌在同一肿瘤内通常表现出多种结构模式(包括腺管状、导腺管状、实性、乳头状、网状和性索样)。可能存在嗜酸性管腔物质。实性病灶可能部分或完全呈梭形,并可能含有异源性成分,如软骨。细胞通常呈立方形或柱状,胞质嗜酸性。细胞核通常有不规则的核膜和核沟,可以看到核假包含体。背景中可见中肾管残余物。
免疫组织化学,广谱细胞角蛋白、CD10(顶端/管腔染色)、EMA和PAX8通常呈阳性。GATA3、TTF1和calretinin的阳性率各不相同。ER和PR通常为完全阴性。p16为阴性或斑片状/弱阳性,HPV为阴性。
另见子宫颈中肾管型HPV不相关腺癌(原书第378页)。
细胞学
见子宫颈中肾管型HPV不相关腺癌(原书第378页)。
诊断分子病理学
尚未在分子水平上对阴道的中肾管癌进行研究;然而,子宫颈的中肾管癌具有特征性的分子改变,最明显的是KRAS突变。
诊断标准
必要标准:结构模式的混合。
理想标准:伴有邻近的中肾管残余物或中肾增生;CD10、GATA3和/或TTF1阳性;ER/PR和napsin A阴性;HPV阴性。
分期
分期与其他阴道肿瘤相同
预后和预测
由于文献中描述的病例数量有限,预后和预测尚不清楚。
2、上皮和间叶混合性肿瘤
01. 阴道的癌肉瘤
定义
阴道的癌肉瘤是一种由上皮和间叶成分组成的双相恶性肿瘤。
ICD-O编码
8980/3癌肉瘤NOS
ICD-11编码
2C71.Y&XH2W45阴道的其他特指性恶性肿瘤&癌肉瘤NOS
相关命名
不推荐:恶性苗勒混合或中胚层肿瘤;肉瘤样癌
亚型
无
部位
阴道壁,通常深入浸润下层软组织
临床特征
患者(主要是绝经后妇女,报道病例的年龄范围为37-74岁)通常会出现阴道出血、阴道分泌物和/或盆腔/下腹疼痛。有时可以看到肿块从阴道脱出。
流行病学
阴道的癌肉瘤是一种极为罕见的肿瘤,文献报道<30例。鉴于这种肿瘤极罕见,应始终排除其他部位(尤其是子宫体)的转移。
病因
据报道,一些病例与HPV感染或之前的放射有关。
发病机制
最广泛接受的发病机制理论是,这些肿瘤是经历肉瘤转化的癌;上皮和间叶成分是克隆相关的。阴道癌肉瘤的单个病例进行了分子检测,未发现突变,其中分析了多个基因,包括PIK3CA、TP53、CTNNB1、PTEN、KRAS和NRAS。
大体检查
肿瘤通常是溃疡性出血性肿块,可以是息肉样和/或深入下层软组织并浸润邻近结构。切面显示质软的鱼肉样组织,可能有局部坏死。
组织病理学
肿瘤具有双相形态,通常具有高度恶性的上皮和间叶成分,两种成分通常界限分明。上皮成分可以是鳞状细胞癌(最常见)、腺癌、腺鳞癌、腺样囊性癌、未分化癌或间变性癌,可能来自阴道高度鳞状上皮内病变(VaIN 3)。在某些肿瘤中,上皮成分是中肾管腺癌。肉瘤成分可以是同源性或异源性(软骨肉瘤、骨肉瘤、横纹肌肉瘤)。
细胞学
参见子宫颈的癌肉瘤(原书第382页)。
诊断分子病理学
无临床相关性
诊断标准
必要标准:恶性上皮和肉瘤成分的双相组织学,通常为高级别。
分期
分期与其他阴道肿瘤相同
预后和预测
大多数病例不I期或II期,但阴道癌肉瘤也可能出现高分期。根治性手术,包括盆腔清除术,通常是必要的。这是一种高度侵袭性肿瘤,预后不良。尽管进行了根治性手术、放疗和/或化疗,但通常仍会早期复发和转移。往往是局部复发(盆腔),但也可能发生远处转移。
02. 阴道的混合瘤
定义
阴道的混合瘤是一种良性肿瘤,由梭形细胞和上皮(腺细胞或鳞状细胞)成分混合而成。
ICD-O编码
8940/0混合瘤NOS
ICD-11编码
2F33.Y&XH2KC1女性生殖器官的其他特指性良性肿瘤&多形性腺瘤
相关命名
不推荐:梭形细胞上皮瘤
亚型
无
部位
阴道后壁和靠近处女膜的远端阴道壁
临床特征
患者的年龄范围广(平均:40岁)。据报道患者无症状或与肿块相关的非特异性症状。
流行病学
阴道的混合瘤是罕见的阴道肿瘤。
病因
未知
发病机制
未知
大体检查
混合瘤的大小通常在1.5至5cm之间,呈实性、质软、橡皮感,且大多边界清晰。
组织病理学
混合性肿瘤由不同比例和排列方式的梭状细胞和上皮细胞组成。通常以梭形细胞成分为主,呈束状、条索状、巢状和/或网状生长,并与上皮成分分界清楚。上皮成分包括腺上皮(通常是黏液上皮)和/或成熟鳞状上皮。嗜酸性透明物质可能出现在黏液样或胶原化间质中。细胞显示轻微的核异型性,核分裂象活性不一致(通常较低)。通常共表达多种上皮和间叶标志物,包括AE1/AE3、CK7、EMA、CD10、SMA、desmin、h-caldesmon、WT1、calretinin、BCL2和CD34。梭形细胞成分通常强表达上皮标志物。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:良性上皮和梭形细胞成分。
分期
无临床相关性
预后和预测
阴道的混合瘤是良性病变,但如果不完整切除,则可能复发。
 图9.15阴道的混合瘤。A肿瘤由良性梭形细胞形成条索,和腺体结构组成。B成熟的鳞状上皮与形态温和的梭形细胞密切混合。
图9.15阴道的混合瘤。A肿瘤由良性梭形细胞形成条索,和腺体结构组成。B成熟的鳞状上皮与形态温和的梭形细胞密切混合。
03. Skene腺起源的腺癌
定义
是一种起源于Skene腺的腺癌,形态学和免疫组织化学类似于前列腺癌。
ICD-O编码
8140/3 Skene腺、Cowper腺和Littré腺的癌
ICD-11编码
2C71.0&XH22Z8阴道的腺癌&Skene腺、Cowper腺和Littré腺的癌
相关命名
可接受:Skene腺或尿道旁腺的腺癌
亚型
无
部位
尿道周围/尿道旁、尿道、阴道前壁和膀胱后颈。
临床特征
通常的表现是肿块和(较少见)血尿或尿失禁。血清PSA可能升高。
流行病学
据报道,这种极其罕见的肿瘤患者年龄在46至88岁之间(中位数:70岁)
病因
未知
发病机制
这些肿瘤起源于尿道周围的Skene腺,相当于男性前列腺的女性对应物。
大体检查
息肉样或平坦型肿瘤,大小为1.0-3.5cm。
组织病理学
肿瘤在形态上通常类似于前列腺腺泡状腺癌。常有一群完好的至不完全的腺体,衬覆立方形或柱状上皮,胞质淡染或嗜酸性,核圆形,核仁明显。常见筛状模式和单个腺体、实性区域或单行排列模式。核异型性的程度是不一致。罕见杯状细胞。可能存在残留的良性Skene腺。免疫组织化学,普通的Skene腺癌表达前列腺标志物:PSA、PAP、NKX3-1、P501S、AMACR,以及PIN4鸡尾酒抗体(高分子量CK、p63和AMACR)。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:腺癌,形态学类似前列腺癌。
理想标准:前列腺标志物阳性。
分期
分期与其他尿道肿瘤相同。
预后和预测
这种肿瘤的经验有限;据报道,有一例腹股沟淋巴结转移病例。

图9.16 Skene腺起源的腺癌。A肿瘤由小腺体组成,衬覆立方形细胞,胞质透明至嗜酸性。B肿瘤细胞呈PSA阳性。
04. 阴道的腺鳞癌
定义
阴道的腺鳞癌是一种呈现鳞状细胞和腺体分化的恶性上皮肿瘤。
ICD-O编码
8560/3腺鳞癌
ICD-11编码
2C71.Y&XH阴道的其他特指性恶性肿瘤&腺鳞癌
相关命名
无
亚型
无
部位
最常见的位置是阴道的上三分之一,尤其是前壁。
临床特征
患者的平均发病年龄为55岁,但也可能发生在较年轻的患者。患者通常会出现无痛性阴道出血和分泌物。
流行病学
这种肿瘤极为罕见,仅占原发性阴道癌的很小一部分。
病因
其中一些肿瘤与高危型HPV感染有关。
发病机制
原位杂交或PCR可用于检测高危型HPV类型。
大体检查
大体表现为肿瘤性肿块。
组织病理学
组织病理学特征类似于子宫颈的腺鳞癌(见子宫颈的腺鳞癌和黏液表皮样癌,原书第383页)。显微镜下,恶性鳞状细胞和腺体成分都应该可以辨认。在HPV相关肿瘤中,这两种成分通常对p16呈弥漫性强阳性。鳞状细胞成分通常对p63和p40呈阳性,腺体成分对CK7、PAX8和CEA呈阳性。
细胞学
见子宫颈的腺鳞癌和黏液表皮样癌(原书第383页),相当于子宫颈的对应肿瘤。
诊断分子病理学
无临床相关性
诊断标准
必要:恶性腺体和鳞状细胞成分
分期
分期与其他阴道肿瘤相同。
预后和预测
这种肿瘤在临床上呈侵袭性,可能发生远处转移(尤其是肺);总体预后差。
05. 阴道的腺样基底细胞癌
阴道的腺样基底细胞癌在阴道极为罕见;其组织学等同于更常见的子宫颈对应的肿瘤(见子宫颈的腺样基底细胞癌,原书第384页)。
ICD-O编码
8098/3腺样基底细胞癌
06. 阴道的腺肉瘤
定义
阴道的腺肉瘤是一种由良性上皮成分和恶性间质成分组成的双相肿瘤。
ICD-O编码
8933/3腺肉瘤
ICD-11编码
2C71.Y&XH阴道其他特指性恶性肿瘤&腺肉瘤
相关命名
可接受:苗勒腺肉瘤
亚型
无
部位
阴道
临床特征
患者通常出现阴道肿块的症状,包括疼痛、阴道出血、尿频或尿失禁。患者的平均年龄为50岁(范围:34-65岁)。
流行病学
原发性阴道腺肉瘤极为罕见,文献仅报道9例。
病因
未知
发病机制
原发性阴道腺肉瘤可能与子宫内膜异位症有关。
大体检查
肿瘤通常为息肉样,切面为囊实性。平均大小9.3cm(范围:5-16cm)。
组织病理学
阴道腺肉瘤的形态等同于子宫体的腺肉瘤(见原书第388页子宫颈腺肉瘤和第305页子宫体腺肉瘤)。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:良性苗勒上皮和恶性间叶成分组成的双相肿瘤。
分期
分期与其他阴道恶性肿瘤相同。
预后和预测
大约三分之二的患者复发。据报道,2例出现肉瘤性过生长;一名患者死于疾病。
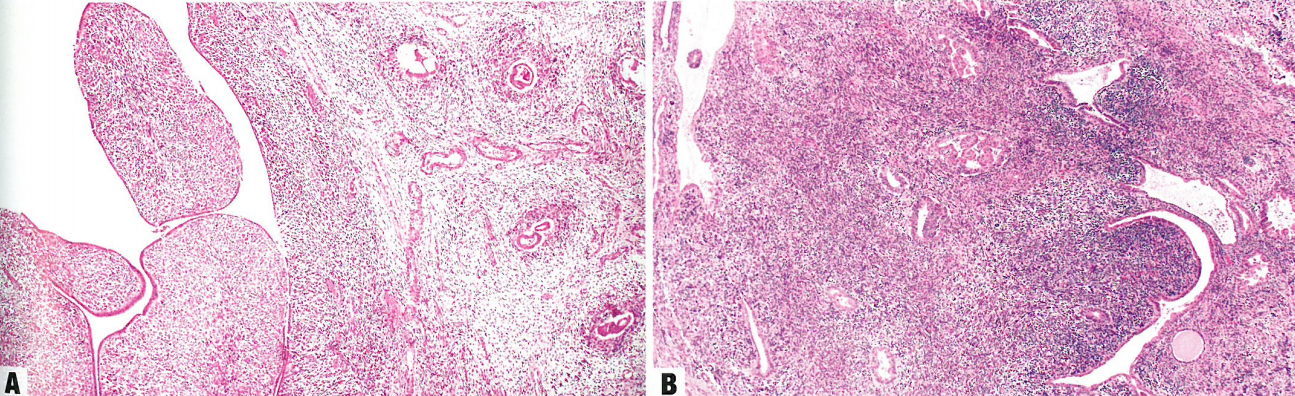
图9.17腺肉瘤。A有广泛的腺腔内叶状突起和腺体周围间质密集(袖套)。间质细胞一致,轻微细胞异型性。B间叶成分呈高度核异型性,腺腔内有叶状突起,腺体受压。
3、杂类肿瘤
01. 阴道的生殖细胞肿瘤
定义
阴道的生殖细胞肿瘤是原始和/或成熟生殖细胞成分组成的肿瘤
ICD-O编码
9064/3生殖细胞肿瘤NOS
ICD-11编码
2C71.Y&XH1E13阴道的其他特指性恶性肿瘤&生殖细胞瘤
相关命名
无
亚型
卵黄囊瘤,青春期前型;成熟性畸胎瘤NOS;皮样囊肿NOS
部位
阴道、阴道旁间隙
临床特征
阴道卵黄囊瘤(YST)通常发生在4岁以下的儿童。大多数患者出现阴道出血,检查时有息肉样肿块。血清AFP升高。据报道,15-30岁的患者有阴道成熟性畸胎瘤,表现为阴道或阴道旁肿块病变。
流行病学
原发性阴道生殖细胞肿瘤非常罕见。
病因
未知
发病机制
阴道生殖细胞肿瘤可能是由于性腺外中线的多能生殖细胞停滞或异常迁移而引起的。
大体检查
阴道YST大小1.4-6cm,切面质软,呈灰褐色,常伴有坏死和出血。成熟畸胎瘤切面通常呈囊性。
组织病理学
阴道生殖细胞肿瘤的组织病理学等同于卵巢的对应肿瘤。
细胞学
无临床相关性
诊断分子病理学
无临床相关性
诊断标准
必要标准:正如卵巢对应肿瘤的显微镜下先生和免疫组织化学特征
分期
阴道YST的分期方式与其他阴道原发性疾病相同.
预后和预测
阴道YST为恶性,但大多数患者通过联合化疗(伴或不伴手术切除)达到完全缓解。阴道成熟畸胎瘤是良性疾病。
责任编辑:华夏病理 本站欢迎原创文章投稿,来稿一经采用稿酬从优,投稿邮箱tougao@ipathology.com.cn
相关阅读
 数据加载中
数据加载中
我要评论

热点导读
-

淋巴瘤诊断中CD30检测那些事(五)
强子 华夏病理2022-06-02 -

【以例学病】肺结节状淋巴组织增生
华夏病理 华夏病理2022-05-31 -

这不是演习-一例穿刺活检的艰难诊断路
强子 华夏病理2022-05-26 -

黏液性血性胸水一例技术处理及诊断经验分享
华夏病理 华夏病理2022-05-25 -

中老年女性,怎么突发喘气困难?低度恶性纤维/肌纤维母细胞性肉瘤一例
华夏病理 华夏病理2022-05-07







共0条评论