[导读] 编译整理:强子
细针穿刺细胞学(fine-needle aspiration cytology,FNAC)已成为全球范围内很多单位乳腺病变评估的重要手段。相比粗针穿刺活检来说,FNAC快速、费用低廉、更加微创。尽管国际细胞学会曾发布过乳腺细胞学报告横滨方案(Yokohama System),为乳腺细胞学诊断定出了相关框架,但由于乳腺病变较为复杂,实际工作中仍存在诸多的诊断陷阱。
针对这一现状,葡萄牙病理医师Daniel等人在《Acta Cytol》杂志发表综述,对乳腺FNAC中的相关注意事项及诊断陷阱做了介绍。为帮助大家更好的了解相关问题并应用于临床实践,我们将该文中重要的表格及图片等编译介绍给大家。
部分乳腺病变细胞学标本特征及鉴别诊断简述
1.复杂性硬化性病变
细胞学特征:细胞数量中等至丰富;呈三维表现或单层上皮碎片,伴肌上皮细胞;小的硬化性纤维黏液样间质碎片;类似乳腺的增生性纤维囊性变;
鉴别诊断:低级别浸润性癌(可能无法区分;细胞块做肌上皮标记免疫组化,如p63、calponin、CK5/6);导管原位癌(可累及这类病变;导管原位癌中可能不表达CK5/6,但普通型导管增生中可表达)。
2.小叶癌
细胞学特征:细胞密度低,非典型程度低,显著失黏附,瘤细胞可类似淋巴细胞,且可能会被增生性改变所掩盖;
鉴别诊断:无诊断意义或良性病变(假阴性率很高;散在的非典型小细胞则倾向于恶性;散在肿瘤细胞进行E-cadherin、p120检测),小叶原位癌(可能无法区分)。
3.乳头状瘤
细胞学特征:细胞密度中等至丰富;三维碎片状、伴或不伴真正的纤维血管轴心,且有单层片状;背景为囊性变;大汗腺化生;可有增生及化生改变;可被导管原位癌累及。
鉴别诊断:恶性乳头状病变(结构复杂性更高,失黏附表现更显著,细胞具有非典型,无巨噬细胞或大汗腺化生)。纤维腺瘤及非乳头状导管原位癌(无纤维血管轴心,无囊性背景,肌上皮标记有助于显示病变结构;增生中表达CK5/6,但导管原位癌中不表达;导管原位癌中ER呈弥漫阳性,增生中呈散在阳性)。
4.纤维腺瘤
细胞学特征:细胞丰富;导管上皮和肌上皮细胞构成有黏附性的大碎片;有间质成分;散在肌上皮细胞和双极裸核;
鉴别诊断:分叶状肿瘤(无大量双极裸核;细胞核更大、非典型更显著;恶性病变中会有更大的细胞丰富的间质碎片)。高分化癌(无双极裸核;细胞核非典型程度更显著)。
5.导管原位癌
细胞学特征:细胞密度不一;呈形态单一的黏附簇状;结构可见实性、筛状、微乳头、乳头状;高级别病变中可见细胞学非典型和坏死背景;微钙化;
鉴别诊断:良性增生(黏附性更强的碎片,有流水样结构;无筛状或微乳头状结构;背景中散在肌上皮细胞及裸核的双极细胞)。浸润性癌(有非典型细胞,且间质碎片中伴脂肪细胞;细胞密度低,非典型程度高,背景伴坏死及微钙化,这些都倾向于高级别的浸润性导管癌;与高级别导管原位癌并不总是可以鉴别开;可进行肌上皮标记的免疫组化检测)。
6.脂肪坏死
细胞学特征:巨噬细胞和脂肪细胞,部分有坏死;背景为坏死;有微钙化;
鉴别诊断:浸润性癌或高级别导管原位癌(上皮细胞更为丰富;细胞非典型程度更高;无坏死性脂肪细胞)。
7.乳腺内淋巴结及低级别淋巴瘤
细胞学特征:细胞丰富;小细胞;可有聚集,类似上皮细胞;
鉴别诊断:浸润性导管癌/小叶癌(细胞核细节与淋巴细胞不同;细胞非典型更显著;细胞块做上皮标记和淋巴细胞标记免疫组化)。
8.大汗腺化生
细胞学特征:细胞可极为丰富;散在细胞及片状细胞;细胞轻度非典型;胞质丰富;背景可有囊性表现;
鉴别诊断:浸润性癌/高级别导管原位癌(无大汗腺形态,除非大汗腺癌;细胞非典型程度更高;核浆比较高;背景为坏死;有间质侵犯)。
9.放射所致
细胞学特征:细胞数量一般低至中等,但也可丰富;有黏附性的上皮碎片;大而多形性、深染的细胞核;染色质污浊;胞质空泡状;背景有脂肪坏死及非典型纤维母细胞;
鉴别诊断:浸润性癌(细胞失黏附的表现更为显著;细胞核无污浊表现;胞质空泡表现不明显;无脂肪坏死或非典型纤维母细胞)。
10.肉芽肿性病变(乳腺炎肉芽肿、硅胶肉芽肿、油性肉芽肿、石蜡油肉芽肿)
细胞学特征:上皮样组织细胞,可有多形性;肉芽肿,伴或不伴坏死;硅胶肉芽肿、油性肉芽肿、石蜡肉芽肿中会有相应的异物;
鉴别诊断:浸润性癌(几乎所有病例都无肉芽肿;散在或成簇的非典型上皮细胞;核浆比高)。
11.颗粒细胞瘤
细胞学特征:细胞可非常丰富;散在上皮样细胞;细胞核小而形态单一;胞质颗粒状;核浆比低;无肌上皮细胞;
鉴别诊断:浸润性癌(上皮细胞簇的黏附性更强;细胞非典型程度更高;核浆比高;胞质颗粒状特征不明显)。
12.胶原小球病
细胞学特征:周围有上皮细胞或肌上皮细胞的胶原小球;无非典型;背景中散在裸核的双极细胞;
鉴别诊断:腺样囊性癌(小球结构更大、更为显著;细胞块免疫组化表达肌上皮细胞,但不表达CD10:该标记在腺样囊性癌为阴性、在胶原小球病为阳性;腺样囊性癌的管腔细胞表达CD117,而该标记在胶原小球病为阴性;腺样囊性癌的管腔细胞不表达ER、PR,但这两个标记在胶原小球病为阳性)。
13.黏液癌
细胞学特征:细胞数量不一;伴管状、筛状、圆形、乳头状结构的上皮碎片;细胞非典型轻至中度;背景有大量的纤维黏蛋白;
鉴别诊断:黏液囊肿样病变(细胞数量总是很少;仅有反应性非典型;与细胞密度低、非典型程度低的黏液癌存在重叠,因此可以报告为非典型病变)。
14.泌乳改变
细胞学特征:细胞丰富;黏附在一起的囊性表现;细胞核较大;核浆比低;无非典型;背景为脂肪小球;
鉴别诊断:分泌性癌(非典型轻度明显;可能与泌乳改变存在显著重叠;一定要注意结合临床及影像学所见)。
图例赏析
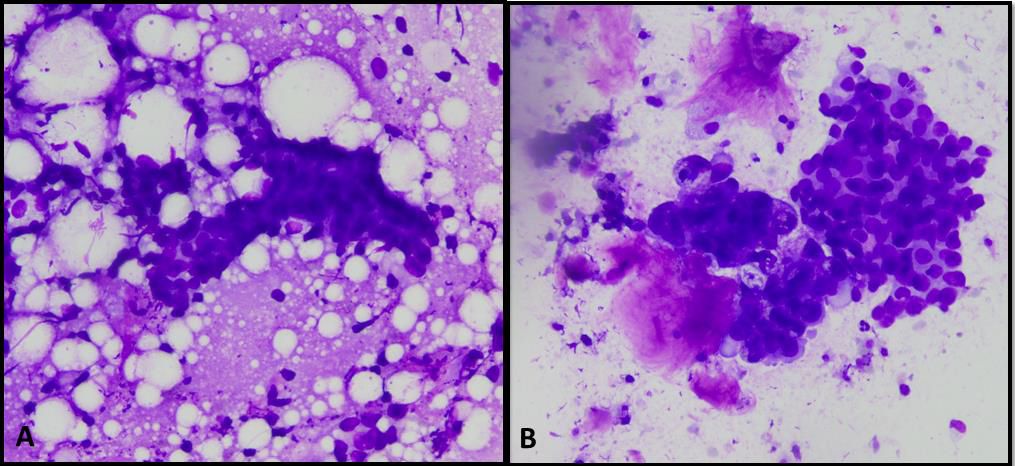 图1.影像学高度可疑恶性的病变实例。(A)标本中可见散在上皮碎片,无非典型,混有大小不一的脂肪细胞、并有碎屑及组织细胞;这些都支持是脂肪坏死的良性诊断;(B)标本中可见不规则碎片状结构,伴巨噬细胞和间质成分混杂;这一表现可误判为恶性,但实际这是一例放射状瘢痕。需要注意的是,并无显著非典型,且背景中有肌上皮细胞。
图1.影像学高度可疑恶性的病变实例。(A)标本中可见散在上皮碎片,无非典型,混有大小不一的脂肪细胞、并有碎屑及组织细胞;这些都支持是脂肪坏死的良性诊断;(B)标本中可见不规则碎片状结构,伴巨噬细胞和间质成分混杂;这一表现可误判为恶性,但实际这是一例放射状瘢痕。需要注意的是,并无显著非典型,且背景中有肌上皮细胞。
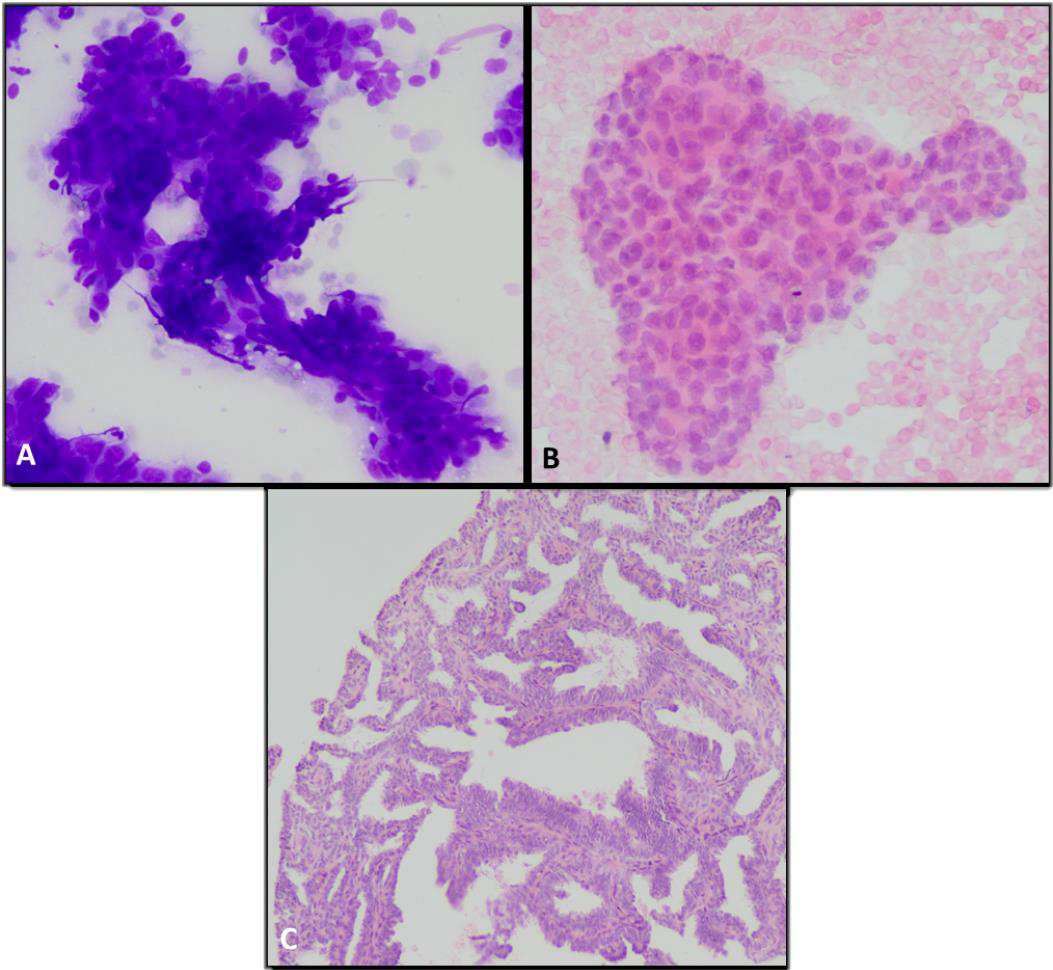 图2.乳腺乳头状病变实例。(A)标本中可见分支乳头状碎片,具体为无非典型的上皮细胞构成。涂片周边局灶可见大汗腺化生。(B)同一病例中,可见较小的碎片,细胞形态单一,无大汗腺化生;有柱状细胞。(C)本例组织学切片,为良性的乳头状瘤。
图2.乳腺乳头状病变实例。(A)标本中可见分支乳头状碎片,具体为无非典型的上皮细胞构成。涂片周边局灶可见大汗腺化生。(B)同一病例中,可见较小的碎片,细胞形态单一,无大汗腺化生;有柱状细胞。(C)本例组织学切片,为良性的乳头状瘤。
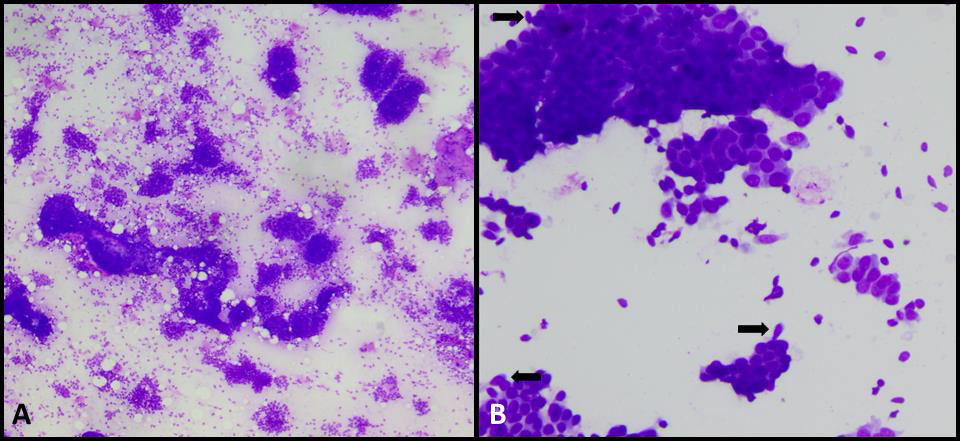 图3.乳腺FNAC中的纤维腺瘤典型形态。(A)涂片中细胞丰富,具体为有黏附性的碎片、背景中伴散在成分;(B)高倍镜下可见细胞细节,上皮细胞并无非典型,细胞簇周边有肌上皮细胞(箭头所示),且背景中有裸核的双极细胞。
图3.乳腺FNAC中的纤维腺瘤典型形态。(A)涂片中细胞丰富,具体为有黏附性的碎片、背景中伴散在成分;(B)高倍镜下可见细胞细节,上皮细胞并无非典型,细胞簇周边有肌上皮细胞(箭头所示),且背景中有裸核的双极细胞。
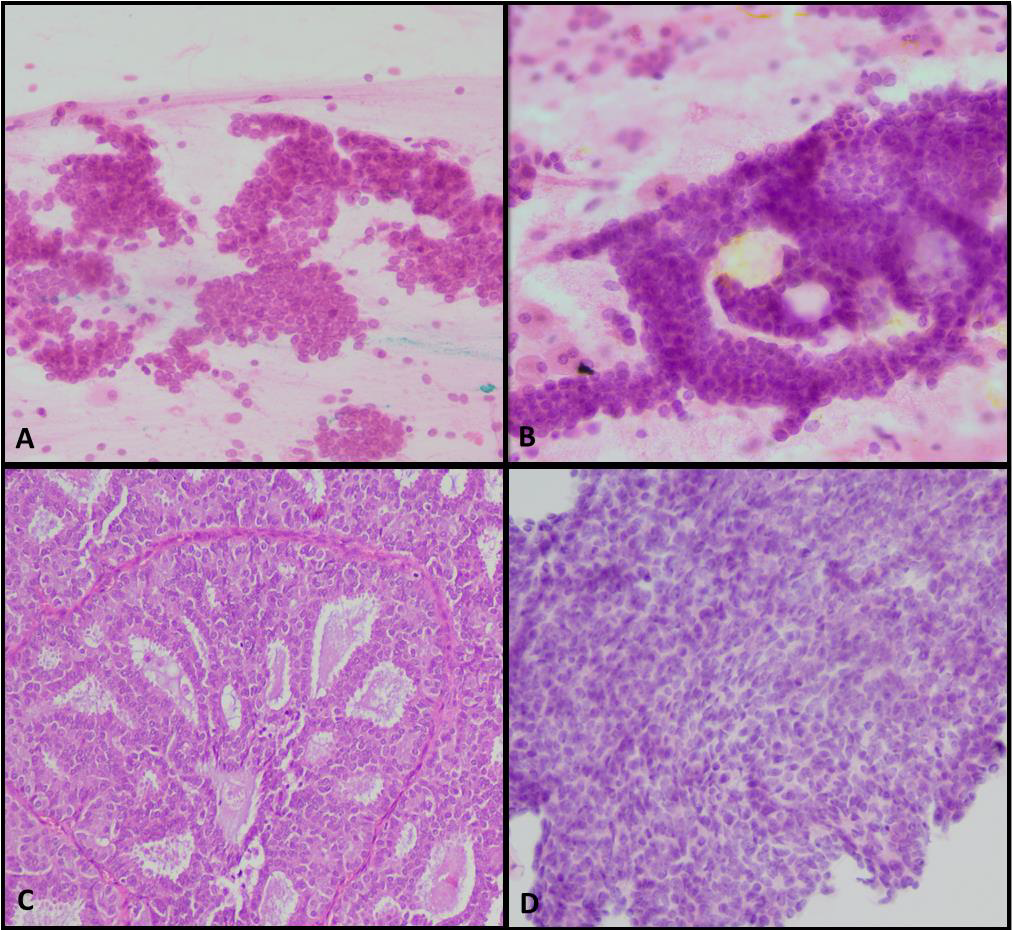 图4.低级别导管原位癌(A-C)与普通型导管上皮增生(D)在FNAC标本中的比较。前者可见小的上皮簇,表现为实性(A)及明确的筛状腔隙(B),上皮细胞无非典型,但细胞核圆形、形态单一;可见有极向性,且并无流水样结构;(C)相应病变组织学,可见明确的纤维血管轴心,这在FNAC中并未取到。(D)可见卵圆形至圆形细胞核构成的实性簇状结构,并无非典型,呈流水样结构;周边肌上皮细胞易见。这些特征都倾向于是良性。
图4.低级别导管原位癌(A-C)与普通型导管上皮增生(D)在FNAC标本中的比较。前者可见小的上皮簇,表现为实性(A)及明确的筛状腔隙(B),上皮细胞无非典型,但细胞核圆形、形态单一;可见有极向性,且并无流水样结构;(C)相应病变组织学,可见明确的纤维血管轴心,这在FNAC中并未取到。(D)可见卵圆形至圆形细胞核构成的实性簇状结构,并无非典型,呈流水样结构;周边肌上皮细胞易见。这些特征都倾向于是良性。
点此下载原文献
参考文献
[1]Gomes Pinto D, Schmitt FC. Overcoming Pitfalls in Breast FNAC: A Practical Review. Acta Cytol. Published online June 11, 2024.
doi:10.1159/000539692

















共0条评论