[导读] 编译整理:强子
从组织学、到临床、甚至分子特征来说,软组织病理都是一组极为复杂的病变。并且随着研究的深入,新病种可以用层出不穷来形容。《Surg Pathol Clin》杂志曾组织刊发了一组软组织病理新病种的综述,具体涉及脂肪分化、成纤维分化、肌源性分化及组织学未分化的诸多病种。该组文献不仅可以为病理医师的日常工作提供指导意义,也可以作为未来研究的基础。为帮助大家更好的了解相关病种及知识点,我们将该组文献分次编译介绍给大家。本期介绍的是美国病理专家Warmke等人撰写的硬化性上皮样纤维肉瘤相关内容。
简介
硬化性上皮样纤维肉瘤(sclerosing epithelioid fibrosarcoma,SEF)的首次报道是30年前,1995年全面描述为一个单独病种。该肿瘤的临床病理特征方面,最显著的是肿物位于较深部位,组织学为小而貌似温和的成角、均一细胞,排列呈巢状及条索状,背景为纤维性或玻璃样变的基质。细胞核周围存在透明细胞带、导致形成花边样表现,也是该肿瘤的一个显著特征。部分病例中可见少许经典的低级别纤维肉瘤区域。最初的报道中提到,偶见类似低级别纤维黏液肉瘤、或低级别黏液纤维肉瘤的区域,且可有带状纤维瘤样区域、囊腔形成、钙化。超微结构证实了组织学有成纤维细胞分化的印象,因此这组病变仍被称为纤维肉瘤-尽管这一名称的人气是下降的。这一病种患者的临床病程大部分都比较长,即使出现肺转移也是如此;因此虽然毫无疑问是恶性肿瘤,但最初是将其视为低级别肉瘤的。
后续研究证实硬化性上皮样纤维肉瘤的确是一个独特病种且是成纤维细胞性质,但其临床行为要比最初所描述的侵袭性更强一些。相比低级别纤维黏液肉瘤来说,硬化性上皮样纤维肉瘤相对罕见,且对其典型组织学表现并不熟悉,加之低级别纤维黏液肉瘤存在纤维性亚型,因此有些报道称这两个病变之间存在组织学重叠,且有研究提出者两个病种之间可能存在密切相关。后续在绝大部分低级别纤维黏液肉瘤(包括伴纤维性或所谓杂合区域的病例)中检出了FUS::CREB3L2融合,进一步支持这两个病种存在相关系。这两个瘤种的免疫组化中,MUC4都是强阳性,也为这两个肿瘤属于同一形态谱系提供了进一步证据。
不过,硬化性上皮样纤维肉瘤的遗传学研究逐渐发现FUS罕见于典型、或“单纯性”硬化性上皮样纤维肉瘤的病例;后续分子研究发现这一瘤种中的主要融合方式是EWSR1::CREB3L1。这些结果证实,此前被误判为骨肉瘤的很多病例是原发于多处内脏器官及骨骼的硬化性上皮样纤维肉瘤。
临床特征
年龄及性别分布
目前为止最大规模的文献中,硬化性上皮样纤维肉瘤患者男性稍多,占比59%(30/51);这一点和低级别纤维黏液肉瘤相似,后者男性占比为58%(19/33)。首次确诊的年龄从4-78岁不等,年龄中位数45岁,高于低级别黏液纤维肉瘤(年龄中位数29岁,年龄范围6-52岁)。硬化性上皮样纤维肉瘤最常见于中年成人,但罕见情况下也可发生于极为年轻的患者,包括有一例4岁男孩肾脏肿物、类似肾脏透明细胞肉瘤且同时有骨转移的报道。硬化性上皮样纤维肉瘤的典型临床表现是缓慢生长(有时持续数十年)及无痛性肿物。
原发及转移性肿瘤的部位
硬化性上皮样纤维肉瘤的部位分布宽泛,文献中曾报道于多个部位,具体如口腔/颌面部、腹部、盲肠、胰腺远端、肾脏、盆腔、卵巢、骨。最常见的原发部位是下肢、腹部、内脏器官、肢带、躯干、骨。硬化性上皮样纤维肉瘤尤其好发于深部软组织,累及深筋膜、骨膜、骨组织及器官腔内。累及骨膜时可直接侵入骨组织、且肿瘤形态类似腱膜。文献中已报道多例表现为弥漫性腹腔病变的硬化性上皮样纤维肉瘤病例。广泛的腹膜肉瘤病及内脏器官累及,硬化性上皮样纤维肉瘤要比低级别纤维黏液肉瘤明显更为多见。
硬化性上皮样纤维肉瘤要比低级别纤维黏液肉瘤转移的更为迅速且广泛,最常见转移至肺部,其他转移部位还有骨、软组织、肝脏、脑部、胸膜、淋巴结等。相比低级别纤维黏液肉瘤来说,硬化性上皮样纤维肉瘤出现广泛骨转移的几率要更高(38% VS 6%)。
影像学特征
硬化性上皮样纤维肉瘤形成界清肿物,大小从3.2cm至29cm均有报道,中位数8.2cm。MRI中在T1和T2加权相均可表现为中央低信号密度、周围有中等信号密度包绕。钆增强后常呈异质性。骨原发的硬化性上皮样纤维肉瘤一般表现为异质性、溶骨性肿物,CT上可见骨破坏。胶原内的局灶钙化可能会误判为肿瘤的骨样组织。
治疗
早期手术干预、达到R0切除,仍是硬化性上皮样纤维肉瘤最有效的治疗手段。切缘阳性者建议再次手术,放疗可以更好的控制局部病变。无法切除的患者可姑息性减瘤并辅以终末期支持。
系统性治疗的效果有限,因为硬化性上皮样纤维肉瘤一般对于大部分化疗方案都无效。不过文献中也有少部分患者化疗获益的报道,尤其是阿霉素/异环磷酰胺方案;也有阿霉素单药治疗后疾病稳定的报道。广泛播散性病变的患者经过化疗一般也会进展,应考虑参加临床试验。大部分肉瘤中,免疫检查点阻断无效;但有2例硬化性上皮样纤维肉瘤患者经伊匹单抗和纳武单抗治疗后有临床改善及显著退缩,其中一例有PBRM1突变、一例有JAK2功能缺失性突变。
由于局部复发和转移的几率较高,因此必须长期临床随诊及影像学随诊。进一步分子靶向研究,有望在未来提供更加有效的治疗方案。
预后及生存
临床上,硬化性上皮样纤维肉瘤要比低级别纤维黏液肉瘤更具侵袭性,其局部复发几率为27-53%,转移几率为43-80%,总体死亡率为47%。原发肿瘤大小、部位、患者性别,都未见和预后相关。
总生存时间定义为组织学诊断至死亡时,有一项研究发现硬化性上皮样纤维肉瘤的生存时间中位数为47.3个月,无转移生存时间为16.3个月。硬化性上皮样纤维肉瘤的总生存时间要显著短于低级别纤维黏液肉瘤。
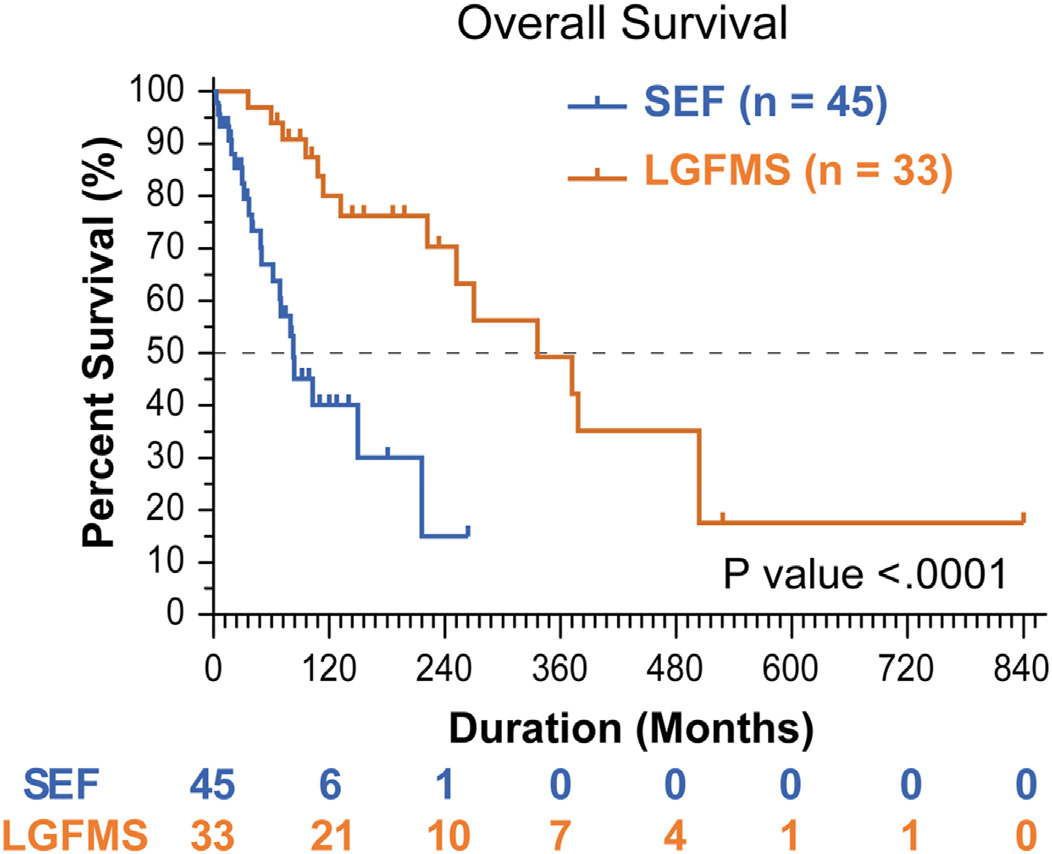 图1.同一机构中,硬化性上皮样纤维肉瘤(SEF)与低级别纤维黏液肉瘤(LGFMS)生存时间比较。
图1.同一机构中,硬化性上皮样纤维肉瘤(SEF)与低级别纤维黏液肉瘤(LGFMS)生存时间比较。
随着分子分析的深入,硬化性上皮样纤维肉瘤亚型及分子变异、甚至类似硬化性上皮样纤维肉瘤而完全不同的肿瘤也在持续发现中。不过,最重要的是目前发现硬化性上皮样纤维肉瘤的生物学行为要比低级别纤维黏液肉瘤更具侵袭性,且也可表现为比最初所认为的要呈现更高级别的肉瘤行为。此外,目前已证实该肿瘤对典型肉瘤的治疗方案及相应试验方案都没什么效果。因此,硬化性上皮样纤维肉瘤与低级别纤维黏液肉瘤的鉴别具有重要的治疗意义,且对更加有效治疗方案的研究也很有意义。
点此下载原文献
参考文献
[1]Warmke LM, Yu W, Meis JM. Sclerosing Epithelioid Fibrosarcoma. Surg Pathol Clin. 2024;17(1):119-139.
doi:10.1016/j.path.2023.06.009














共0条评论