[导读] 编译整理:强子
从组织学、到临床、甚至分子特征来说,软组织病理都是一组极为复杂的病变。并且随着研究的深入,新病种可以用层出不穷来形容。《Surg Pathol Clin》杂志曾组织刊发了一组软组织病理新病种的综述,具体涉及脂肪分化、成纤维分化、肌源性分化及组织学未分化的诸多病种。该组文献不仅可以为病理医师的日常工作提供指导意义,也可以作为未来研究的基础。为帮助大家更好的了解相关病种及知识点,我们将该组文献分次编译介绍给大家。本期介绍的是美国克利夫兰医学中心病理专家Dermawan撰写的黏液样多形性脂肪肉瘤相关内容。
简介
上世纪八九十年代,肿瘤医师和病理医师观察到部分脂肪肉瘤似乎多见于纵隔、好发于年龄较轻的成人。该组脂肪肉瘤被认为是一组脂肪性肿瘤的混合,具体如高分化/去分化脂肪肉瘤伴黏液样改变、黏液样/圆细胞脂肪肉瘤、多形性脂肪肉瘤。不过,越来越多的证据表明这可能是一组独特的脂肪肉瘤,因为如前所述的临床特征并不完全符合已明确的病种。比如,高分化/去分化脂肪肉瘤也可累及纵隔,但主要发生于年龄较大的患者;黏液样/圆细胞脂肪肉瘤与其他伴FUS/EWSR1::DDIT3改变的大部分软组织肿瘤一样,为形态单一的卵圆形至胖梭形细胞,偶见印戒样脂肪母细胞,且不会有显著的细胞核多形性。因此,最终采用了“黏液样多形性脂肪肉瘤”来统一描述这组主要发生于年轻成人的纵隔、形态学特征类似黏液样/圆细胞脂肪肉瘤及多形性脂肪肉瘤的这组脂肪肉瘤。当然,尽管罕见,但最近的病例报道发现黏液样多形性脂肪肉瘤患者的年龄分布要比此前认为的更为宽泛,甚至可发生于儿童及年龄较大的成人。
影像学特征
如胸部CT等影像学检查中,黏液样多形性脂肪肉瘤一般表现为纵隔内大而异质性增强的软组织肿物,压迫并侵犯周围器官和解剖结构,如胸膜、肺部、胸壁、心包。MRI中,黏液样多形性脂肪肉瘤内部可表现为脂肪衰减信号。
大体特征
大体上,黏液样多形性脂肪肉瘤表现为较大、异质性、胶冻样至实性肿物,切面黄色。一般会有纵隔内的相邻解剖结构,如胸壁、胸膜、心包,由于其局部侵袭几率高,因此很难达到切缘无肿瘤。
镜下特征
低倍镜下,该肿瘤边缘呈浸润性、侵入周围结构,如胸壁的骨及纤维肌性组织。组织学上,黏液样多形性脂肪肉瘤的标志是存在黏液样/圆细胞脂肪肉瘤和圆细胞脂肪肉瘤的混杂形态特征。部分区域为典型的黏液样脂肪肉瘤:黏液样及脂肪瘤样区域,伴丛状、或“鸡笼”样血管结构,混有形态相对单一、胞质稀少的卵圆形至梭形细胞和单空泡状脂肪母细胞。部分病例也会有“肺水肿”样区域,其中的黏液会被纤细血管间隔所分隔。此外,这些细胞密度相对低的区域可移行为细胞更为丰富的区域,后者的细胞核增大、深染,类似高级别的黏液样脂肪肉瘤(圆细胞脂肪肉瘤)。不过,与这些更为均一的梭形细胞、印戒样脂肪母细胞密切混杂在一起的是多空泡状、多形性脂肪母细胞和细胞核多形性及非典型显著的梭形细胞,后者在黏液样/圆细胞脂肪肉瘤中不太常见,而更多见于多形性脂肪肉瘤。这些脂肪瘤样的区域可以转化为高级别非脂肪瘤样肉瘤成分,有时会突然移行,且后者类似伴显著间变表现的未分化多形性肉瘤。
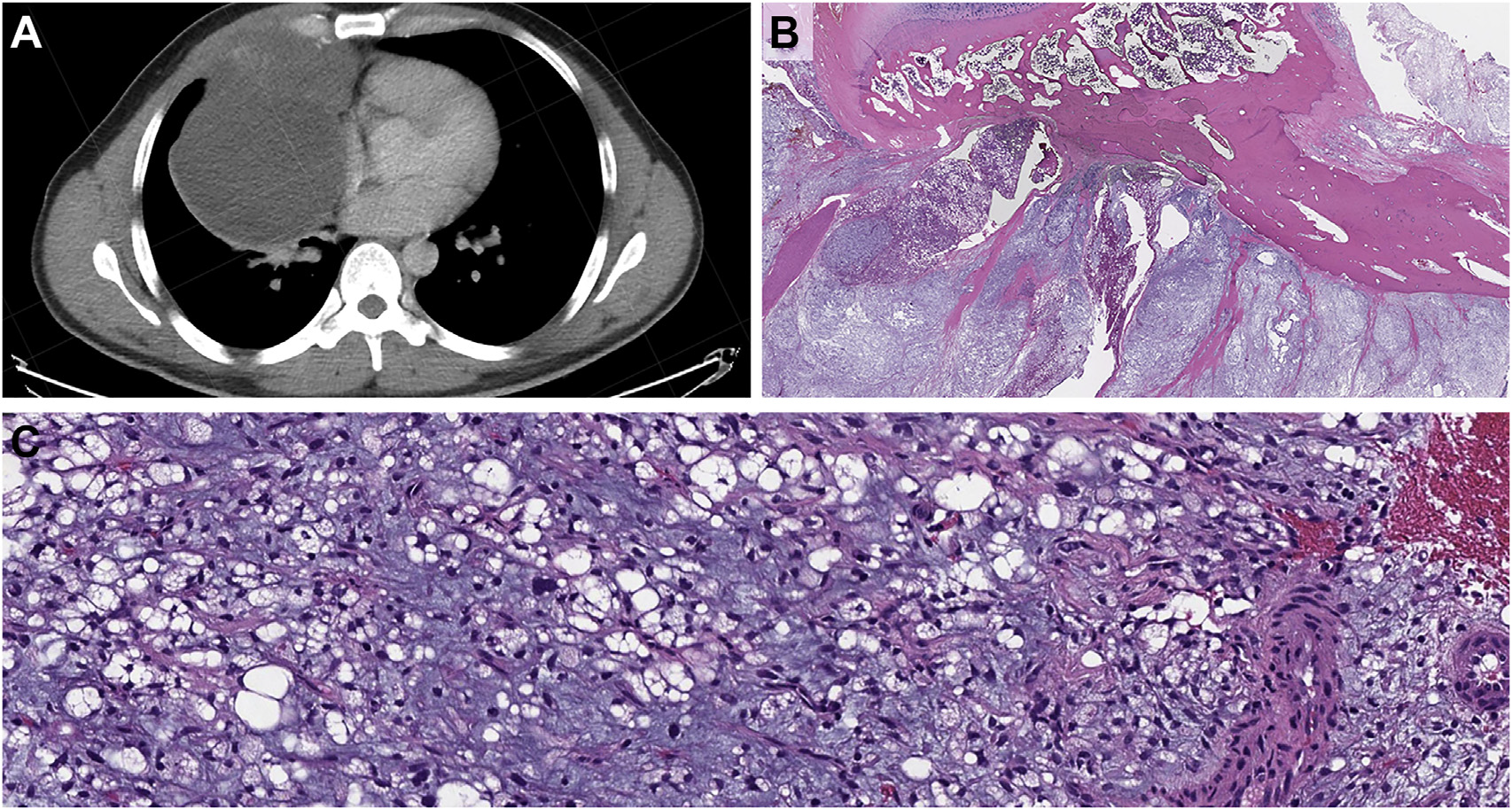 图1.黏液样多形性脂肪肉瘤,(A)本例胸部CT横断面上,右侧纵隔可见一较大的软组织肿物,压迫周围器官,如右侧肺部及心包。(B)低倍镜下,伴黏液样间质,并广泛侵及周围的板层骨(胸廓处);(C)中倍镜下,可见混杂有鸡笼样血管、单空泡及多空泡的脂肪母细胞、卵圆至胖梭形细胞,背景为黏液样间质。
图1.黏液样多形性脂肪肉瘤,(A)本例胸部CT横断面上,右侧纵隔可见一较大的软组织肿物,压迫周围器官,如右侧肺部及心包。(B)低倍镜下,伴黏液样间质,并广泛侵及周围的板层骨(胸廓处);(C)中倍镜下,可见混杂有鸡笼样血管、单空泡及多空泡的脂肪母细胞、卵圆至胖梭形细胞,背景为黏液样间质。
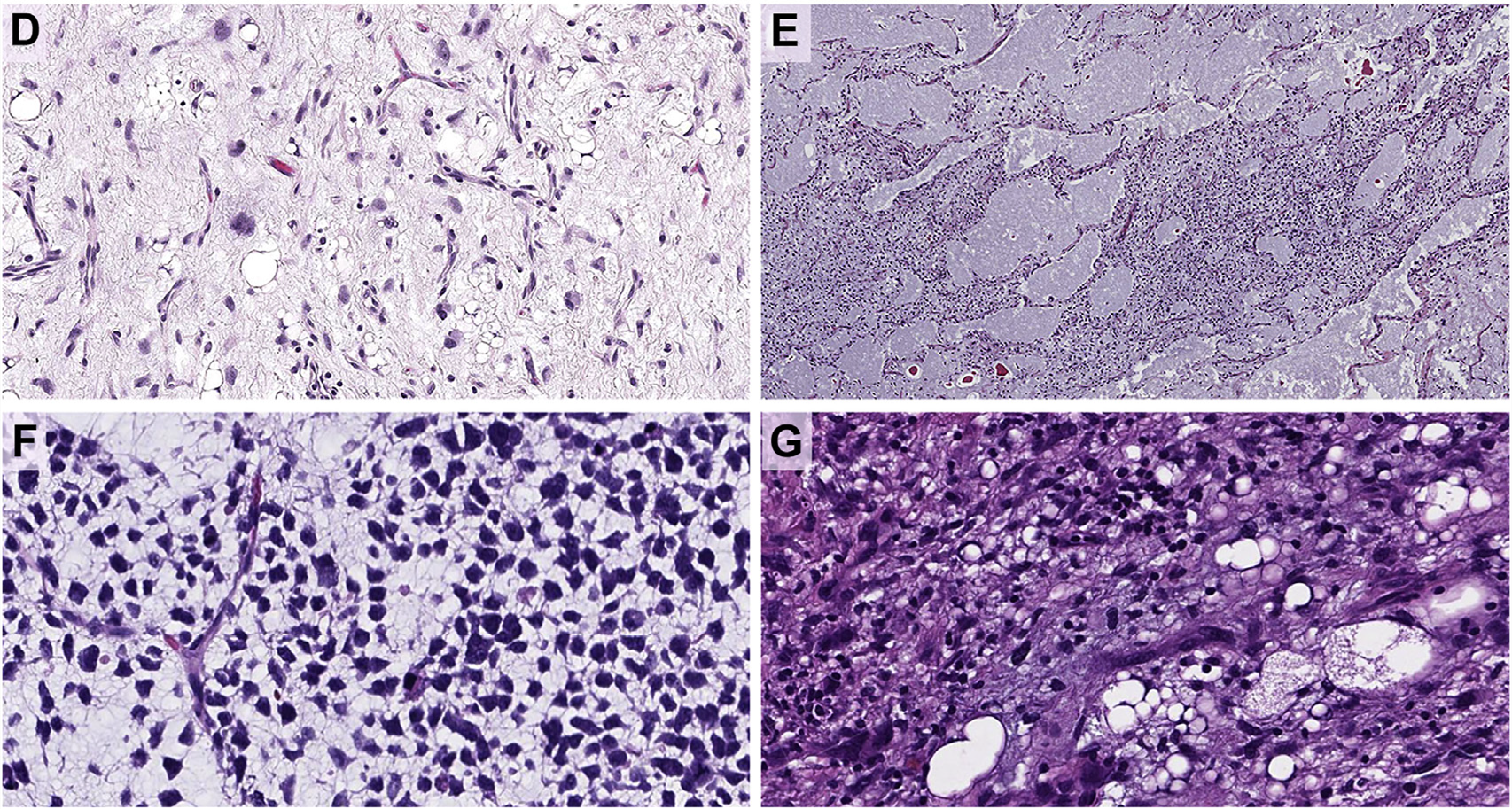 图2.黏液样多形性脂肪肉瘤,(左上)黏液样脂肪肉瘤样、细胞相对稀少的区域,伴纤细的、薄壁、丛状血管结构,散在脂肪母细胞;(右上)肺水肿样区域伴黏液湖,类似黏液样脂肪肉瘤。(左下)圆细胞肉瘤样区域,可见梭形至圆形细胞,细胞核大、深染;(右下)高级别多形性脂肪肉瘤样的富于细胞区域,其中有多空泡状多形性脂肪母细胞及细胞核显著非典型的梭形细胞。
图2.黏液样多形性脂肪肉瘤,(左上)黏液样脂肪肉瘤样、细胞相对稀少的区域,伴纤细的、薄壁、丛状血管结构,散在脂肪母细胞;(右上)肺水肿样区域伴黏液湖,类似黏液样脂肪肉瘤。(左下)圆细胞肉瘤样区域,可见梭形至圆形细胞,细胞核大、深染;(右下)高级别多形性脂肪肉瘤样的富于细胞区域,其中有多空泡状多形性脂肪母细胞及细胞核显著非典型的梭形细胞。
分子病理特征
黏液样多形性脂肪肉瘤中最一致、最具重复性的遗传学改变是存在TP53点突变,大部分为热点区错义突变、或功能缺失型突变(如截短突变或剪接位点突变),以及全基因组的杂合性缺失。其他报道过的突变似乎并非在所有病例都出现,如RB1缺失或失活突变可见于25-67%的病例。广泛的杂合性缺失并不见于黏液样/圆细胞脂肪肉瘤或多形性脂肪肉瘤。
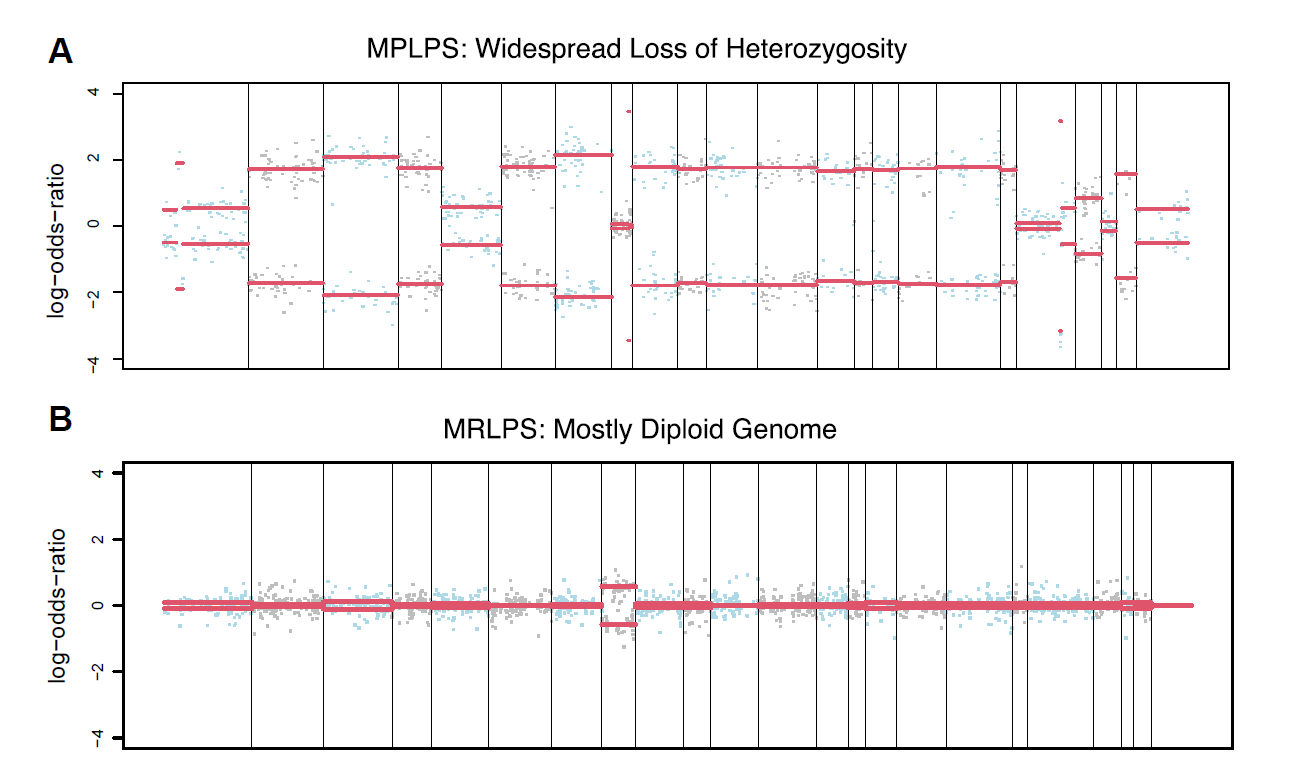 图3.检测位点特异性拷贝数改变的FACETS图。(A)一例黏液样多形性脂肪肉瘤中,可见全基因组的杂合性缺失;纵轴为优势比的对数值;(B)相反,一例黏液样/圆细胞脂肪肉瘤中的杂合性缺失则很少或缺失。
图3.检测位点特异性拷贝数改变的FACETS图。(A)一例黏液样多形性脂肪肉瘤中,可见全基因组的杂合性缺失;纵轴为优势比的对数值;(B)相反,一例黏液样/圆细胞脂肪肉瘤中的杂合性缺失则很少或缺失。
由于黏液样多形性脂肪肉瘤中80%以上的基因存在杂合性缺失,因此该肿瘤基因组可能会呈现单倍体表现,类似炎性横纹肌母细胞肿瘤(即此前的炎性平滑肌肉瘤或富于组织细胞的横纹肌母细胞肿瘤)。有趣的是,黏液样多形性脂肪肉瘤转移或进展时,可出现全基因组加倍(whole genome doubling)且出现假二倍体核型,类似炎性横纹肌母细胞肿瘤进展为横纹肌肉瘤时所见。拷贝数特点也证实有非复现性(nonrecurrent)染色体臂水平的扩增及缺失。甲基化特点并未见有特殊帮助:至少一项研究称多形性脂肪肉瘤和黏液样多形性脂肪肉瘤的甲基化特点相似。
鉴别诊断
黏液样多形性脂肪肉瘤的鉴别诊断主要是其他恶性脂肪瘤样肿瘤,如多形性脂肪肉瘤、高分化脂肪肉瘤/去分化脂肪肉瘤、黏液样/圆细胞脂肪肉瘤。由于相当一部分多形性脂肪肉瘤也会有TP53突变,因此存在广泛的杂合性缺失则有助于黏液样多形性脂肪肉瘤和多形性脂肪肉瘤的鉴别:二者仅凭形态学鉴别困难,尤其是发生于纵隔外的情况下,因为多形性脂肪肉瘤中的黏液样改变已经是一个广为人知的现象了(尤其黏液纤维肉瘤样形态)。此外,要排除伴均一脂肪母细胞分化的去分化脂肪肉瘤、或黏液样亚型的去分化脂肪肉瘤,准确诊断黏液样多形性脂肪肉瘤之前必须排除存在MDM2/CDK4的扩增。与此相似,排除黏液样/圆细胞脂肪肉瘤要证实并无DDIT3重排。
诊断
发生于年轻成人纵隔的较大脂肪瘤性肿瘤时,要考虑到黏液样多形性脂肪肉瘤。一般在这样的临床情况下,存在黏液样/圆细胞脂肪肉瘤和多形性脂肪肉瘤的杂合性组织学特征,就足以支持黏液样多形性脂肪肉瘤的诊断。
做出这一诊断非常重要,因为相比其他脂肪瘤样肿瘤来说,黏液样多形性脂肪肉瘤的预后更差。不过,无上述特征性临床病理特征的情况下,分子检测证实有广泛的杂合性缺失及TP53突变、无其他脂肪瘤样肿瘤的特征性遗传学改变,也有助于证实或排除黏液样多形性脂肪肉瘤。
预后
黏液样多形性脂肪肉瘤的预后差。该肿瘤局部复发率高,也可转移至远处部位。相比黏液样脂肪肉瘤(包括高级别黏液样脂肪肉瘤)和多形性脂肪肉瘤来说,黏液样多形性脂肪肉瘤的无进展生存率和总体生存率都显著更低。其高复发率可呢过是由于难以到达切缘无肿瘤、且累及纵隔的重要解剖结构及器官所致。
——全文完——
点此下载原文献
参考文献
[1]Dermawan JK. Myxoid Pleomorphic Liposarcoma. Surg Pathol Clin. 2024;17(1):25-29.
doi:10.1016/j.path.2023.06.005
















共0条评论