[导读] 作者:郭郑旻,首都医科大学电力教学医院病理科
【关键词】上颌窦;转移性肿瘤;肾透明细胞癌;冰冻切片
转移性肾细胞癌可表现为多种临床表现,造成诊断困惑。转移至鼻腔鼻窦的肾细胞癌较为少见[1],虽然国内外报道的病例数量较以前增多,但大多数是从临床及影像学诊治角度来进行讨论,少见关于术中冰冻病理诊断方面的探讨。本研究对1例上颌窦转移性肾透明细胞癌的病理诊断进行回顾性总结,阐述转移性肾透明细胞癌术中冰冻切片组织形态学表现,免疫组化表达特点,诊断与鉴别诊断思路,以期提高对发生在鼻腔鼻窦部位肾细胞癌转移的警惕性。
1 材料与方法
1.1 材料 患者男性,68岁。因右侧鼻腔1年前无明显诱因涕中带血,加重1个月入院。外院鼻窦增强CT示右侧上颌窦窦腔扩大,内见大小约3.5x3x3.2cm软组织密度影,呈膨胀性生长,增强扫描呈明显不均匀强化,其内见囊性变坏死,无强化;邻近上颌窦内侧壁及上壁可见骨质吸收破坏,部分骨质消失,以内壁为著,病灶向右侧鼻腔及右侧眼眶内突入,与右侧下鼻甲及中鼻甲分界不清,右侧下鼻甲可见异常强化影,强化方式与病灶一致。
1.2 方法 标本送术中冰冻病理检查,采用Thermo恒冷式冰冻切片机,切片厚度5um,HE染色。剩余标本送常规组织病理检查,经10%中性福尔马林溶液固定,石蜡包埋,切片厚度4um,HE染色。免疫组化染色采用En Vison两步法。抗体CD10、PAX-8、Vimentin、EMA、CK、RCC、PSA、S-100、MelanA、HMB45、CgA、Syn、CD31、CD34、STAT6、SMA、F8、XIIIa、CK7、Ki67均由北京中杉生物技术有限公司提供,操作步骤按说明书进行。
2 结果
2.1 巨检 术中快速冰冻病理检查送检二次:(右侧上颌窦①)灰红色不整形组织二块,直径0.4-0.6cm。(右侧上颌窦②)深灰红及暗红色不整形碎组织一堆,总大小1.2x0.7x0.3cm。剩余组织送第三次常规组织病理检查:(右侧上颌窦③)暗红及灰褐不整形组织一堆,大小4.5x4.5x2.2cm,表面粗糙,部分呈凝血样及囊壁样。
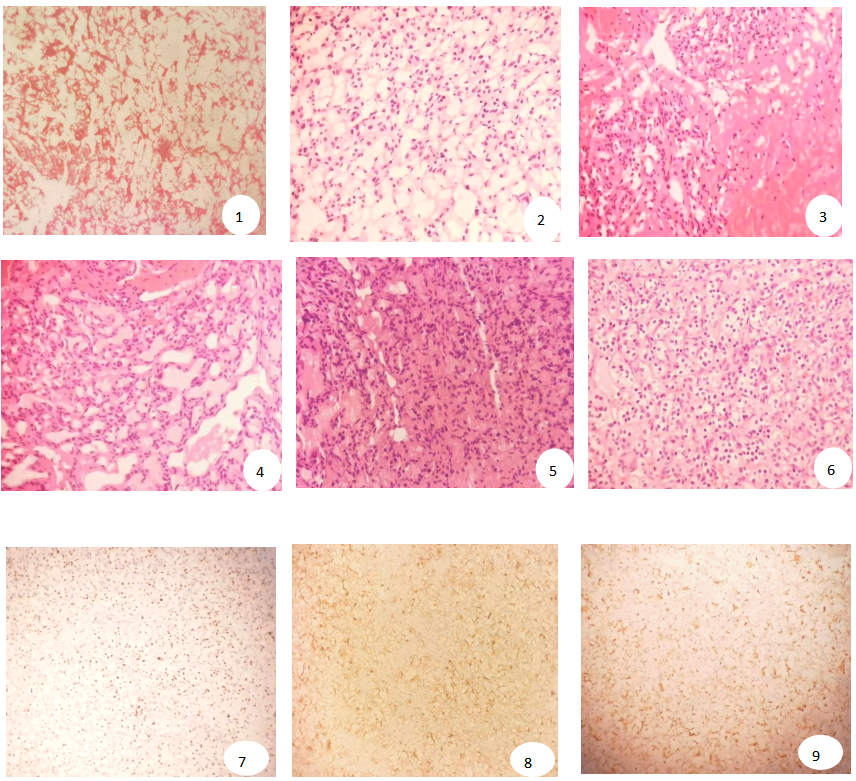
2.2 镜检 第一次冰冻切片见均质粉染无定形物(图1)。第二次冰冻切片见富含裂隙样结构的肿瘤组织,肿瘤细胞形态单一、异型不明显,胞浆嗜酸性,核分裂罕见(图2)。第二次冰石切片见肿瘤周边有出血(图3),肿瘤间质富含血管,血管扩张(图4),血管腔内外见渗出物致肿瘤组织结构观察不清(图5)。第三次常规组织病理检查见肿瘤间质富含薄壁毛细血管,胞浆丰富透明呈巢团状或腺泡状分布(图6)。免疫组化染色示肿瘤细胞PAX8(+)(图7)、CD10(+)(图8)、EMA(+)(图9)。经追问病史,患者于4年前在外院行左肾及输尿管切除术,病理诊断为左肾透明细胞癌,WHO/ISUP核分级2级。
最终病理诊断:(右侧上颌窦)转移性肾透明细胞癌。
2.3 免疫组化 肿瘤细胞表达CD10、PAX-8、Vimentin、EMA,不表达CK、RCC、PSA、S-100、MelanA、HMB45、CgA、Syn、CD31、CD34、STAT6、SMA、F8、XIIIa、CK7,Ki67 4-8%。
3 讨论
鼻腔鼻窦转移性肾透明细胞癌病例的共同临床特点是以鼻腔阻塞和严重出血为主要表现,CT和MRI检查可见鼻腔鼻窦占位性病变,周围骨质破坏,并向周围组织浸润[2]。因肿瘤间质血管丰富,表面多覆盖出血坏死组织,触之易出血,故取病理标本较困难,容易造成诊断不足[3]或误诊[4]。本病例第一次冰冻送检为均质粉染无定形物,可能是取到了肿瘤表面或周边。第二次送检才取到肿瘤,肿瘤周边亦见出血,意味着明确的病理诊断可能要多次送检。
鼻腔鼻窦转移性肾透明细胞癌的临床和影像学表现均与鼻腔鼻窦原发性肿瘤相似,术前常被误诊[5],术中冰冻诊断更是挑战。第二次术中冰冻切片中,我们观察到了肿瘤组织内含丰富的裂隙样结构,首先要辨别它们是冰冻制片形成的冰晶造成的人为假象,还是肿瘤间质成分。如果是间质成分,是血管还是脂肪。因为这些裂隙导致肿瘤组织结构失真,所以只能根据肿瘤细胞分布情况来进一步识别。裂隙样结构我们考虑为血管,术中冰冻诊断血管源性肿瘤可能性大,这与文献大多数误诊报道一致[6]。肿瘤细胞形态单一、异型不明显,核分裂像罕见,造成了在冰冻诊断时肿瘤性质难以判定(良性或低度恶性)。最令人意外的是,冰冻和冰石切片中肿瘤细胞胞浆嗜酸性并不透明,而原发肾透明细胞癌冰冻切片诊断尚有误诊[7],转移部位就更难诊断。
肾透明细胞癌免疫组化通常双表达CK、EMA,也有文献报道不表达EMA,仅表达CK[5,8]。本病例两次免疫组化结果均表达EMA,不表达CK,提示肾透明细胞癌鉴别诊断时CK、EMA应该联合使用,以增加肿瘤第一轮初筛覆盖面。CK、EMA和Vimentin同时表达,我们除了要想到具有上皮样形态的软组织肿瘤,还要想到鉴别具有双向表达模式实质脏器发生的转移癌,如肾、甲状腺、子宫内膜。本病例冰冻标本免疫组化表达Vimentin,不表达CK,鉴别诊断初筛时未做EMA导致诊断思路陷入困境,直到标本第三次送常规病理检查发现肿瘤细胞胞浆透明时,才想到肾透明细胞癌的可能,联系临床、追问病史,最终明确了病理诊断方向。
当在鼻腔或鼻窦内发现潜在的富血管肿块时,首先怀疑是鼻腔或鼻窦原发性肿瘤,而少数鼻出血患者则表现为转移性继发性鼻肿块,当出现一些异常或无法控制的鼻出血时要考虑恶性转移性的可能。任何恶性肿瘤都可能转移到鼻腔鼻窦,肾细胞癌是继肺癌、乳腺癌之后常见转移到鼻腔鼻窦的锁骨下肿瘤[9]。尽管有些病人就诊前没有肾细胞癌病史,但发生在鼻腔鼻窦转移性肾细胞癌的症状往往先于原发在肾[10],鼻出血可能是隐匿性肾细胞癌的首发表现[11]。转移性肾细胞癌中以透明细胞癌多见,肾透明细胞癌发生在鼻腔鼻窦的转移部位中,以上颌窦最多见,其次为蝶窦、筛窦、额窦[9,12],男性多于女性,有些病人行肾细胞癌切除术后,可发生多次鼻腔鼻窦转移,且发生时间长短不一[13]。因此,头颈部透明细胞病变鉴别诊断[14],特别是鼻腔鼻窦的肿块,都应考虑肾恶性肿瘤转移的可能性[15]。
参考文献
[1] 张燕君,胡晓光,张志斌. 肾透明细胞癌蝶窦转移1例报道[J]. 中国耳鼻咽喉颅底外科杂志, 2023, 29 (1): 65-66,74. DOI:10.11798/j.issn.1007-1520.202322106.
[2] 刘穹,贺敬敬,韩明鲲,等. 鼻腔鼻窦肾透明细胞癌5例报告并文献复习[J]. 解放军医学杂志, 2021, 46 (12):1227-1231.DOI:10.11855/j.issn.0577-7402.2021.12.09.
[3] 李立锋,娄卫华,桑建中. 上颌窦透明细胞癌1例报道[J]. 肿瘤基础与临床, 2009, 22 (6):537-538. DOI:10.3969/j.issn.1673-5412.2009.06.037.
[4] 夏彩风,谢瑞玲,甄甄,等. 鼻腔鼻窦转移性肾透明细胞癌一例报道并文献综述[J]. 山东大学耳鼻喉眼学报, 2021, 35 (5):36-45. DOI:10.6040/j.issn.1673-3770.0.2021.065.
[5] 康正逵,耿悦. 鼻腔鼻窦转移性肾透明细胞癌2例[J]. 中国眼耳鼻喉科杂志, 2020, 20 (2):115-116. DOI:10.14166/j.issn.1671-2420.2020.02.011.
[6] 刘丹青,叶树凤,童卫芳,等. 肾透明细胞癌鼻腔-鼻窦转移1例报告及文献复习[J]. 吉林大学学报(医学版), 2017, 43 (4): 829-831,前插4. DOI:10.13481/j.1671-587x.20170432.
[7] 孙燕妮,徐庆中,卢德宏. 冰冻切片3490例诊断分析[J]. 中国误诊学杂志, 2001, 1 (3):328-330. DOI:10.3969/j.issn.1009-6647.2001.03.003.
[8] Barajas-Ochoa Z, Suero-Abreu GA, Barajas-Ochoa A. Orbit and sinonasal metastasis as presenting sign of renal cell carcinoma[J]. BMJ Case Rep, 2021, 14(4) : e240588. DOI: 10.1136/bcr-2020-240588.
[9] López F, Devaney KO, Hanna EY, et al. Metastases to nasal cavity and paranasal sinuses[J]. Head Neck, 2016,12: 1847-1854. DOI: 10.1002/hed.24502.
[10] Lee SM, Kim YM, Kim BM. Epistaxis as the First Manifestation of Silent Renal Cell Carcinoma: A Case Report with Relevant Literature Review[J]. Iran J Radiol, 2016, 13(1): e31208. DOI: 10.5812/iranjradiol.31208.
[11] Ranjan SK, Mittal A, Kumar S, et al. Epistaxis presenting as sentinel feature of metastatic renal cell carcinoma: A case report and review of literature[J]. J Family Med Prim Care, 2020, 9(7) : 3766-3769. DOI: 10.4103/jfmpc.jfmpc_497_20.
[12] 靖婷婷,李培华. 3次手术治疗肾癌额窦转移1例并文献复习[J]. 临床与病理杂志, 2018, 38 (3): 675-679. DOI:10.3978/j.issn.2095-6959.2018.03.036.
[13] Zhang N, Zhou B, Huang Q, et al. Multiple metastases of clear-cell renal cell carcinoma to different region of the nasal cavity and paranasal sinus 3 times successively: A case report and literature review[J]. Medicine (Baltimore), 2018, 97 (14) : e0286. DOI: 10.1097/MD.0000000000010286.
[14] Cipriani NA, Kakkar A. Top 10 Clear Cell Head and Neck Lesions to Contemplate[J]. Head Neck Pathol, 2023, 17(1): 33-52. DOI: 10.1007/s12105-022-01518-6.
[15] Dalakoti P, Pujary K, Ramaswamy B. Sinonasal Metastatic Renal Cell Carcinoma: A Report of Two Cases with Varied Presentation and a Review of Literature[J]. Indian J Otolaryngol Head Neck Surg, 2019, 71 (Suppl 3) : 2072-2077. DOI: 10.1007/s12070-018-1475-4.
图1.均质粉染无定形物HE(100×)
图2.肿瘤组织富含裂隙样结构,细胞形态单一、异型不明显,胞浆嗜酸,核分裂罕见HE(400×)
图3.肿瘤周边见出血HE(200×)
图4.肿瘤间质富含血管,血管扩张HE(400×)
图5.血管腔内外见渗出物HE(400×)
图6.肿瘤间质富含薄壁血管,细胞胞浆丰富透明呈巢团状或腺泡状分布HE(400×)
图7.PAX8(+)
图8.CD10(+)
图9.EMA(+)














共0条评论