[导读] 编译整理:张仁亚,王强
简介
对于淋巴结肿大来说,细针穿刺细胞学检查是一项准确、微创、且性价比高的活检方法。这一方法用于感染性或反应性病变、转移性恶性肿瘤的诊断应该说没什么大问题,但用于淋巴瘤诊断可能还存在不同观点。此外,临床实践中可能会存在诸多诊断陷阱及误诊误判。由于很多情况下细针穿刺细胞学检查是第一道检查手段,因此病理医师需要了解相关问题并避免由此带来的误判及对患者后续处理的影响。
新加坡病理专家Nga ME在《Acta Cytol》杂志发表综述,详尽介绍了淋巴结细针穿刺活检中可能存在的解读错误,尤其关注了假阴性及假阳性诊断以及肿瘤分类中的错误。从扩充鉴别诊断范围的角度来说,还讨论了一些所谓“灯下黑”(fly below the radar)的病种。该文还讨论了相关假阴性、假阳性诊断中的一些具体原因及少见病种。为帮助大家更好的了解相关知识点并指导临床实践,我们选择该文中的重要信息编译介绍如下。
知识点简介
1.可能做出假阴性诊断的情况
原因1:病变中或诊断标本中恶性病变少,或与非肿瘤性细胞混杂在一起。具体如仅部分淋巴结受累,或可诊断的细胞少。相关病种如转移性恶性肿瘤,经典型霍奇金淋巴瘤,结节性淋巴细胞为主型霍奇金淋巴瘤,富于T细胞/组织细胞的大B细胞淋巴瘤,间变性大细胞淋巴瘤。
注意事项或相关线索:多次穿刺;对于细胞少或质量欠佳的涂片标本,则考虑组织学活检,尤其是临床可疑的情况下,如老年患者、大而圆形或融合的淋巴结、淋巴结肿大持续或进行性增大,已知有恶性肿瘤病史;制作细胞块并加做细胞免疫化学可能会有帮助。还要注意的是,囊性淋巴结是有问题的,考虑囊性转移,如转移性口咽部鳞状细胞癌;也可能是非淋巴结病变,如鳃裂样囊肿。
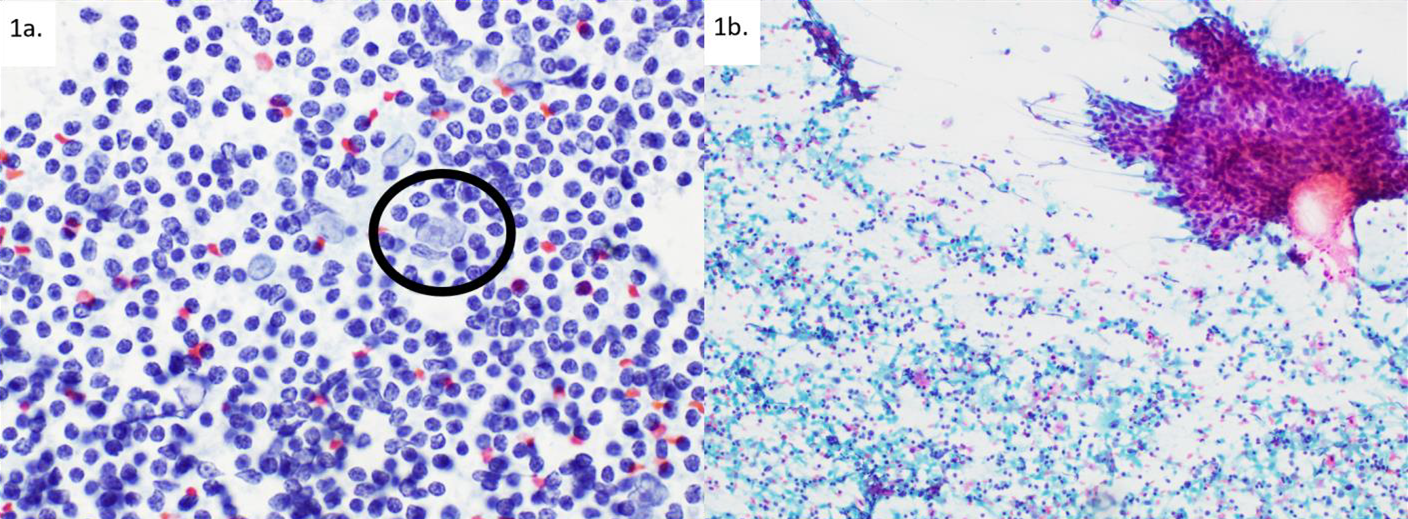 图1.(左)结节性淋巴细胞为主型霍奇金淋巴瘤,其中典型R-S细胞罕见(圆圈所示),可能会误判为免疫母细胞。(右)口咽部鳞状细胞癌,囊性转移,仅见少许片状的病变细胞(右上角)。
图1.(左)结节性淋巴细胞为主型霍奇金淋巴瘤,其中典型R-S细胞罕见(圆圈所示),可能会误判为免疫母细胞。(右)口咽部鳞状细胞癌,囊性转移,仅见少许片状的病变细胞(右上角)。
原因2:伴混合性淋巴细胞的淋巴增殖性疾病。具体病种及注意事项分别为:
A:滤泡性淋巴瘤,低级别边缘带淋巴瘤,富于T细胞/组织细胞的大B细胞淋巴瘤。流式细胞学可能有助于滤泡性淋巴瘤、边缘带淋巴瘤的诊断,但并非总是如此。对于细胞少或质量欠佳的涂片标本,则考虑重新穿刺或组织学活检,尤其临床可疑的情况下。
B:血管免疫母细胞性T细胞淋巴瘤,外周T细胞淋巴瘤。T细胞淋巴瘤要注意寻找小至中等的细胞,细胞核扭曲或不规则。临床上,患者一般为全身淋巴结肿大,且有全身症状,如体重减轻。
 图2.边缘带淋巴瘤,为混合性淋巴细胞,主要为小至中等的淋巴细胞,可能会类似反应性淋巴细胞表现;左图左下角可见可染体巨噬细胞。
图2.边缘带淋巴瘤,为混合性淋巴细胞,主要为小至中等的淋巴细胞,可能会类似反应性淋巴细胞表现;左图左下角可见可染体巨噬细胞。
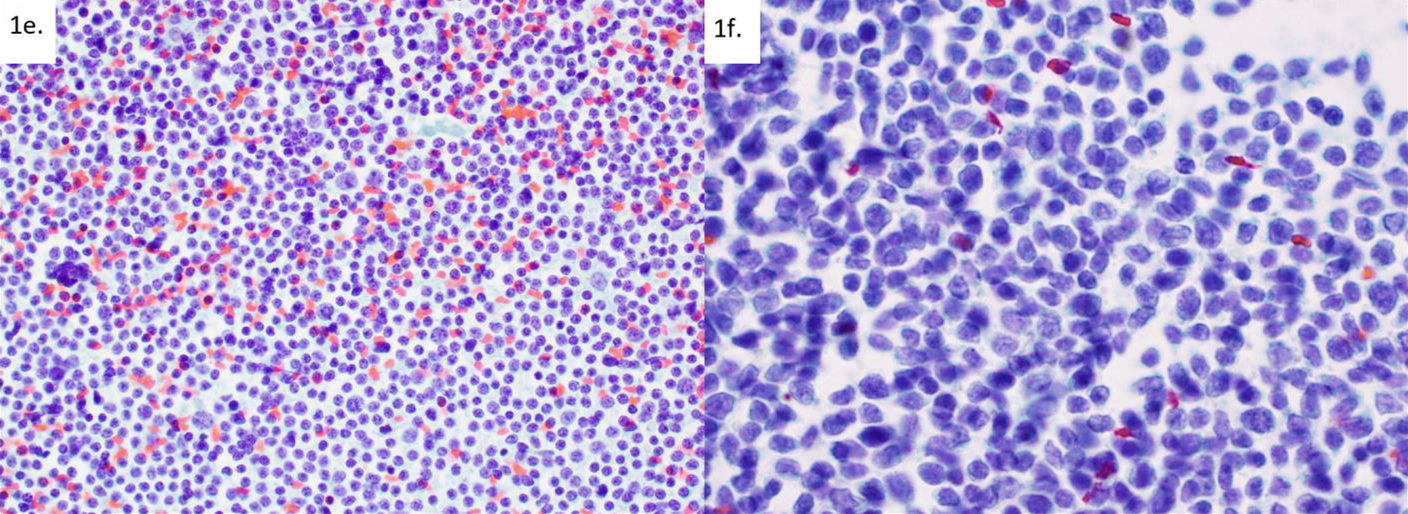 图3.(左)伴混合性淋巴细胞群的低级别滤泡性淋巴瘤;(右)外周T细胞淋巴瘤,核膜有不规则表现。
图3.(左)伴混合性淋巴细胞群的低级别滤泡性淋巴瘤;(右)外周T细胞淋巴瘤,核膜有不规则表现。
C:EBV导致的多形性淋巴增殖性疾病。在免疫缺陷患者要提高警惕;如果临床可疑而细胞学并不确定,可以考虑切除活检。
原因3:良性与恶性病变存在重叠的表现;具体如肉芽肿、坏死。这种情况下的病变及注意事项分别为:
A:伴肉芽肿的恶性肿瘤,具体如经典型霍奇金淋巴瘤,血管免疫母细胞性T细胞淋巴瘤,转移性鼻咽癌,鳞状细胞癌,生殖细胞瘤/精原细胞瘤。这种情况下的肉芽肿一般较小,仅有少量上皮样细胞,且可能并不伴坏死。临床可疑恶性肿瘤的情况下,病理医师要提高警惕,注意仔细的寻找可能极少量的恶性肿瘤细胞。
B:伴广泛坏死的恶性病变而类似感染,如高级别的非霍奇金淋巴瘤、转移性恶性肿瘤、治疗后的恶性肿瘤。有恶性病史、但查见广泛坏死的情况下,可能提示治疗所致,或者提示转移性高级别恶性肿瘤。细胞免疫化学检测及细胞块免疫组化可能有助于确定坏死细胞的性质,如CK。
2.可能做出假阳性诊断的情况。
原因1:类似淋巴增殖性病变的反应性淋巴组织病变,具体如比例异常的大淋巴细胞。这种情况下的病变及注意事项分别为:
A:取材自生发中心而类似弥漫大B细胞淋巴瘤、滤泡性淋巴瘤。如果细胞密度低、尤其是混合性淋巴细胞的情况下,诊断淋巴瘤要慎重。
B:反应性淋巴增生,具体如类似霍奇金淋巴瘤或非霍奇金淋巴瘤的传染性单核细胞增多症、COVID-19疫苗接种后反应。这种情况要注意结合病毒性疾病病史、疫苗接种史。形态学要注意细胞大小和成熟是存在谱系的,而不是非典型细胞截然不同的表现。
C:类似非霍奇金淋巴瘤的Kikuchi-Fujimoto淋巴结炎(组织细胞坏死性淋巴结炎)导致淋巴结肿大。对于年轻成人,要高度警惕这一可能,尤其是亚洲人;形态学注意寻找核碎裂的碎屑以及新月形组织细胞。
D:类似非霍奇金淋巴瘤的生发中心进行性转化。这种情况难以鉴别,可能需要切除后借助免疫组化来评估结构表现。
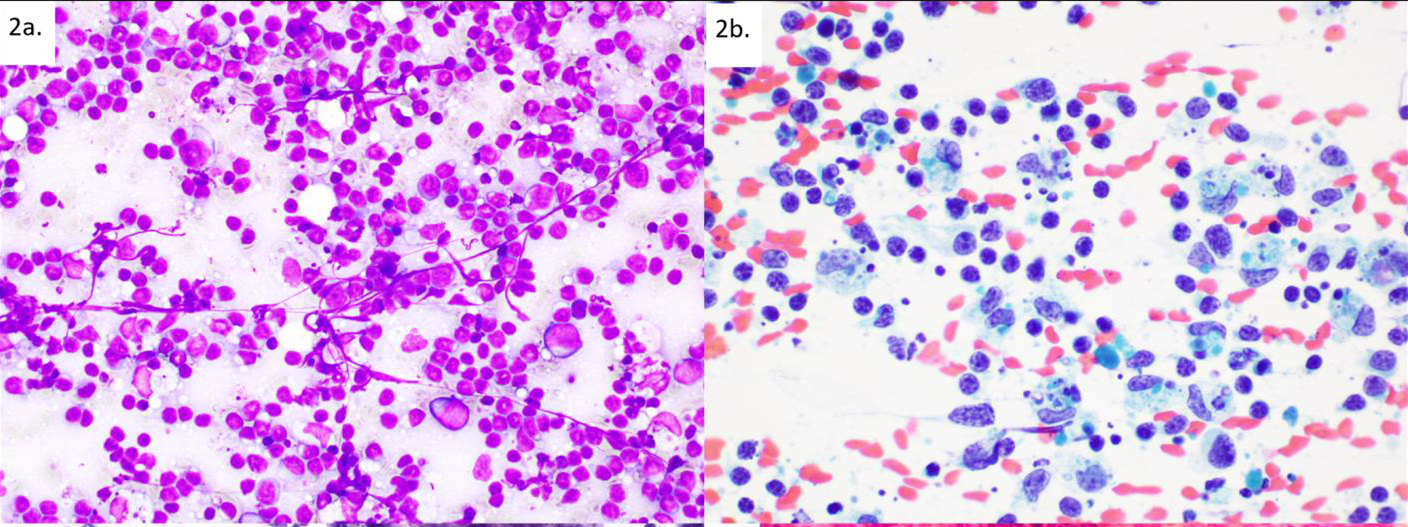 图4.Kikuchi-Fujimoto淋巴结炎(组织细胞坏死性淋巴结炎),伴大量活化的大淋巴细胞,可能会类似伴大细胞形态的淋巴瘤;具有显著的新月体样组织细胞。
图4.Kikuchi-Fujimoto淋巴结炎(组织细胞坏死性淋巴结炎),伴大量活化的大淋巴细胞,可能会类似伴大细胞形态的淋巴瘤;具有显著的新月体样组织细胞。
原因2:类似恶性病变的良性非淋巴结病变,具体如皮肤附属器、涎腺、软组织/皮下组织的肿瘤。这种情况下的病变及注意事项分别为:
A:良性皮肤附属器病变,如类似转移癌的毛母质瘤。要注意结合临床,毛母质瘤发生于儿童或年轻人,被覆皮肤不易移动。细胞学上有特征性的鬼影细胞。
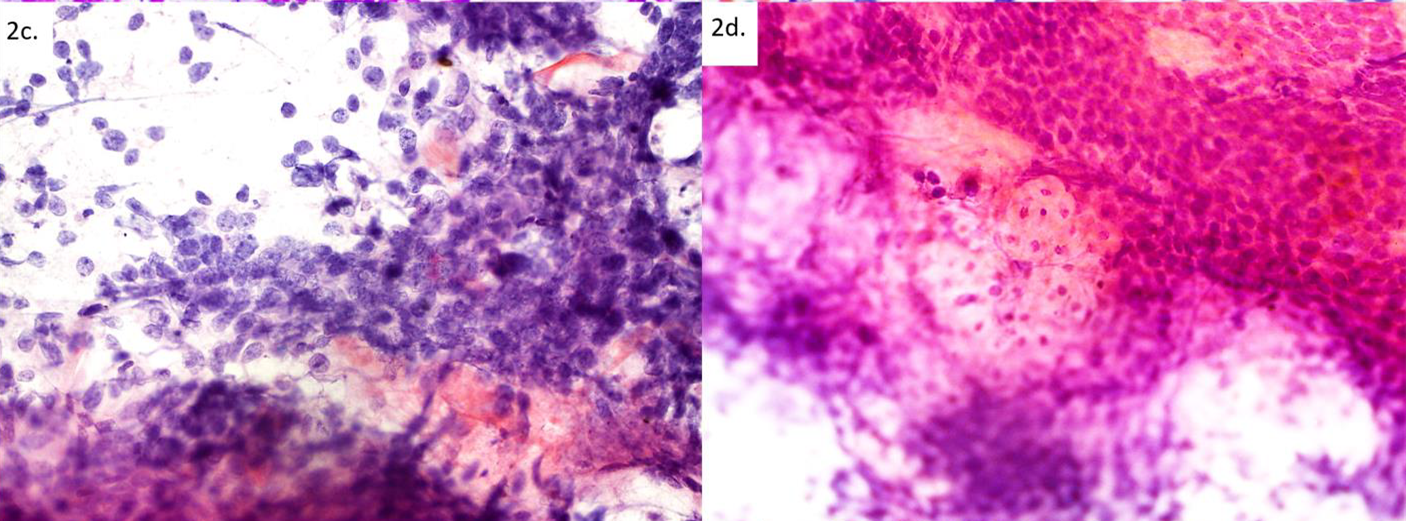 图5.毛母质瘤,基底样细胞形成拥挤表现,细胞核深染;有核的上皮样细胞转化为鬼影细胞。
图5.毛母质瘤,基底样细胞形成拥挤表现,细胞核深染;有核的上皮样细胞转化为鬼影细胞。
B:良性涎腺病变,如Warthin瘤、类似转移性鳞状细胞癌的淋巴上皮性囊肿。Warthin瘤中为少许散在、退行性变的橘黄色嗜酸性细胞,而鳞状细胞癌中为拥挤的恶性细胞;注意结合临床病史,如头颈部鳞状细胞癌病史。
C:支气管源性囊肿伴非典型细胞,会类似转移性鳞状细胞癌。这种情况要注意结合头颈部恶性肿瘤病史,并结合影像学及内镜等所见。
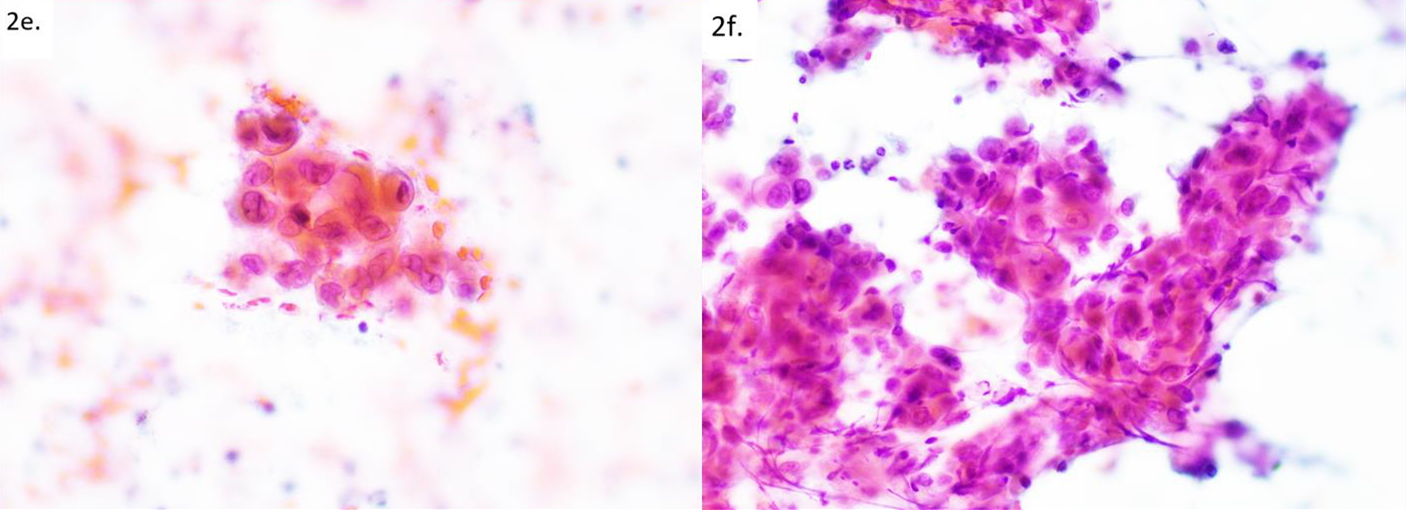 图6.(左)Warthin瘤,可见非典型的橘黄色细胞,非常类似角化型鳞状细胞癌。(右)转移性鳞状细胞癌,可见细胞学有恶性特征的细胞形成拥挤、无序的片状结构。
图6.(左)Warthin瘤,可见非典型的橘黄色细胞,非常类似角化型鳞状细胞癌。(右)转移性鳞状细胞癌,可见细胞学有恶性特征的细胞形成拥挤、无序的片状结构。
D:类似小淋巴细胞淋巴瘤的淋巴管瘤。淋巴管瘤细针穿刺时可能会有部分液体;其小淋巴细胞的染色质形态温和;要注意结合影像学。
E:间质肿瘤,具体如梭形细胞型/多形性脂肪瘤、施万细胞瘤。这种情况下,制作细胞块并评估细胞形态、加做细胞免疫化学会有帮助。
——未完待续——
点此下载原文献
参考文献
[1]Nga ME. Pitfalls in Lymph Node Fine Needle Aspiration Cytology. Acta Cytol. Published online December 20, 2023.
doi:10.1159/000535906



















共0条评论