[导读] 作者:游乐园
Castleman病1例
病史摘要
患者男性,43岁。入院前10年,患者无意间扪及右侧腹股沟包块,约“蚕豆”大小,无疼痛、压痛,局部皮肤无红肿、破溃,右下肢无感觉障碍及活动受限,患者未予重视。入院前1个月,患者感右侧腹股沟包块增大,为明确包块性质遂来我院。专科检查:右侧腹股沟可扪及大小约5x4cm的包块,包块质韧,表面无结节,活动度欠佳,边界欠清晰,局部皮肤发红,皮温不高,无明显压痛,无波动感。盆腔CT平扫+增强提示:右侧腹股沟区可见类圆形软组织密度影,边界较清,大小约4.2x3.6cm,邻近组织密度稍增高,增强后病灶呈明显均匀强化,盆腔内可见少许小结节状高密度影,余未见异常改变,考虑淋巴结炎?淋巴瘤?遂行右侧腹股沟病灶清除术,切开皮肤、皮下,探查见大小不等肿大淋巴结数枚,肿大淋巴结与周围组织粘连紧密。
病理检查
巨检:(右侧腹股沟)灰黄色结节一个,大小约4.5x4.5x4.3cm,表面包膜大部分可见,切面灰黄色,质软。镜检:镜下见增生的淋巴组织中散在分布的大淋巴滤泡,滤泡间有弥漫的浆细胞增生,滤泡间的血管垂直插入生发中心,套区膨胀,生发中心萎缩。免疫组化:CD5(+)、CD20(+)、CD21(+)、CD23(+)、CD43(+)、CD10(生发中心+)、CD38(+)、CD138(+)、CD3(+)、Mum-1(+)、Lambda(+)、Kappa(+)、Bcl-6(生发中心+)、Bcl-2(滤泡间+),阴性:CD30、ALK、HHV8,Ki-67阳性约20%,TB-DNA(-)。病理诊断:(右侧腹股沟)Castleman病。
讨论
Castleman病(Castleman Disease,CD)又被称为巨大淋巴结增生症或血管滤泡性淋巴样增生,是一种淋巴细胞增殖性疾病,发病率较低,临床起病隐匿,生物学进程介于良、恶性之间,于1954年被首次报道,并于1956年被详细定义并命名。CD可发生在任何年龄 段,青壮年多见,男女发病率基本一致 ,最常累及纵隔和颈部淋巴结。CD的病因及发病机制尚未明确,目前多认为是人类疱疹病毒8型(HHV-8)、卡波西肉瘤疱疹病毒(KSHV)、自身免疫功能紊乱、副肿瘤综合征等引起的细胞因子风暴导致的系统性炎症反应。多种细胞因子如IL-6、血管内皮生长因子(VEGF)、IL-2、肿瘤坏死因子α(TNF-α)、IL-10和趋化因子CXCL-13等均与CD有关,其中IL-6是最重要的驱动因素,抗IL-6治疗也是美国FDA唯一批准的特发性MCD(iMCD)的治疗方案。CD病因的研究很重要,明确其发病机制可指导临床靶向用药、减少联合用药,继而减轻患者经济负担,改善患者临床预后,从而提高患者生活质量和生存率。第五版WHO淋巴造血系统肿瘤分类收编了CD,并将其分为三种独立的疾病,分别是单中心性巨大淋巴结增生症、特发性多中心性巨大淋巴结增生症(英文简称iMCD,KSHV-/HHV8-)、KSHV/HHV8病毒相关多中心性巨大淋巴结增生症(KSHV-/HHV8+、KSHV+/HHV8+)。单中心性Castleman病通常表现为单一部位淋巴结的肿大,偶尔也会因为肿大的淋巴结压迫周围组织而出现相关的临床表现,而多中心性Castleman病除了全身多处淋巴结肿大以外,还可能出现贫血、乏力、发热、盗汗等全身性症状。这其中iMCD是一种危及生命的亚型 ,临床症状也相对较重,涉及全身炎症症状、多克隆淋巴增殖和多器官系统功能障碍等,这些全身表现通常由IL-6在内的细胞因子风暴所引起。iMCD目前病因尚不明确。有研究发现,iMCD不良预后可能与RABPE1、DARS2、DNAH11、MTCL1 及 NCOA4的改变相关,尤其是编码L261F的NCOA4基因突变,在iMCD的发病机制中可能扮演重要角色。TAFRO综合征可以理解为一种较为特殊的iMCD,其临床表现为血小板减少、水肿、发热、网织纤维化和器官肿大、淋巴结肿大及肾功能不全为特征的全身性炎症。
CD的实验室检查缺乏特异性,目前并未作为诊断的必备条件,淋巴结肿大是CD患者最突出的临床表现。一般推荐增强CT扫描以观察肿大淋巴结,也可进行PET-CT检查,CD患者淋巴结病灶的代谢值一般要比恶性肿瘤低。多中心型CD患者应进行骨髓检查,以便排除潜在的其他疾病(如血液系统恶性肿瘤)。CD的诊断依赖病理,一般推荐完整切除淋巴结来进行病理诊断,对于完整切除活检有难度的病例,也可采用穿刺标本进行诊断。组织学上根据血管、生发中心的透明变性和浆细胞增生情况分为透明血管型、浆细胞型和混合型。透明血管型:显微镜下可见异常的淋巴滤泡和萎缩或退化的生发中心,周围可见小淋巴细胞组成的宽阔覆盖区域。可见数根小血管穿入,血管内皮明显肿胀,管壁增厚,后期呈玻璃样改变。血管周围有数量不一的嗜酸性或透明状物质分布。还可见到两个或更多紧密相邻的萎缩生发中心被 一个小淋巴细胞组成的覆盖区域包围。退化的生发中心通常呈透明样化,其内的淋巴细胞减少,主要由大量残余的滤泡树突状细胞组成,会产生按同心形排列呈典型的“洋葱皮样”外观,无系统性症状,常呈自限性,发展为滤泡树突状细胞肉瘤的风险很小。浆细胞型:镜下可见增生性B细胞滤泡(生发中心),通常也有一些退化的滤泡。滤泡间区的玻璃样血管改变没有或不明显,且可见弥漫的的浆细胞增生,滤泡中心常可见无定型的嗜酸性物质沉积,该型一般缺乏前述的“洋葱皮样”典型外观。混合型:兼具透明血管型和浆细胞型两者的组织学外观。 免疫组化:滤泡树突网表达CD21,浆细胞样树突细胞表达CD123、CD68、CD43。鉴别诊断:(1)反应性滤泡增生:Castleman病的生发中心是萎缩的,而反应性滤泡的生发中西一般增大,有极向、吞噬小体,一个滤泡没有2个或多个生发中心、血管垂直插入、套区洋葱皮样外观等特征,没有透明变性或明显浆细胞增生。(2)类风湿关节炎相关淋巴结病:虽然两者都表现为明显的滤泡增生和滤泡间浆细胞增生,并有透明嗜酸性物质沉积,但结合病史和血清类风湿因子阳性可鉴别两者。(3)血管免疫母细胞性T细胞淋巴瘤(AITL):在AITL的早期,肿瘤性异型细胞主要在滤泡间区浸润,高内皮静脉与透明血管型中增生的血管类似,但AITL中异型的肿瘤细胞胞质透亮,表达CD10、PD-1,AITL中CD21显示扩张的滤泡网位于B细胞滤泡外,需注意的是AITL中可含有萎缩的生发中心,另外早期的AITL中滤泡间区浸润的免疫母细胞EBER阳性。(4)套细胞淋巴瘤:套细胞淋巴瘤中的淋巴细胞常有异型性、轻链限制性,表达CD5、CyclinD-1,无滤泡间血管增生的特征。(5)滤泡性淋巴瘤:滤泡性淋巴瘤生发中心密集,滤泡间区减小,没有明显的套区增生,表达CD20、CD10、BCL-2和t(14;18)。
单中心性Castleman病预后呈良性,手术全切除是首选方法,治愈率可达90%左右,但无法全切除的病例仍是治疗上的挑战,目前临床上利用该病淋巴结高度血管化的特性,采取治疗性血管栓塞的方法联合放化疗。多中心性Castleman病异质性很大,尚无高效、标准的治疗方法,临床上需根据患者的疾病活动状态及具体分型进行分层治疗。部分多中心性Castleman病会出现症状“时轻时重”的波动,并非所有经过病理确诊的患者都需要积极干预,目前一般认为,若患者仅有多发淋巴结肿大,而没有明显的影响生活质量的临 床症状,则可以考虑等待、观察,而不急于进行积极的医疗干预。 对于症状明显,一般情况差,生活质量严重受损,或存在器官衰竭证据的多中心型CD患者,可考虑使用糖皮质激素控制炎症、化疗、免疫调节治疗、靶向治疗、抗病毒治疗等方案联合治疗。综述所述,CD 是一种尚未完全明确发病机制且尚无统一治疗标准的疾病,其临床表现的多样化及异质性,导致其在诊断方面非常困难,误诊率高,临床表现及体格检查往往难以诊断,影像检查对明确诊断的作用也很有限。在临床中 , 单中心性Castleman病预后较好,多中心性Castleman病具有临床表现多样性、缺乏特异性、预后差异较 大等特点,且预后相对较差。因此,术后应叮嘱患者坚持复查,警惕复发。
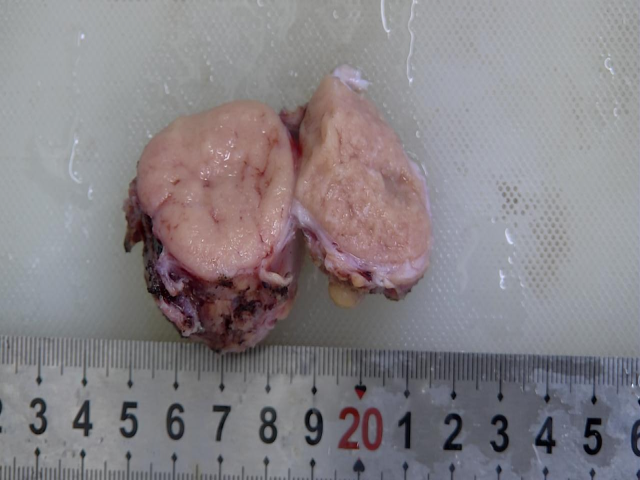
图片1 肿大的淋巴结
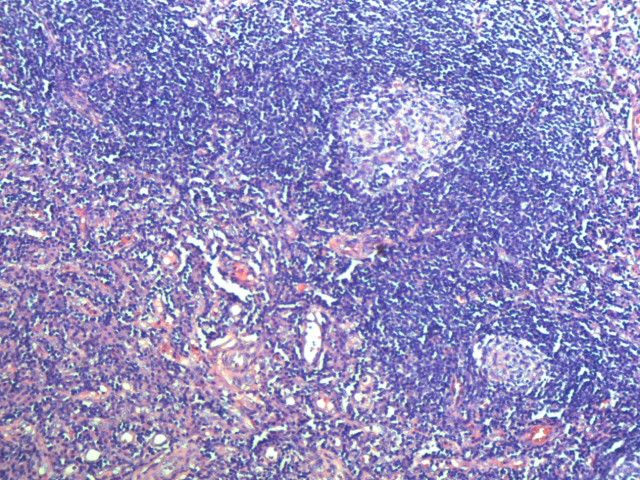
图片2 淋巴滤泡萎缩,滤泡间血管增生
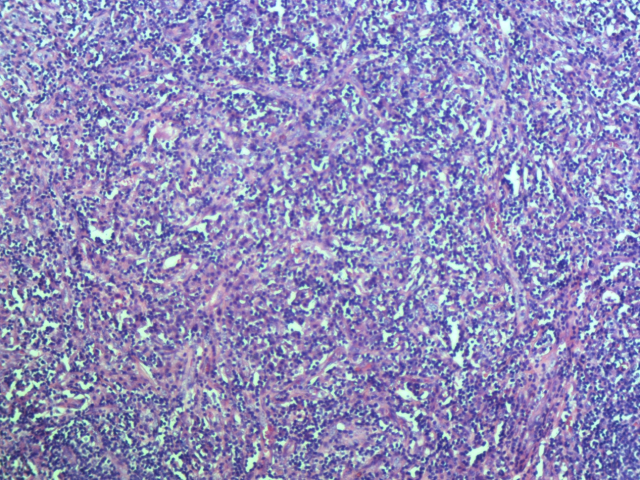
图片3 滤泡间血管增生
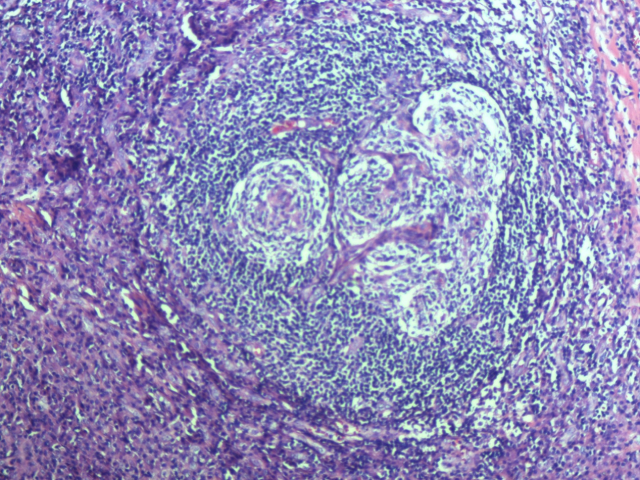
图片4 小血管穿入生发中心
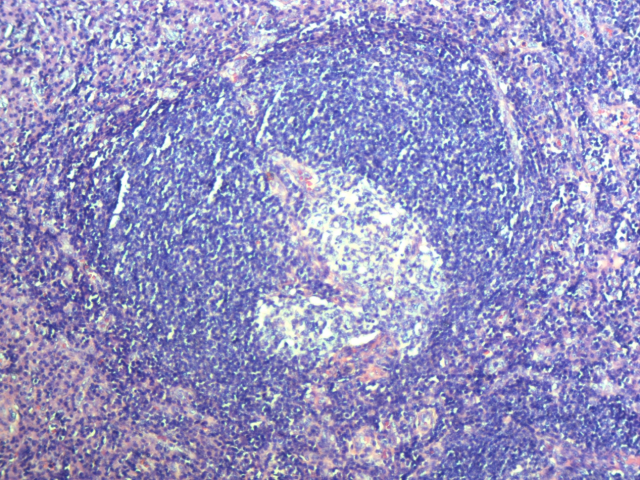
图片5 滤泡树突状细胞组成的“洋葱皮样”外观

图片6 CD38(+)免疫组化
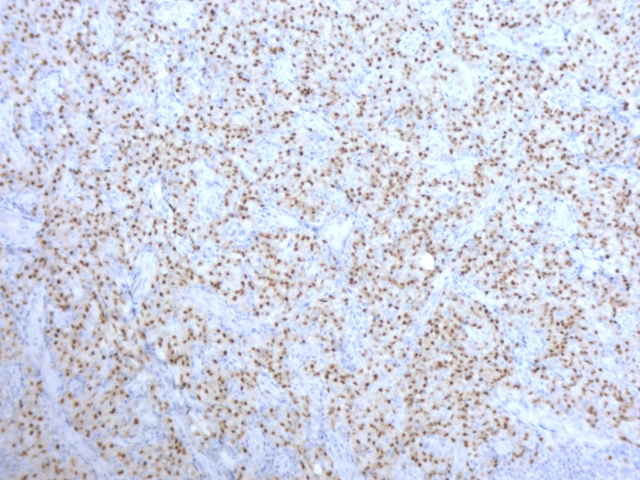
图片7 MUM-1(+)免疫组化
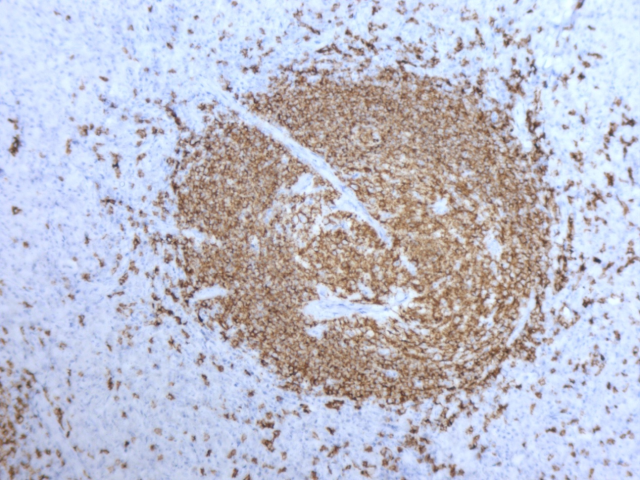
图片8 CD20(+)免疫组化





















共0条评论