[导读] 编译整理:强子
简介
乳腺叶状肿瘤的诊断,应根据多项组织学指标将其分为良性、交界性和恶性三种情况。尽管已有多项指南供参考,但实际工作中,乳腺叶状肿瘤的诊断及分级还是经常遇到困难,不管是粗针活检标本还是切除标本都是如此。
为了确定乳腺叶状肿瘤诊断及分级中的难点,新加坡中央医院病理专家Tan等人进行了相关问卷调查。该问卷为英文,包括了20个开放式及封闭式问题,通过电子邮件发给一线病理医师(practicing pathologists)。经归纳总结后,该问卷调查研究结果已发表在《Histopathology》。为帮助大家更好的了解相关内容并指导临床实践,我们将该文要点编译介绍如下。
研究结果
总计29个国家和地区的213名病理医师参加了调研,约半数(53%)是实际执业10年内。197人在医院或专业机构从业,35人仅从事乳腺病理,另有35人以乳腺病理为亚专科、但也做其他器官的病理;大部分(67%)并非专门从事乳腺病理。
45%的受访者在其工作中每年报告不到100例乳腺粗针穿刺活检标本,55%的受访者每年报告100例以上。对于乳腺切除标本来说,43%的受访者每年报告不足100例,其余57%每年报告100例以上。
就乳腺叶状肿瘤来说,大部分机构(54%)每年遇到10-50例(包括本单位及会诊),35%的机构每年遇到不足10例。就个体来说,绝大部分(73%)每年报告的乳腺叶状肿瘤病例数不足10例。
就具体组织学特征在叶状肿瘤诊断中的重要性来说,受访者给出的顺序由高到低依次为:间质细胞密度增加(84.4%)、间质过度生长(76.6%)、间质核分裂增加(67.8%)、间质非典型(61.5%)、间质呈分叶状(59.0%)、导管周围间质密度增加(58.0%)、肿瘤边界不规则(46.3%)、病变具有异质性(33.7%)。大部分(67%)受访者并不认为肿瘤大小是叶状肿瘤诊断中的重要指标,但有33%的受访者会考虑肿瘤大小。对于后者来说,选择1-5cm、5-10cm、≥10cm作为判断阈值的受访者比例分别为22%、39%、39%。
就经典评估指标来说,受访者认为下述指标对叶状肿瘤分级具有重要意义:核分裂活性(55.5%)、间质过度生长(54.0%)、间质非典型(51.9%)、间质细胞密度增加(41.7%)、肿瘤边界情况(38.9%,界清 VS. 浸润性)。
需要注意的是,就叶状肿瘤的三个分级来说,大部分(54%)受访者认为交界性是诊断难度最大的,41%的受访者认为良性叶状肿瘤是最难诊断的,仅5%的认为恶性叶状肿瘤诊断困难。43%的受访者表示曾遇到过叶状肿瘤内有恶性上皮性成分的情况(包括原位癌及浸润性癌),但这一点并不常见;大部分(70%)受访者强调,这类病变在他们报告病例中最多占5%。
近半数(49%)受访者表示,对于恶性叶状肿瘤的诊断来说无需所有组织学标准都满足(世界卫生组织意见建议需满足所有恶性标准);对于这些受访者来说,间质过度生长、非典型、核分裂增加是做出恶性诊断最重要的三个组织学特征。就恶性叶状肿瘤来说,最常见异源性成分有:脂肪肉瘤、软骨肉瘤、骨肉瘤、横纹肌肉瘤。31%的受访者并没有意识到按照目前的指南,叶状肿瘤无其他恶性特征时、有脂肪肉瘤并不能诊断恶性叶状肿瘤。有趣的是,50%的受访者在所有级别叶状肿瘤中见到过良性脂肪成分,但并不常见。
35%的受访者曾遇到过转移性叶状肿瘤,大部分(80%)为梭形细胞肉瘤转移,15%为混合型上皮-间叶成分转移,其余仅为恶性异源性成分转移(如横纹肌肉瘤)。
52%的受访者表示他们平时并不会常规应用免疫组化来诊断叶状肿瘤。最常用的免疫组化标记有CD34、Ki-67、p63、其他上皮性标记。受访者对分子检测在诊断中的意义非常矛盾:55%的认为并无帮助,因为病变具有异质性、对相应检测结果不熟悉、且费用高昂。
对于难以分类的病变来说,89%的受访者会采用诸如“细胞性纤维上皮性病变”、“纤维上皮性肿瘤”之类的名词;且73%的受访者仅限于在粗针穿刺活检标本中这样做。68%的受访者认为,在确定一个纤维上皮性病变是纤维腺瘤、还是叶状肿瘤的时候,年龄(40岁以上)是一个重要的决定因素。年轻患者的纤维上皮性病变中,遇到下述特征的几率更高:间质细胞密度增加、间质分叶状结构、间质核分裂增加。这类病变中,间质细胞密度增加的程度最多见为中等(52%),其次为轻度(44%)和显著(4%)。年轻患者的纤维上皮性病变大部分(74%)为核分裂≤5个/10HPF,22%为6-10个/10HPF,仅4%的病例核分裂>10个/10HPF。有位受访者表示,无其他特征提示叶状肿瘤的情况下,他们单位的病理医师会“忽略”幼年性纤维上皮性病变中的核分裂活性。对于间质分叶状结构增加、但并无叶状肿瘤其他特征的纤维上皮性病变来说,45%的受访者会诊断为纤维腺瘤,35%会诊断为纤维上皮性病变,17%会诊断为良性叶状肿瘤。在自由回复的部分中,有人提出分叶状结构的范围是很重要的考虑因素:三分之一以上的区域有结构上的分叶状表现,则会诊断为良性叶状肿瘤;低于这一范围则还是符合纤维腺瘤的诊断。
34%的受访者认为细胞性纤维腺瘤和良性叶状肿瘤的鉴别是个特殊的难题。59%的受访者认为临床特征和影像学表现是重要的考虑因素,35%的受访者表示会受叶状肿瘤病史的影响。3%的受访者会明确考虑种族因素。54%的受访者遇到过交界性叶状肿瘤的评估问题,良性和交界性叶状肿瘤区分中需考虑的指标除核分裂计数外,其他均并不客观、且相关做法似乎并不客观、且可重复性也不是很理想。
图例赏析

图1. 恶性叶状肿瘤中的软骨肉瘤分化。

图2.叶状肿瘤中的高分化脂肪肉瘤。如无其他恶性特征,仅此一点不足以将叶状肿瘤归为恶性,除非还存着其他恶性异源性成分。
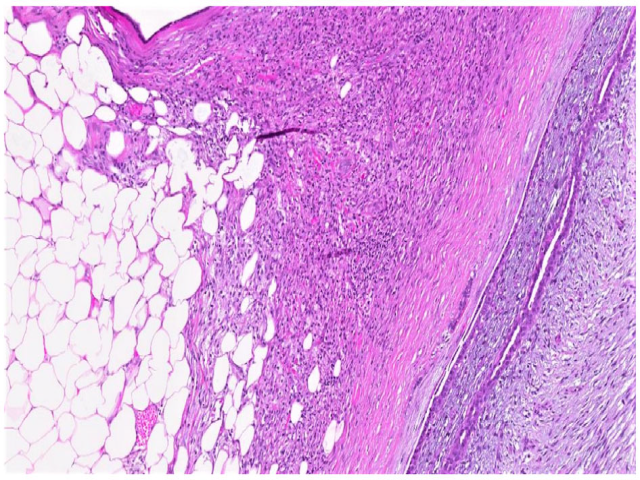
图3.交界性叶状肿瘤,图示不规则、穿透性的间质浸润,侵及周围脂肪组织。

图4.交界性叶状肿瘤,图示围绕上皮成分周围的间质细胞密度增加,且可见核分裂(本例高达5个/10HPF)。

图5.一例“灰区”病变。相关特征介于细胞性纤维腺瘤和叶状肿瘤之间。

图6.乳腺叶状肿瘤充分取材非常关键,尤其对于恶性叶状肿瘤来说,所有大体表现不一的区域均应充分取材。对于组织学表现为高级别恶性梭形细胞的乳腺病变来说,可能是化生性梭形细胞癌、恶性叶状肿瘤,罕见情况下可能是乳腺原发的肉瘤。这种情况下,广泛取材加必要的免疫组化检测,是确诊的关键。不过,恶性叶状肿瘤和乳腺原发肉瘤的鉴别可能不是那么重要,因为其组织学和遗传学特征具有显著重叠。
小结
叶状肿瘤明确分级的组织学标准,其实具有谱系性,因此导致相关判读及应用中存在观察者间差异。叶状肿瘤常有病变内形态学异质性,更是导致了分类困难。细胞性纤维上皮性病变和年轻患者的纤维上皮性病变常存在某些导致将其归为“灰区”的特征。粗针穿刺活检则是另一个诊断困难的问题。
点此下载原文献
参考文献
[1]Tan BY, Fox SB, Lakhani SR, et al. Survey of recurrent diagnostic challenges in breast phyllodes tumours. Histopathology. 2023;82(1):95-105.
doi:10.1111/his.14730



















共0条评论