[导读] 编译整理:强子
非浸润性前驱病变
浸润性生殖细胞肿瘤的前驱病变目前已被ISUP所接纳,即原位生殖细胞肿瘤(germ cell neoplasia in situ,GCNIS),此前曾称为生精小管内生殖细胞肿瘤-未分类(intratubular germ cell neoplasis,unclassified type,IGCNU)。生精小管内生殖细胞肿瘤也可见不同的类型,最常见为生精小管内精原细胞瘤、或生精小管内胚胎性癌(24%的病例伴胚胎性癌)。
原位生殖细胞肿瘤几乎总是会伴有浸润性生殖细胞肿瘤。大部分(>70%)的原位生殖细胞肿瘤患者会在7年内发生浸润性生殖细胞肿瘤。原位生殖细胞肿瘤不会表现为睾丸内精母细胞肿瘤,也不会表现为儿童型卵黄囊瘤或儿童型畸胎瘤,这类肿瘤的发生并无原位生殖细胞肿瘤。
两条3mm的睾丸活检标本即可确定出大部分原位生殖细胞肿瘤患者。因不育症而行睾丸活检的病例中,查出原位生殖细胞肿瘤的几率为1%;确诊为生殖细胞肿瘤后,对侧睾丸查出原位生殖细胞肿瘤的几率为4-5%。由于生殖细胞肿瘤伴生精小管内胚胎性癌的情况罕见,因此推测精原细胞瘤发生自原位生殖细胞肿瘤,但非精原的生殖细胞肿瘤也可发生自原位生殖细胞肿瘤。
具有原位生殖细胞肿瘤的睾丸大体正常或萎缩表现。镜下生精小管的细胞中,细胞核增大、核仁显著、核膜增厚,精子产生减少或缺失。原位生殖细胞肿瘤可累及部分小管而相邻小管为非肿瘤性。细胞局限于小管的基底膜内。
图1. 原位生殖细胞肿瘤,发生于精原细胞区。肿瘤位于基底膜和Sertolo细胞的紧密连接之间。
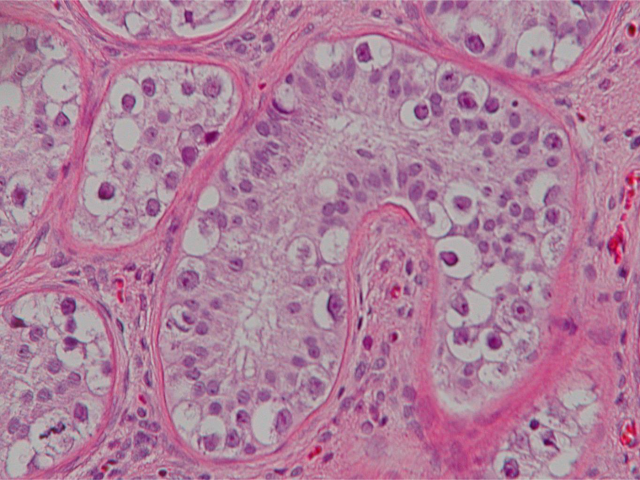
图2. 原位生殖细胞肿瘤。左侧的生精小管因肿瘤性生殖细胞的存在而扩张,肿瘤细胞体积大、胞质透明,细胞核大,可见核仁。生精小管的基底膜增厚,且并无精子产生。这些表现与右侧未被原位生殖细胞肿瘤累及的生精小管形成对比。
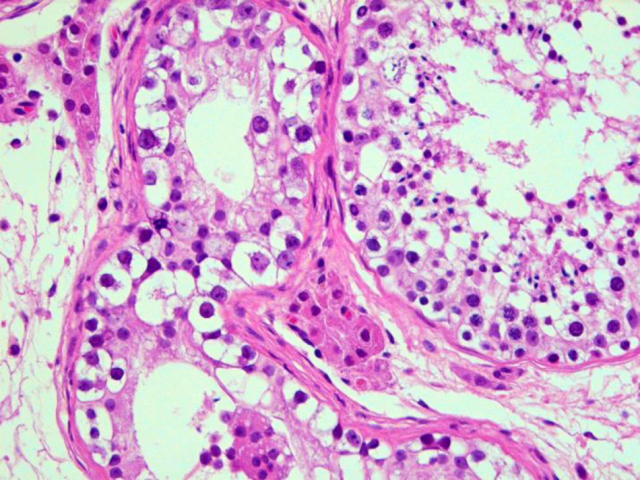
如果是精原细胞瘤的细胞充满生精小管并使其扩张,则称之为生精小管内精原细胞瘤。这种情况下,精原细胞瘤的细胞和原位生殖细胞肿瘤形态学表现相同,且包括核型异常、DNA成分多、超微结构、组织化学及免疫组化方面的很多特征都有相似之处。也就是说原位生殖细胞肿瘤为糖原阳性,同时均一表达D2-40,这也是最具特异性的免疫标记。OCT3/4也是原位生殖细胞肿瘤的一个有效细胞核标记,在非肿瘤性精母细胞和精原细胞为阴性。PLAP染色为细胞质及细胞膜着色。CD117(c-kit)也是阳性,但在正常生殖细胞也有着色。相反,精原细胞为PLAP阴性,正常精母细胞仅罕见PLAP阳性。原位生殖细胞肿瘤的DNA成分为三倍体或超三倍体。
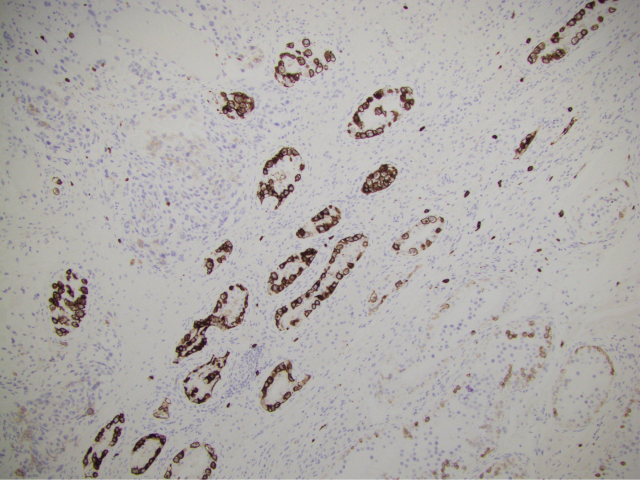
图3. 原位生殖细胞肿瘤免疫组化CD117染色,相应生精小管呈“珍珠串”样表现;左上方为浸润性肿瘤成分,右下方为非肿瘤性生精小管,有弱阳性着色(原文标注为无着色,译者注)。
原位生殖细胞肿瘤的治疗一般仅为放疗,尤其双侧病例。单侧病例者也可考虑睾丸切除。
睾丸的浸润性肿瘤
生殖细胞治疗占睾丸肿瘤的95%。性腺外也可发生于生殖细胞肿瘤,如松果体、纵隔、腹膜后。某些情况下,发生生殖细胞肿瘤的风险升高,具体如:隐睾症,此前有睾丸肿瘤病史,生殖细胞肿瘤患者的一代亲属,性腺发育不全,雄激素不敏感综合征。隐睾患者的睾丸固定手术并不会增加生殖细胞肿瘤的风险,但仍需常规检查告诉。有隐睾症病史的患者需在18岁时对双侧睾丸进行1-3次活检以尽早检出原位生殖细胞肿瘤。
睾丸的浸润性生殖细胞肿瘤中,约三分之一是精原细胞瘤,三分之一是非精原细胞的生殖细胞肿瘤(non-seminomatous germ cell tumor,NSGCT),三分之一是混合型。目前已明确,成人生殖细胞肿瘤的遗传学改变主要是染色体12p;最近的研究还发现了纯粹精原细胞瘤和混合型生殖细胞肿瘤中精原细胞瘤之间表达有所不同的基因。
浸润性生殖细胞肿瘤的鉴别诊断非常宽泛,其中包括了非生殖细胞来源的Sertoli细胞肿瘤和淋巴瘤,具体详见表2。
表2.睾丸生殖细胞肿瘤鉴别诊断概述

表2解读:
1.精原细胞瘤 VS. 胚胎性癌:前者可有局灶坏死,但细胞核为方形,胞质透明,有纤维血管间隔,伴淋巴细胞,免疫表型CD30-、AE1/AE3-、SOX2-、c-kit+、D2-40+;后者淋巴细胞或肉芽肿极少,形成腺体或乳头状结构,免疫表型CD30+(化疗后例外)、SOX2+、c-kit大多为-,D2-40-。不过二者也有某些共同点,如可以有衬覆扁平细胞的微囊、透明小球、条带样基底膜沉积,免疫组化OCT3/4+;
2.精原细胞瘤 VS. 卵黄囊瘤:前者的微囊性表现时,间隙为水肿表现,且囊腔衬覆为精原细胞瘤的细胞而不是扁平型细胞,免疫表型AFP-、AE1/AE3-、OCT3/4+;后者细胞核变异更显著,局灶的微囊衬覆细胞为扁平型,有透明小球、条带状基底膜沉积,血清AFP升高较多,免疫组化AE1/AE3+、AFP+、OCT3/4-、GPC3+。
3.精原细胞瘤 VS. Sertoli细胞肿瘤:前者细胞核呈方形,一般无小管结构,免疫组化inhibin-、OCT3/4+;后者一般形成小管结构,可有透明细胞,但细胞核较小、核仁不明显,无原位生殖细胞肿瘤,免疫组化inhibin±、OCT3/4-、PLAP-。
4.精原细胞瘤 VS. 淋巴瘤:前者可有生精小管内生长,但细胞核为方形,有纤维血管分隔,可有肉芽肿,无浆细胞样的染色质,单侧发生,免疫组化CD20-、CD45-、OCT3/4+;后者虽然也可有生精小管内生长,但并无方形细胞核,染色质呈浆细胞样,无原位生殖细胞肿瘤,常为双侧受累,免疫组化CD20+、CD45+、OCT3/4-。
——未完待续——
往期回顾:
与时俱进学病理-睾丸生殖细胞肿瘤(一)

















共0条评论