[导读] 印戒细胞是指细胞内充满黏液的液泡将深染细胞核挤压到细胞一侧,形成印戒特征性表现,印戒细胞癌(SRCC)是肿瘤细胞超过50%则为印戒细胞,临床罕见一类黏液腺癌,最常出现于胃、结肠、胰腺和胆囊等。——本文作者:王学利
1 引言
印戒细胞是指细胞内充满黏液的液泡将深染细胞核挤压到细胞一侧,形成印戒特征性表现,印戒细胞癌(SRCC)是肿瘤细胞超过50%则为印戒细胞,临床罕见一类黏液腺癌,最常出现于胃、结肠、胰腺和胆囊等,原发膀胱者少见。膀胱原发性印戒细胞癌(primary bladder signet-ring cell carcinoma,PBSRCC)是一种非常罕见的腺癌亚型,约占膀胱肿瘤0.24%,由Since Saphir在1955年首次描述。临床上对PBSRCC最重要鉴别诊断是浆细胞样变尿路上皮癌,因后者也具有显著印戒细胞样细胞群。2016年WHO泌尿系统肿瘤分类PBSRCC属于浸润性尿路上皮癌,称为浆细胞样/印戒细胞样/弥漫型亚型,均为膀胱尿路上皮癌亚型,故在新分类该肿瘤不再归类为腺癌。PBSRCC临床表现无特异性,恶性程度较高,早期诊断困难,临床预后差。
2 组织学起源
发病机制目前仍存有争议,文献报道有三种理论:第一种起源于尿路上皮表面或腺性膀胱炎区域内上皮经过化生转化而来,由于慢性膀胱结石和炎症反复刺激,可不伴巢状结构产生,导致尿路上皮细胞柱状化生,获得具有分泌功能的细胞,进一步发展为肿瘤。第二种起源于独立的印戒细胞,存在于正常尿路上皮中或胚胎脐尿管发育过程中残留上皮;第三种直接从全能尿路上皮细胞进化而来,不经过化生阶段,由于慢性刺激炎症或结石反复刺激,刺激部位向下生长,被周围结缔组织包裹形成巢状结构,发生囊性退变使其进一步分化为具有分泌功能的柱状上皮细胞,获得生成黏液的能力。此外研究认为SRCC可能在腺癌基础上经过尿液中致癌物质进一步作用,细胞失去分化能力,形成小型未分化细胞,黏液聚集于胞浆中,将胞核挤向一侧,形成典型SRCC。
PBSRCC可能具有独特的肿瘤发生机制,与膀胱尿路上皮癌相比,具有侵袭性更高生物学行为。有假说认为胶样癌的黏多糖干扰宿主免疫细胞对肿瘤细胞的辨别力,后者更易侵入周围组织,导致淋巴结早期转移。其他研究认为PBSRCC肿瘤生物学行为和早期转移可能是基质金属蛋白酶高表达和黏附分子(如E-cadherin)低表达所致。
3 临床特征
临床主要表现为血尿及下尿路刺激症状,其它少见症状如便秘、大便失禁、背部疼痛、少尿等,因其症状无特异性,诊断困难。中老年男性多发,多发于50 -80岁,男女比为3:1。PBSRCC常表现出特殊生长方式,即在膀胱壁内浸润生长,表现为弥漫性膀胱壁增厚,而无明显肿物。早期膀胱黏膜表面病变部位不明显且范围小,呈黏膜下浸润性生长,难以早期诊断而导致病变诊治延误。因此对于无痛性血尿患者,膀胱镜检查未发现明显病变时,应留尿沉渣找肿瘤细胞,或对膀胱黏膜可疑部位及膀胱肿瘤好发部位,如膀胱三角区及输尿管开口处等部位行活检送病理检查,以期早期发现肿瘤病变。
B超主要表现为低回声区及局部膀胱壁增厚,CT主要表现膀胱壁局部增厚,若肿瘤浸润范围较广较深可表现为膀胱壁弥漫性增厚,膀胱挛缩、容量减少,侵犯输尿管口周围时可引起双侧上尿路积水。CT较B超在判定肿瘤大小、膀胱壁厚度改变、淋巴结转移等情况更有优势。病理检查是膀胱肿瘤确诊金标准,而膀胱镜检是常用的检查手段。PBSRCC浸润性生长生物学特性使其在膀胱镜下往往并无突出的新生物,大约有一半患者无明显黏膜改变,常常表现为水肿样改变,所以膀胱镜早期诊断困难,确诊时常常已到中晚期。
4 诊断及鉴别诊断
大体有典型广基而较僵硬的丘状肿块,也可呈外生性、乳头状、结节状、溃疡型或浸润性,呈弥漫性纤维和皮革样膀胱壁增厚,切面常呈胶冻样,表面有坏死组织、溃疡以及细小结石附着,肿瘤可在膀胱表面任何部位发生,绝大多数表现为单个病灶。镜下癌细胞呈大片印戒样癌细胞、腺管样结构及黏液池结构,常混有其他类型的癌,如尿路上皮癌等;由于细胞浆内聚集的黏液将细胞核挤向一侧,核大深染偏位,似浆细胞,使癌细胞呈典型印戒状,胞质丰富透明或嗜酸性,部分癌细胞由于发生破裂导致黏液外溢形成黏液池。SRCC有两种亚型:一种是印戒细胞漂浮在由稀疏纤维组织形成的黏蛋白池中;另一种亚型表现为弥漫性浸润的印戒细胞伴有鳞状基质,特征与皮革胃相似。弥漫浸润膀胱黏膜固有层和肌层,脉管内可见癌栓。
组织化学染色AB/PAS阳性,免疫组化标记EMA和CEA阳性;CK20、CDX 2阴性,CK7多为阳性。文献指出29%病例CK20表达可为阳性,CK7表达可为阴性。电镜下癌细胞内有大量圆形黏液颗粒,中等电子密度,黏液多糖物质呈细颗粒状态。
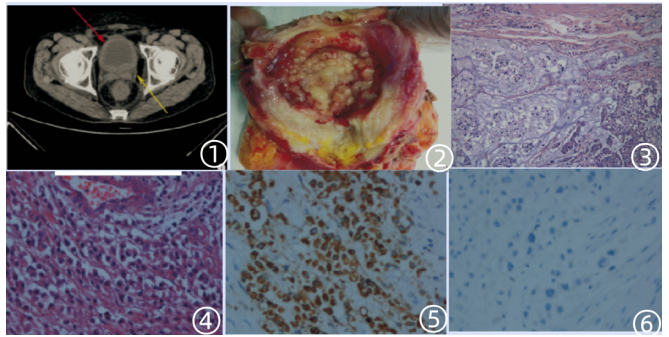
图1肿瘤影像学;
图2肿瘤大体;
图3低倍镜下黏液腺癌和伴SRCC;
图4高倍镜下SRCC;
图5肿瘤细胞CEA弥漫强阳性;
图6肿瘤细胞CK20阴性;
图片来自于参考文献,如有侵权,请联系删除。
PBSRCC应与转移性SRCC鉴别,后者多起源于胃肠道,部分患者以泌尿系转移灶症状为首发症状,PBSRCC应行胃肠道检查确定是否有胃肠道原发性。PBSRCC因症状无特异性,鉴别诊断困难,主要依据病理组织学检查确诊。石群立等通过对原发性与转移性SRCC进行对比研究,提出可通过以下特点排除转移性癌可能: ①转移性癌往往先有原发病变表现或有相关辅助检查结果支持。②癌细胞中混有尿路上皮癌等其他成分时,原发性癌可能性大。而消化道转移癌的成分比较单一,癌细胞常呈巢片状分布。③胃肠道发生SRCC易沿淋巴道转移至胃肠周围及远处淋巴结或沿腹膜种植转移或直接侵袭临近脏器,而转移至膀胱尿道者非常罕见。④膀胱镜下转移癌侵及膀胱,穿透膀胱肌层累及膀胱黏膜者,膀胱黏膜常呈泡沫状,僵硬,呈片状凹凸不平;PBSRCC表现为弥漫性膀胱壁增厚,黏膜表面病变范围很小而不形成明显肿物,膀胱镜检查很少能精确指出异常区域。
若要诊断PBSRCC还需要对膀胱脐尿管癌进行必要了解。膀胱脐尿管癌特征表现在:①肿瘤多发生在膀胱顶部前壁;②在肿瘤与表皮上皮间有明显界限,肿瘤集中于膀胱壁即肌间或更深部而非黏膜层;③在膀胱其他部位没有腺囊性膀胱炎及肠上皮化生;可见到脐尿管残余;④排除其他部位原发灶转移可能。从以上几点可对膀胱脐尿管SRCC和PBSRCC进行区别。之所以对PBSRCC进行详细鉴别是因为不同类型处理方式是不同的,脐尿管性腺癌通常行膀胱部分切除,而非脐尿管性腺癌则需行膀胱根治性切除。
5 临床治疗及预后
临床现将手术作为其治疗性手段,主要包括经尿道病变切除术、膀胱部分切除术、膀胱根治性切除术及尿液转流术。有学者倾向于选择膀胱根治性切除术而不是膀胱部分切除术,同时应注意是否行盆腔淋巴结清扫,因为影像学检查并不能全部显示局部浸润。当然对于少数体积较小、境界清楚PBSRCC或脐尿管SRCC,膀胱部分切除术或经尿道膀胱肿瘤切除术仍可做为首选,而且这类患者预后通常较好。该肿瘤对放疗反应较差。
PBSRCC预后差,5年平均生存率为27%-30%。约25%患者在诊断时发现有远处转移,60%患者在1年内死亡。原因包括出现症状时间较晚、无症状进展期较长、多种治疗方式疗效不佳及肿瘤生物学表型的侵袭性较高,非脐尿管肿瘤、癌胚抗原指标升高及膀胱弥漫性皮囊样组织改变也可能与预后较差相关。与膀胱黏液癌、乳头状和未分类的膀胱肿瘤亚型相比,PBSRCC的5年生存率最差。
6 小结
PBSRCC发病率非常低,临床表现、影像学及膀胱镜下特征与无明显差异,呈现浸润性生长生物学特性,恶性程度高,预后较差,该病确诊主要依靠病理学检查,同时需要对其原发及继发性进行鉴别。手术治疗是主要的治疗方法,辅助内科治疗效果还有待进一步研究发现。而术后定期复查是不可缺的。对PBSRCC做到早发现、早鉴别、早期断及正确的手术治疗,可使患者获得更好的预后。
参考文献
[1]邢继章,姚志勇,孙斌,等.根治性膀胱全切治疗原发性膀胱印戒细胞癌1例报告及随访观察[J].临床泌尿外科杂志,2015,30(03):258-259.DOI:10.13201/j.issn.1001-1420.2015.03.019.
[2]张宇,张艺铭,王军,等.膀胱原发性印戒细胞癌的临床特点及其预后影响因素分析[J].河南外科学杂志,2019,25(06):21-23.DOI:10.16193/j.cnki.hnwk.2019.06.009.
[3]杨博,周波,孙中义,等.原发性膀胱印戒细胞癌2例报告并文献复习[J].现代泌尿生殖肿瘤杂志,2015,7(03):154-156.
[4]许晖阳,王道虎.原发性膀胱印戒细胞癌1例并文献复习[J].罕少疾病杂志,2017,24(05):32-34.
[5]彭云鹏,庄岩,范利,等.原发性膀胱印戒细胞癌—附2例报告及文献复习[J].中国校医,2015,29(07):551-553+561.
[6]胡洋洋,李维远,杨登科,等.原发性膀胱印戒细胞癌年轻患者1例报告[J].现代泌尿外科杂志,2020,25(08):760+764.
[7]王劭亮,罗恋凡,王勇,等.原发性膀胱印戒细胞癌的研究进展[J].武警医学,2021,32(03):255-258.DOI:10.14010/j.cnki.wjyx.2021.03.021.
[8]孙屏,吕慧,肖燕,等.伴有印戒细胞癌的膀胱原发性非脐尿管型腺癌11例临床及病理分析[J].江苏医药,2017,43(13):955-958.DOI:10.19460/j.cnki.0253-3685.2017.13.016.
[9]李曾,廖洪,毛顿,等.原发性膀胱浆细胞样/印戒细胞尿路上皮癌的临床特征和诊治分析[J].现代泌尿生殖肿瘤杂志,2018,10(01):16-21.














共0条评论