[导读] 作者:宁青青 图像来源自作者。
脾脏边缘区淋巴瘤概述
一、简介
在世界卫生组织分类的最新更新中,边缘区B细胞淋巴瘤包括粘膜相关淋巴组织的结外边缘区B细胞淋巴瘤(EMZL),也称为MALT淋巴瘤,脾边缘区B细胞淋巴瘤(SMZL)含或不含绒毛淋巴细胞,结外边缘区B细胞淋巴瘤(NMZL)含或不含单核细胞样B细胞。这是三种不同的临床实体,具有特定的诊断标准和不同的遗传特征、临床行为和治疗意义。
二、定义
脾脏边缘区淋巴瘤( SMZL)是一类发病率较低的惰性非霍奇金淋巴瘤,起源于次级淋巴滤泡的边缘区记忆B淋巴细胞,多见于中老年人,患者年龄多大于50岁,无性别差异。
三、临床表现
最显著的特征为脾大,脾门淋巴结常受累,常不累及浅表淋巴结和结外组织,大多数患者存在外周血和骨髓受累。SMZL患者通常有淋巴细胞增多、贫血、血小板减少的表现。
四、诊断标准
2008年MATUTES等提出了SMZL最低诊断标准,符合以下1项即可诊断SMZL:
(1)脾脏组织活检+慢性淋巴细胞白血病( CLL)免疫表型积分≤2分;
(2) 典型细胞形态学表现+CLL免疫表型积分≤2分+CD20阳性细胞窦内浸润(如脾组织无法获得)。
因此,目前临床怀疑为SMZL的患者,在缺乏脾脏病理的情况下,典型血液和骨髓细胞形态学+免疫表型+窦内CD20阳性细胞浸润也可以确诊为SMZL。
五、病理改变
肉眼表现:脾脏体积均匀增大,重量增加,可达1~3kg,质地较硬;切面无明显包块,但白髓区明显扩大,见均匀分布的粟粒大小的结节,可伴灶性或多灶性坏死。
镜检:
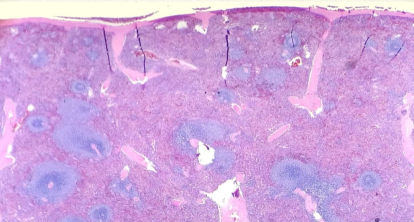
正常脾脏, 脾脏分为红髓和白髓两部分。白髓分为B细胞滤泡区、 T细胞区、滤泡周围区。T细胞区位于小动脉周围。
病变脾脏:低倍观,病变主要分布于白髓区,表现为在脾小体的生发中心外有密集的体积小的淋巴细胞分布,而致其脾小体的边缘区变宽,套区结构消失,甚至部分或完全取代生发中心。
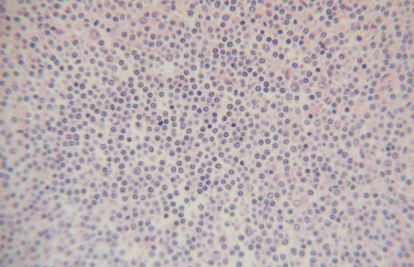
病变常同时累及红髓,表现为脾窦内瘤细胞聚集或小淋巴细胞成片分布。

高倍观:肿瘤细胞的形态多样,主要是中心细胞样细胞及单核样细胞,还可见小淋巴细胞样细胞,浆细胞,以及少数散在分布的中心母细胞样细胞。少见核分裂。
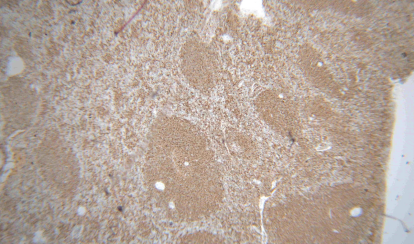
脾门淋巴结镜检易见典型的边缘区增生模式,为诊断与分型提供线索。
单核细胞样B细胞为形态较一致的中等大小,圆形,胞质淡染或透明,核类圆形或肾形、稍大于淋巴细胞,染色质较疏松,核仁不明显。与单核细胞样B细胞有关的恶性淋巴瘤是淋巴结边缘带B细胞淋巴瘤(单核细胞样B细胞性淋巴瘤),低度恶性的粘膜相关性淋巴瘤。
六、免疫表型
瘤细胞表达B细胞分化抗原CD20和CD79а,也表达细胞表面IgM和IgD;
瘤细胞不表达CD5、CD23、CD10、,BCL6、CD103、Cyclin D1和An-nexin,Ki-67阳性细胞主要分布于脾小体的生发中心,而肿瘤浸润区的Ki-67阳性细胞常呈散在分布。存在免疫球蛋白重链和轻链基因的克隆性重排。
CD20
七、遗传学
72%的SMZL有遗传学异常,其中有3种以上遗传学异常者占53%,近半数的病例有染色体7q31.32等位缺失。高通量测序研究发现SMZL存在KLF2高频突变(21.6% ),并据此将SMZL分为KLF2突变与非突变两个亚型,且与该肿瘤的发生与演进有关。SMZL中NOTCH2突变率为21.1%。
八、鉴别诊断
SMZL的诊断是在排除其他组织学类型的小B细胞肿瘤的基础上进行的,需要与该肿瘤鉴别的其他小B细胞淋巴瘤有:
①慢性淋巴细胞白血病/小B淋巴细胞淋巴瘤( CD5+, CD23+) ;
②毛细胞白血病(CD103+,annexin+ ,抗酒石酸酸性磷酸酶+;BRAF V600E 突变);
③套细胞淋巴瘤(cyclin D1 +, CD5+, SOX11 +/-) ;
④滤泡淋巴瘤(CD10+, BCL6+) ;
⑤淋巴浆细胞淋巴瘤发生于骨髓,鲜有脾脏累及。
九、治疗及预后
SMZL的治疗方法主要包括观察等待、脾脏切除术、利妥昔单抗单药治疗、免疫联合化疗、抗病毒治疗等。SMZL通常呈惰性,患者中位生存时间超过10年,约10%的患者会发生大细胞转化,预后较差。
参考文献
[1]刘彤华主编:刘彤华诊断病理学(第四版),人民卫生出版社,2018.
[2]刘苍春;张静宜;高静;陈怡;范丹;及月茹;郝淼旺;刘利.33例脾边缘区淋巴瘤患者的临床分析[J].检验医学与临床,2022,(05):663-666.


















共0条评论