[导读] 编译整理:强子
口腔中其他情况的异型增生
HPV相关口腔上皮异型增生
口咽部及生殖道病理中,HPV相关的癌已基本明确。最近几十年也已证实,HPV相关口腔上皮异型增生具有独特组织学特征。该组病变好发于舌部及口底,常与高危型的16型HPV有关。除免疫组化p16过表达外,该组病变一般表现为过度角化、角化不全、核碎裂、凋亡,伴极少或局灶的挖空细胞。
(所有图片均可点开查看大图)
图1. HPV相关口腔上皮异型增生,形态学表现为上皮厚度增加、有高级别异型增生且表层角化不全(A);黏膜中到上层出现核分裂增多、挖空细胞及凋亡(B);免疫组化p16在受累黏膜呈弥漫强阳性的团块状着色(C)。
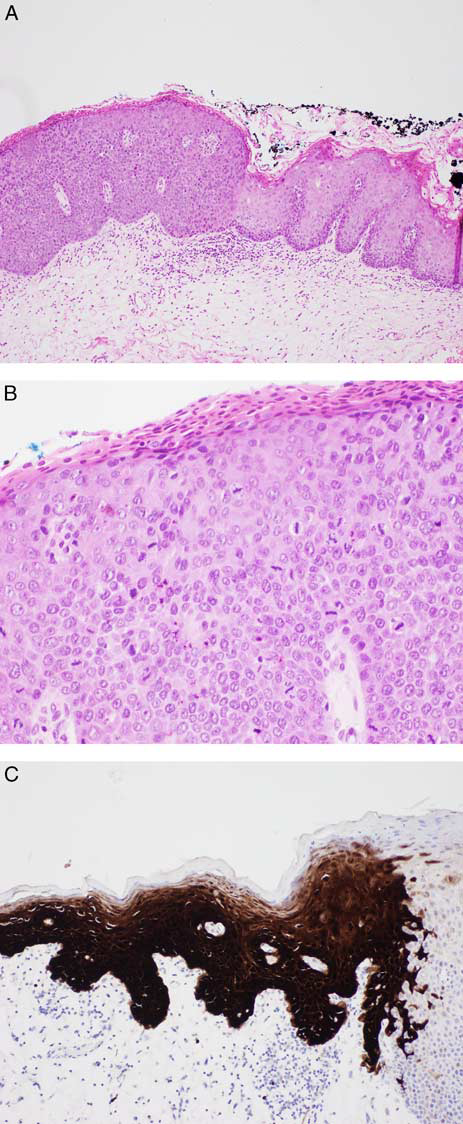
HPV相关口腔鳞状细胞癌的发生率为4%至6%,在口腔潜在恶性病变中的占比变化较大,从1%到24%不等。不过,与口咽部鳞状细胞癌不同,口腔HPV相关异型增生的预后还并不完全清楚,因此并不建议对口腔上皮异型增生并不常规进行免疫组化p16检测。
增生性疣状白斑
增生性疣状白斑是口腔潜在恶性病变中的一种独特临床表现,见于老年女性、表现为多灶性病变。该病一般发生于牙龈及牙槽嵴,即使多处局灶切除,经数年也会进展为口腔鳞状细胞癌。
需要注意的是,增生性疣状白斑同一患者的不同部位活检可呈不同组织学特征:一般呈显著的波纹状过度角化;黏膜呈疣状增生,伴外生性和/或内生性的表皮突球形拉长;常见苔藓样炎症。很大一部分(80%至84%)增生性疣状白斑仅有轻度的细胞学非典型,因此诊断该病变应注意评估结构改变。如果存在显著细胞学非典型,应考虑诊断为口腔上皮异型增生。
图2. 增生性疣状白斑累及硬腭右后方及右上颌磨牙、前磨牙对应腭部黏膜处(A)。组织切除标本切面可见黏膜呈疣状增厚(B)。组织学具有显著外生性和内生性成分(C),表皮突显著增厚、增宽,具有轻度细胞学非典型(D)。
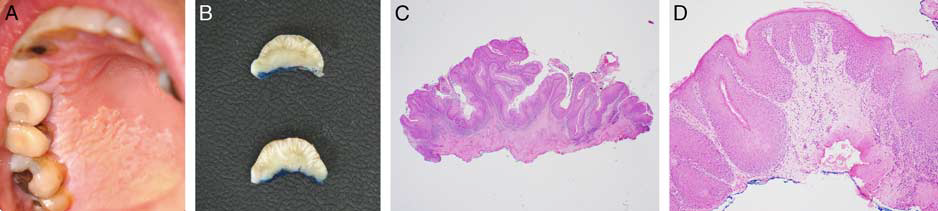
增生性疣状白斑可进展为疣状鳞癌、乳头状鳞癌或经典型口腔鳞癌。有文献提出了增生性疣状白斑标准化评估及报告的专家共识指南,其中提出了一个藤壶状(barnaculate)鳞状细胞癌的名词,且指出这一病种和增生性疣状白斑关系密切。所谓藤壶状鳞状细胞癌是指表层有厚厚的角化、并伴显著宽条带状扩展鳞状上皮的较大肿瘤,无经典型鳞状细胞癌时候的黏膜下浸润表现。
组织学类似口腔上皮异型增生的情况
组织学类似口腔上皮异型增生的病变,即口腔黏膜伴反应性和/或修复性改变的某些病种。反应性或修复性改变与口腔上皮异型增生的鉴别可能很有挑战性。相关诊断及后续恰当处理,需要与外科医师或口腔科医师密切联系,尤其要结合临床表现、术中考虑等。某些结构改变一般出现于口腔上皮异型增生而不见于反应性改变,如正常和异型增生上皮之间突然交界、表皮突呈水滴状;某些细胞学特征也有助于口腔上皮异型增生和相似病变的鉴别,如细胞核大小与形状之间存在显著差异、细胞核轮廓不规则。
真菌感染
慢性增殖型念珠菌病(chronic hyperplastic candidiasis)临床上可类似白斑。真菌感染多诱发包括微脓肿形成在内的中性粒细胞浸润形成的炎症反应。真菌成分存在于角化不全碎屑内并沿黏膜表面侵袭,也可类似增生性表现。如果HE染色切片中不易识别,可通过PAS染色和PAS-D染色来显示真菌孢子及菌丝。
图3. 口腔上皮异型增生鉴别诊断之念珠菌:(左)舌背面的念珠菌性白斑;(右)组织学检查可见黏膜水肿、中性粒细胞浸润,表面有真菌菌丝;所有细胞的细胞核呈均一增大,有核仁;插图示PAS-D染色中的真菌菌丝。
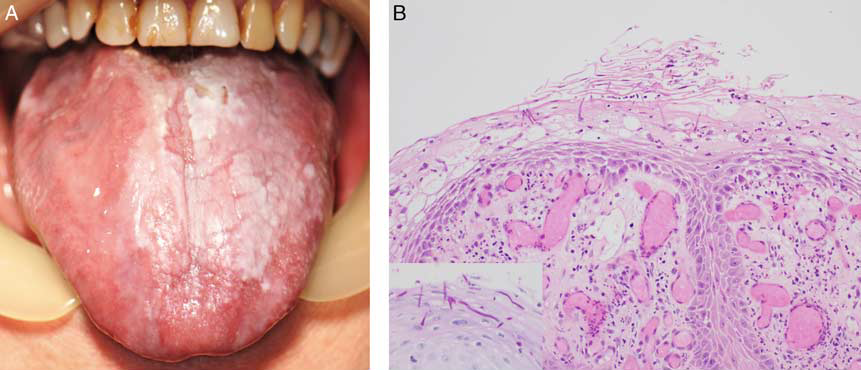
需要注意的是,口腔上皮异型增生中也可存在真菌菌丝。因此仅有真菌菌丝不能排除口腔上皮异型增生,还是要仔细的评估黏膜的结构及细胞学特征。炎症改变一般表现为黏膜均一的棘层增生,并无突然交界的情况。此外,细胞核均一增大、有小而均一的核仁,但细胞核大小之间并无显著差异、无多个核仁。对于鉴别困难的情况,可以按照真菌感染治疗、间隔6-8周后再次活检。
口腔扁平苔藓
口腔扁平苔藓一般表现为双侧、对称性的多灶性病变,在相当长的一段时间里,病情严重程度反复多变。约20%的患者可见其他部位的受累,如皮肤、外生殖器。特征性临床表现为相互交织的白色条纹。组织学上表现为界面性黏膜炎,即黏膜或黏膜固有层交界处有带状的淋巴细胞浸润,且淋巴细胞可外溢至上皮基底部。可见表皮突呈锯齿状拉长。基底层的细胞可呈水肿变性、角化不良表现。相关黏膜的组织学表现不一,具体取决于临床的不同表现,如增生、萎缩、糜烂。
图4. 口腔上皮异型增生鉴别诊断之扁平苔藓:(左)条纹状及斑片状,累及舌背部中央的两侧;(右)组织学上,表现为沿着黏膜/黏膜固有层交界处的致密苔藓样淋巴细胞浸润, 且上皮内有显著的淋巴细胞渗入;同时有表皮水肿,细胞核轻度且均一的增大,细胞核的极向仍在。
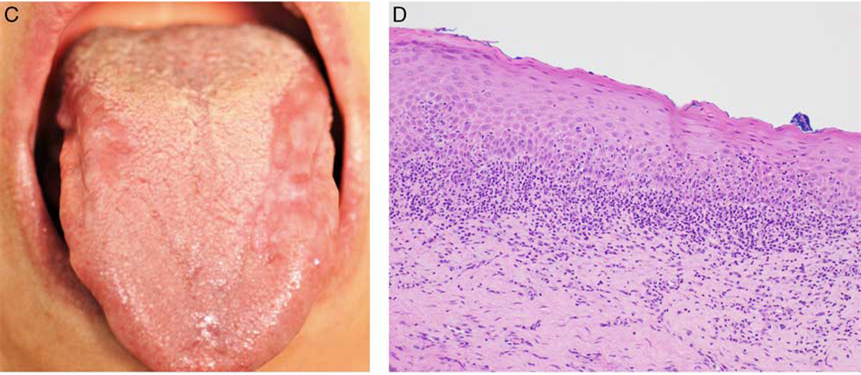
需要注意的是,口腔上皮异型增生中25%至30%的病例也可有苔藓样炎症,会导致鉴别困难。不过,口腔扁平苔藓是一个临床诊断,只有结合一定的临床表现才可诊断这个病种。口腔扁平苔藓和口腔上皮异型增生中都可出现白色条纹;但口腔上皮异型增生并无双侧、对称性的临床特点。口腔扁平苔藓和口腔上皮异型增生中都可有棘层松解及角化不良细胞,但后者同时存在其他结构改变,如表皮突呈水滴状。关键是识别出存在的口腔上皮异型增生并确定及级别,此时就不再建议用苔藓样异型增生的名词了。
其他良性苔藓样病变
口腔上皮异型增生鉴别诊断中,需注意一系列伴苔藓样炎症的良性病种,具体如黏膜类天疱疮(mucous pemphigoid)、药物反应、对汞合金及肉桂(cinnamon)的反应、移植物抗宿主病、狼疮。所有这些病变都有特殊的临床表现及组织学特征,因此相关鉴别必须注意结合临床表现及病史。这方面资料早在2017年就已有详尽综述,感兴趣的同仁可以进一步查阅资料。需要注意的是,随着新型抗癌药物免疫检查点抑制剂的应用增加,该类药物导致的口腔苔藓样病变逐渐增多。
外伤性角化病
外生所致过度角化,是由于咬合、牙齿修复的尖锐处、牙冠及牙齿、不合适的假牙、不适当的刷牙等长期摩擦或擦伤所致。黏膜一般表现为表浅改变,如角质层撕裂、杂乱的角化不全、角化不全碎屑中有细菌定植。表皮突呈锯齿状增生、细胞水肿并呈气球样变。细胞核的极向保持的较好,如果有细胞核增大并见核仁,则一般大小和形状均一。
图5. 口腔上皮异型增生鉴别诊断之创伤:(左)右侧磨牙后区由于咀嚼的影响而常反应性角化表现;(右)组织学表现为杂乱的角化不全、表皮突不规则增生、表皮细胞水肿并有气球样变。
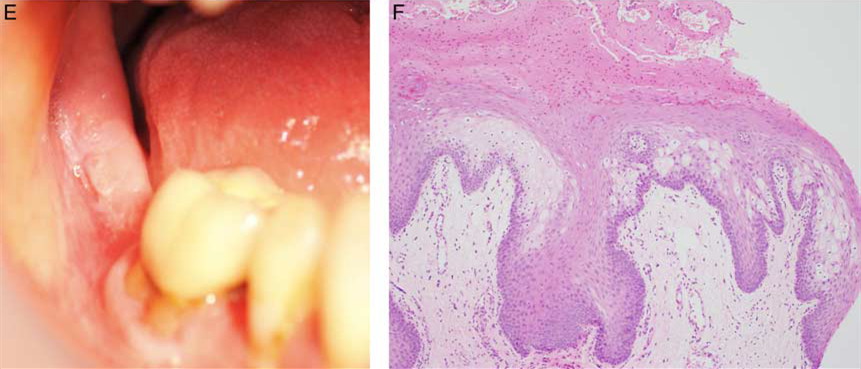
外伤性溃疡
阿弗他溃疡或外伤所致溃疡性肉芽肿中的细胞学改变,可能很难与重度异型增生鉴别。不过,大部分情况下,前者存在混合性炎症、表皮突拉长、细胞核极向得以维持,细胞学并无水滴状气球样增大表现。口腔上皮异型增生中存在的反常角化,此时并不存在。
未完待续
往期回顾:
当口腔上皮遇到异型增生(一)
当口腔上皮遇到异型增生(二)
当口腔上皮遇到异型增生(三)


















共0条评论