[导读] 作者:宁青青
一、传染性单核细胞增多症的概述
传染性单核细胞增多症是由EB病毒感染所引起的急性单核巨噬细胞系统增生性疾病,该病在发展中国家多见于儿童和少年,成人患病率相对较低。
EBV病毒可侵犯扁桃体B淋巴细胞,使B淋巴细胞形成的B细胞具备EBV核抗原(EBNA)、EA(早期抗原)、病毒衣壳抗原(VCA)阳性,不断增殖形成异型淋巴细胞。
二、传播途径
经口亲密接触,如接吻等,故本病也称为接吻病,而性行为、飞沫、 母乳喂养、血液制品等虽也有传播可能,但并不是主要传播途径,发生率较低。
三、临床表现
当患者同时出现发热、咽峡炎、淋巴结及肝脾肿大时,应考虑为传染性单核细胞增多症,确诊有赖于EB病毒抗体测定。
四、诊断标准
①异型淋巴细胞≥10%以及伴有眼睑水肿、发热、咽峡炎及淋巴结、肝、脾肿大中的3项;
②同时具备以下血清学证据中的任一项:双份血清抗CA-IgG抗体效价4倍以上;抗CA-IgM抗体阴性,抗CA-IgG抗体阳性;抗CA-IgM抗体阳性、抗CA-IgG抗体阳性、抗NA-IgG阴性。
五、病理特点
正常结构不同程度紊乱:滤泡间区增生、扩大;
病变早期:单核细胞样B细胞增生伴反应性滤泡增生,淋巴窦存在;继之免疫母细胞、浆细胞和浆母细胞弥漫增生,正常结构不易辨认;
增生细胞包括免疫母细胞、小淋巴细胞、浆母细胞及浆细胞和组织细胞,构成B细胞成熟谱系;
核分裂像易见,可见坏死。
六、免疫组化
病变早期以B细胞为主,CD20表达强弱不一,CD30异质性表达;CD15 (-)
随着病程演变,细胞毒性T细胞增多,表达CD8、TIA-1, EBER(+),lg重排(-),TCR重排(-)
七、病例分享
女,28岁,发热,伴颈部淋巴结增大10余天;乏力、嗜睡:无既往病史
B超示:右颈部及双颌下多发淋巴结肿大,最大者约2 .0cm
PET-CT:颈部、颌下,腋窝、腹股沟、腹腔多发淋巴结增大,SUVmax12.4;脾脏明显增大,SUVmax14.4, 考虑淋巴瘤浸润(多部位累及)
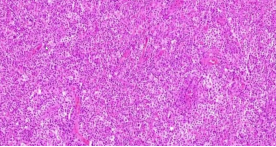
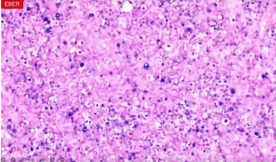
镜下形态:
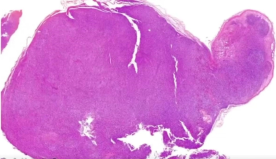
正常结构紊乱,淋巴结整体淡染
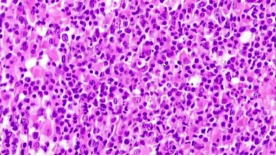
细胞胞浆比较丰富,免疫母细胞、浆细胞和浆母细胞弥漫增生,可见核分裂。
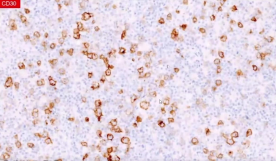
免疫组化
CD30 (+)
八、鉴别诊断
EBV感染性淋巴结炎
慢性活动性EBV感染
儿童系统性EBV阳性的T细胞淋巴瘤
经典型霍奇金淋巴瘤
间变性大细胞淋巴瘤
弥漫性大B细胞淋巴瘤
九、治疗
传染性单核细胞增多症为自限性疾病,无特异性治疗,以对症治疗为主,急性期应卧床休息,加强营养及护理,避免严重并发症,可给子抗病毒治疗,常选用阿昔洛韦,陈淑燕等认为在常规治疗的基础上增加阿昔洛韦,能促进症状的改善,并减少咽部排毒,减轻呼吸道梗阻症状,加快血EBV-DNA转阴,继而促进治疗疗效的提升,传染性单核细胞增多症的预后大多良好,病程一般2~4周。传染性单核细胞增多症也可并发细菌感染如咽部、腭扁桃体的溶血性链球菌感染,治疗时可同扁桃体炎治疗一样加用抗菌治疗。,linbajie
EBV感染引起的传染性单核细胞增多症儿童外周血异型淋巴细胞增多,即CD8+T细胞明显增多,在免疫防御中有关键作用。患儿治疗1周后CD8、NK细胞绝对值较入院下降,1个月后淋巴细胞亚群逐渐恢复正常范围。检测EBV感染患儿外周血液淋巴细胞亚群有助于EB病毒感染免疫功能评估,帮助EB病毒感染相关疾病的诊断和鉴别诊断。出院随诊监测EBV载量和细胞免疫功能可反映EBV感染后免疫状态和疾病进展的风险。
参考文献
[1]郭欣然;刘涛;郭邓微;周长明.以急性化脓性扁桃体炎为主要临床表现的传染性单核细胞增多症1例[J].中国耳鼻咽喉颅底外科杂志,2022,28(01):116-117.
[2]钱冰涛;汤殿维;刘海涛;毕淑英;刘芳;王萌;宋庆.儿童传染性单核细胞增多症临床特点及淋巴细胞亚群变化的意义[J].河北医药,2022,(06):838-842.


















共0条评论