1 概述
肾细胞癌是泌尿系统中常见的恶性肿瘤,其发病率仅次于膀胱癌,透明细胞肾细胞癌(clear cell renal cell carcinoma,CCRCC)是来源于近曲肾小管上皮的恶性肿瘤,是肾细胞癌最常见的组织学类型,好发于60-70岁。早期CCRCC临床预后较好,约30%患者术后发生转移,常见转移方式为血行转移、淋巴转移和直接侵犯,50%以上CCRCC转移至肺,其次为骨和肝脏,罕见转移至舌、乳腺、胃肠道、胰腺、胆囊、膀胱和尿道等部位。
2 头皮转移病例
2.1 病例简介
患者男性,60余岁,肾癌病史,发现头皮肿物一月余,术中冰冻结果示恶性肿瘤,考虑肾源性。
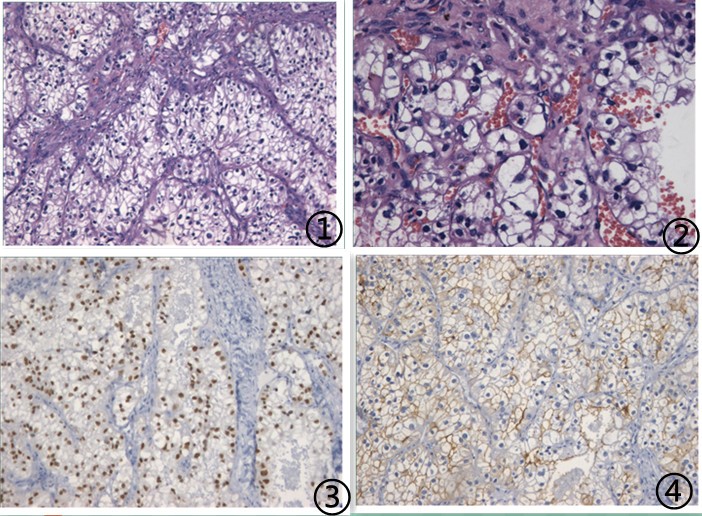
图1 肿瘤细胞巢与周围纤维组织界限清晰;图2 肿瘤细胞胞质透明,胞核稍偏位,细胞巢周围绕纤细的毛细血管网;图3肿瘤细胞PAX8核阳性;图4 肿瘤细胞CD10阳性;
2.2 流行病学
与其他转移至皮肤的原发性肿瘤相比,CCRCC转移至皮肤较少见,仅占3.0%-3.4%。肿物血管成分丰富,常表现为头皮部位的血管瘤样皮损,皮损呈多样性,易被误诊为良性皮肤肿物或其他皮肤病损。通过询问既往病史,可减少发生临床误诊的概率。
2.3 鉴别诊断
① 腺泡状软组织肉瘤:该肿瘤好发于青少年,发病高峰年龄为15-35岁,多发生于四肢和躯干等部位,尤以大腿和臀部最为常见。镜下示肿瘤由肿瘤细胞排列成“器官样”或“腺泡状”,胞质嗜酸性或透明,细胞巢间富含血窦样毛细血管网。特殊染色示胞质内可见PAS阳性的针状或棒状结晶物。肿瘤细胞TFE-3免疫标记物特异性阳性,而EMA、PAX8和CD10等阴性。
② 透明细胞汗腺癌:多起源于皮肤附属器,好发于头、胸、会阴及下肢等部位,肿瘤主要为实性,部分区域伴导管分化,肿瘤细胞多边形或类圆形,胞质透亮,胞核大,核分裂象易见。免疫组化标记物CK7阳性,而Vimentin、CD10和RCC均为阴性。
③ 透明细胞性肌上皮瘤:该肿瘤好发于上肢、下肢、躯干及头颈部等部位,多发生于皮下,部分位于真皮内或深部软组织。组织学上肿瘤细胞呈巢状、条索状或带状排列,肿瘤细胞呈大圆形,胞质丰富,淡染或嗜伊红色。免疫组化肿瘤细胞CK、S-100和Calponin等阳性,而EMA、RCC、CD10和CAI等阴性。
④ 皮肤黑色素瘤:组织学上瘤体位于表皮或真皮内,肿瘤细胞巢大小不一呈片状分布,肿瘤细胞有明显异型性,组织形态学各异,可见较多的核分裂象,胞质可见多少不等的色素沉着。免疫组化肿瘤细胞常HMB45、melan-A和S-100等阳性表达,而CK、EMA、CAIX和RCC等为阴性。
3 甲状腺转移病例
3.1 病例简介
患者男,65岁,因语言不利,以脑梗死入院。体检发现甲状腺左叶占位。既往2000年于北京肿瘤医院因肾癌行左侧肾癌根治术;2004年因甲状腺结节于北京肿瘤医院行甲状腺左叶部分切除术,术后病理回报良性病变;2014年2月因左肺癌于中日友好医院行经胸腔镜下左肺肺叶切除术;2014年5月于中日友好医院因肾癌胰腺转移行胰十二指肠切除术;2015年因肾癌直肠转移行肿瘤切除术。
术中送检(左叶)灰红色不整形甲状腺组织1块,剖开处见一结节状肿物,大小为4*3*2cm,切面灰粉色,质软。镜下甲状腺组织内见大量胎儿型滤泡样结构,排列拥挤,部分细胞胞浆透明,间质内富于血管,血管壁菲薄,免疫组化结果示CD10,CD56,PAX-2,PAX-8,Vimentin及RCC阳性表达;CK19、TG和TTF-1等阴性,Ki-67肿瘤细胞增殖指数<10%。
诊断结果:免疫组化示肿瘤细胞CD10、RCC、PAX-2、PAX-8均阳性表达,TTF-1阴性,查阅相关病史,符合转移性肾透明细胞癌。
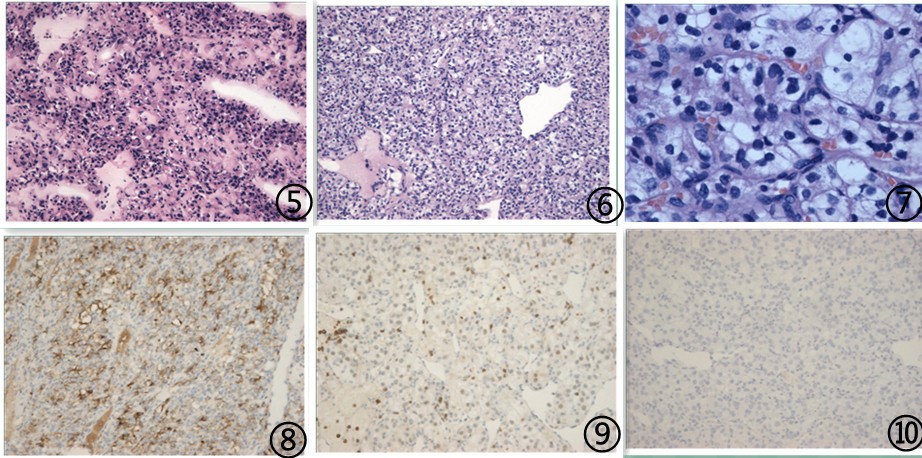
图5冰冻切片见透明肿瘤细胞;图6肿瘤排列拥挤,部分细胞胞浆透明,间质内富于血管,血管壁菲薄,图7 肿瘤细胞胞浆透明,胞核异型性明显;图8肿瘤细胞CD10阳性表达;图 9肿瘤细胞PAX8核阳性;图10肿瘤细胞TTF1阴性
3.2 流行病学
甲状腺是人体器官供血量最为充足器官之一,仅次于肾上腺,但甲状腺转移癌发生率却很低。肾细胞癌甲状腺转移为临床罕见肿瘤,发病率极低。1985年Lasser等人行尸检研究发现甲状腺转移癌发病率为0.5%-24.2%,究其原因可能为甲状腺转移癌常缺乏典型临床症状、医师及患者对甲状腺转移癌认识不够及诸多甲状腺转移癌为隐匿癌。据国内外文献报道,转移到甲状腺最常见的原发肿瘤中,国外文献报道为肾癌、肺癌、结肠癌和乳腺癌;而尸检常见的原发灶为乳腺癌、肺癌和黑色素瘤;国内前三位分别为肺癌、食管癌、乳腺癌。分析国内外差异原因可能为①不同国家地区肿瘤发病率不同,发达国家肾癌发病率较高,而国内食管癌发病率较高;②甲状腺转移癌起病隐匿,医师重视程度不够,临床上常被忽视。甲状腺转移癌发病较隐匿,临床常长期无明显症状,易被忽视。
甲状腺转移癌与原发癌临床症状均无特异性,表现为颈部肿物,压迫气管,呼吸困难,声音嘶哑等。肾细胞癌转移到甲状腺的肿瘤超声表现特点相关文献报道很少,容易误诊为甲状腺原发性良性或恶性肿瘤。因此对于甲状腺出现不同类型肿物及以往有恶性肿瘤病史时,需进一步除外转移癌的可能性。甲状腺转移癌的临床诊断极其困难,明确诊断主要依靠详细病史、体检及病理组织学表现、免疫组化等。
国外部分研究表明肾细胞癌甲状腺转移好发于女性,男女比例为1:1.4,常发生于本身存在异常的甲状腺组织中,如结节性甲状腺肿及甲状腺腺瘤等,且原发肾癌多位于右肾,甲状腺右侧叶转移的发生率明显高于左侧叶。患者年龄较大,甲状腺复发相对较晚,发病时间多在原发性肿瘤切除后1个月至数十年不等,也有报道发病时间在肾癌切除后长达30年之久。国外尚有报道一些患者在临床可检测到肾癌前已经出现甲状腺转移。
3.3 诊断及鉴别诊断
大体多为结节状肿物,包膜完整,切面质中,灰黄色,个别见囊腔形成;镜下肿瘤细胞多排列呈实性巢状或腺泡状结构,间质多由薄壁小血管构成,肿瘤细胞胞质透亮,胞膜界限清楚,核圆且大小较一致。免疫表型转移性CCRCC表达肾源性免疫标记物,如RCC、PAX8、EMA、CD10等,而不表达甲状腺标记物TTF-1和TG等。
鉴别诊断:
① 甲状腺原发性透明细胞癌:甲状腺滤泡癌的罕见亚型,肿瘤细胞胞浆透明,胞核居中或偏位,免疫组化标记物TG及TTF-1阳性,而Vimentin和CD10阴性。
② 其他器官透明细胞癌转移,如肺癌透明细胞型,为肺大细胞癌变异型,主要由透明细胞呈巢状或乳头状排列,胞质较CCRCC丰富,胞核轻度异型,偶可见鳞癌或腺癌成分,表达肺脏相关免疫标记物,而不表达EMA及CD10等。
4 胰腺转移病例
CCRCC胰腺转移罕见,可转移到胰腺任何位置,最常见转移至胰腺头部,其次为胰腺尾部,再次为胰腺体部。CCRCC胰腺转移机制目前有三种观点:
① 直接浸润:肾脏和胰腺均为腹膜后位器官,解剖关系密切,两者仅肾周脂肪间隔,极易转移至胰腺;
② 淋巴转移:腹膜后淋巴管网丰富,癌组织沿淋巴管周围转移可能性大;
③ 血源性转移。Ballarin等认为CCRCC出现胰腺转移与其本身生物学特性有关,血液或淋巴液中循环的肿瘤细胞可能对胰腺组织的生物环境存在亲和性,使肿瘤细胞在胰腺组织内种植并形成转移病灶。
CCRCC胰腺转移瘤临床症状不典型,很难与其他消化道症状相鉴别。多数患者无症状,其次以上腹痛及上消化道出血较为常见,也可见梗阻性黄疸、消瘦、反复发作的胰腺炎及糖尿病等。目前CA19-9已常被用于胰腺恶性肿瘤的辅助诊断和复发预测,具有较高的灵敏度和特异性。B超在诊断胰腺转移瘤方面无特异性影像。增强CT是目前诊断胰腺转移瘤的最主要方法。PET-CT在评估肿瘤转移的全身评估中存在优势,有条件的患者可行该项检查。
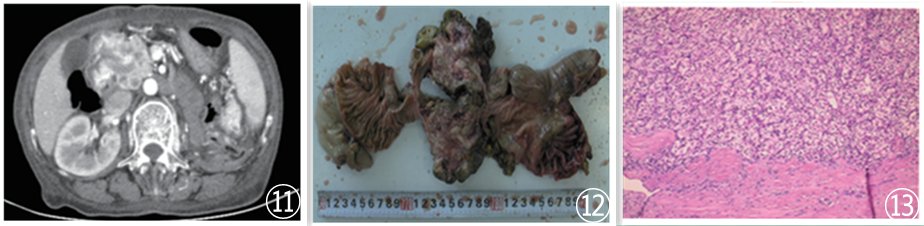
图11 增强CT;图12 大体见实性肿瘤;图13 镜下见透明肿瘤细胞;图片来自于参考文献6,如有侵权,请联系删除。
5 临床治疗及预后
转移性肾癌预后差,5年生存率低于10%,临床治疗以局部手术切除为主,缓解症状,辅助内科治疗。目前关于转移性肾癌的药物治疗方法主要有以下几种:①细胞因子疗法;②靶向药物治疗;③免疫治疗。
参考文献:
[1]柴梓瑜, 董洪军, 李娜,等. 肾透明细胞癌皮肤转移1例[J]. 临床皮肤科杂志, 2019(10).
[2]张明伟, 岳振营, 苗杰,等. 甲下转移性透明细胞性肾细胞癌1例[J]. 诊断病理学杂志, 2018, 25(11):64-65.
[3]袁树芳, 吕衡, 沈宇宙,等. 肾细胞癌甲状腺转移一例及文献复习[J]. 罕少疾病杂志, 2020, 027(002):44-46.
[4]孙小亮, 鲁瑶, 杨猛. 肾透明细胞癌术后双侧甲状腺转移1例[J]. 中国癌症杂志, 2017(10):82-83.
[5]César, Pablo, Ramírez-Plaza, et al. Thyroid metastasis as initial presentation of clear cell renal carcinoma[J]. International Journal of Surgery Case Reports, 2015.
[6]张亚猛, 高其元, 王宝胜. 肾透明细胞癌胰腺转移临床诊治分析:3例报道并文献复习[J]. 胃肠病学和肝病学杂志, 2019, 28(02):87-90.
[7]袁树芳, 吕衡, 沈宇宙,等. 肾细胞癌甲状腺转移一例及文献复习[J]. 罕少疾病杂志, 2020, 027(002):44-46.
[8]郅玲然, 蔡凤梅, 李元朋,等. 眼部转移性肾透明细胞癌5例临床病理分析[J]. 临床与实验病理学杂志 2020年36卷7期, 840-842页, ISTIC PKU CSCD CA, 2020.
[9]王敏,韦莉. 胰头转移性肾透明细胞癌1例[J]. 国际检验医学杂志, 2020, v.41(23):124-125.
[10]曾圆圆, 刘磊. 转移性肾癌的治疗进展[J]. 华西医学, 2019, v.34(09):115-121.
















共0条评论