[导读] 编译整理:强子
目前来说,应用于临床诊断的各种检查手段中,病理学是准确率最高的,因此一定程度上被视为诊断的“金标准”。近日,《BMJ Case Rep》杂志发表了一例印度老年患者双侧乳腺肿物诊疗过程的相关文章,更是很好的体现了这一点。为帮助大家更好的了解这一问题,我们将该文要点编译介绍如下。
病例展示
患者女性,68岁,发现左乳肿物一月。最初发现时肿物较小,但近2周开始迅速增大。无疼痛、乳头溢液及皮肤改变。患者12岁初潮,月经周期正常,50岁时绝经。第一次生育为22岁,共育有3个孩子,均母乳喂养2年。无口服避孕药或激素治疗病史。家族中无BRCA相关癌的病史。
体格检查,左乳上象限触及一8*5cm肿物,质地实性,表面不规则,活动受限;但并未与下方胸肌、胸壁、上方皮肤等固定在一起。左侧腋窝有一1*1cm、无触痛、可推动的淋巴结。右乳及右侧腋窝正常。
临床考虑为左乳乳腺癌,cT3N1M0,因此做了进一步检查。乳腺超声示左乳肿物有包膜、但境界不清,血供增加。由于就诊单位无钼靶,因此虽然做了这方面建议,但未能做这一检查;加之新冠疫情、交通封锁的原因,也未能去其他单位做这一检查。
病灶粗针穿刺活检,可见纤维化的间质,细胞核并无异型性、核分裂无增加。尽管粗针穿刺活检未见恶性病变,但鉴于临床和影像学高度可疑恶性,因此行诊断性切除。巧合的是,等待手术的过程中,患者注意到右乳又出现了相似的肿物:右乳上象限发现一3*2cm、表面不规则、质实肿物,活动度受限;右侧腋窝未触及肿大淋巴结。
经与患者及家属讨论后,对双侧肿物进行了广泛切除。术中发现病灶为纤维性,周围有促纤维结缔组织增生表现,但并未侵及下方骨骼肌。术后病情平稳,康复出院。
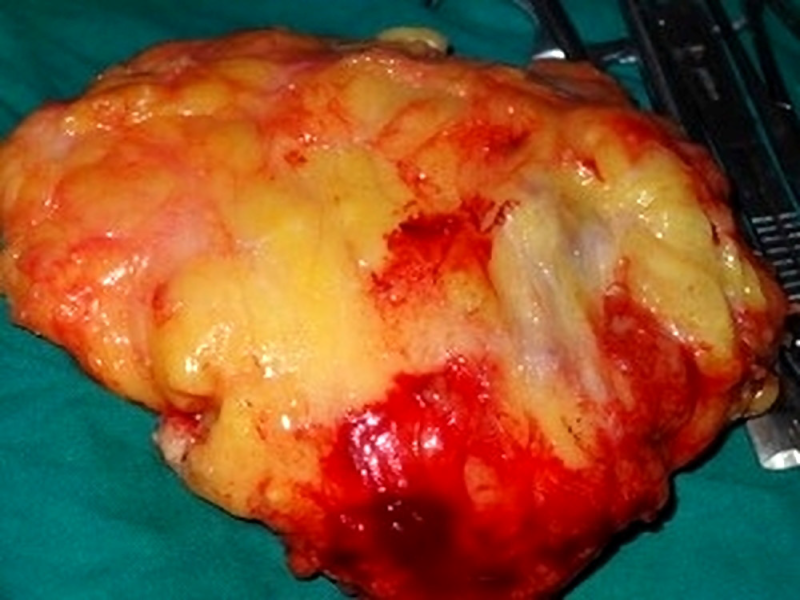
图1. 切除右乳肿物的术中所见。
双侧乳腺肿物病理检查,可见弥漫性纤维化及片状脂肪细胞,但这些细胞胞质细腻、呈多空泡状;同时混杂有一些单空泡的细胞,单空泡的细胞细胞核偏位。病变中未见细胞核异型性及核分裂增加。周围乳腺实质正常。病理表现方面符合乳腺棕色瘤。术后3个月随访,未见局部复发表现。
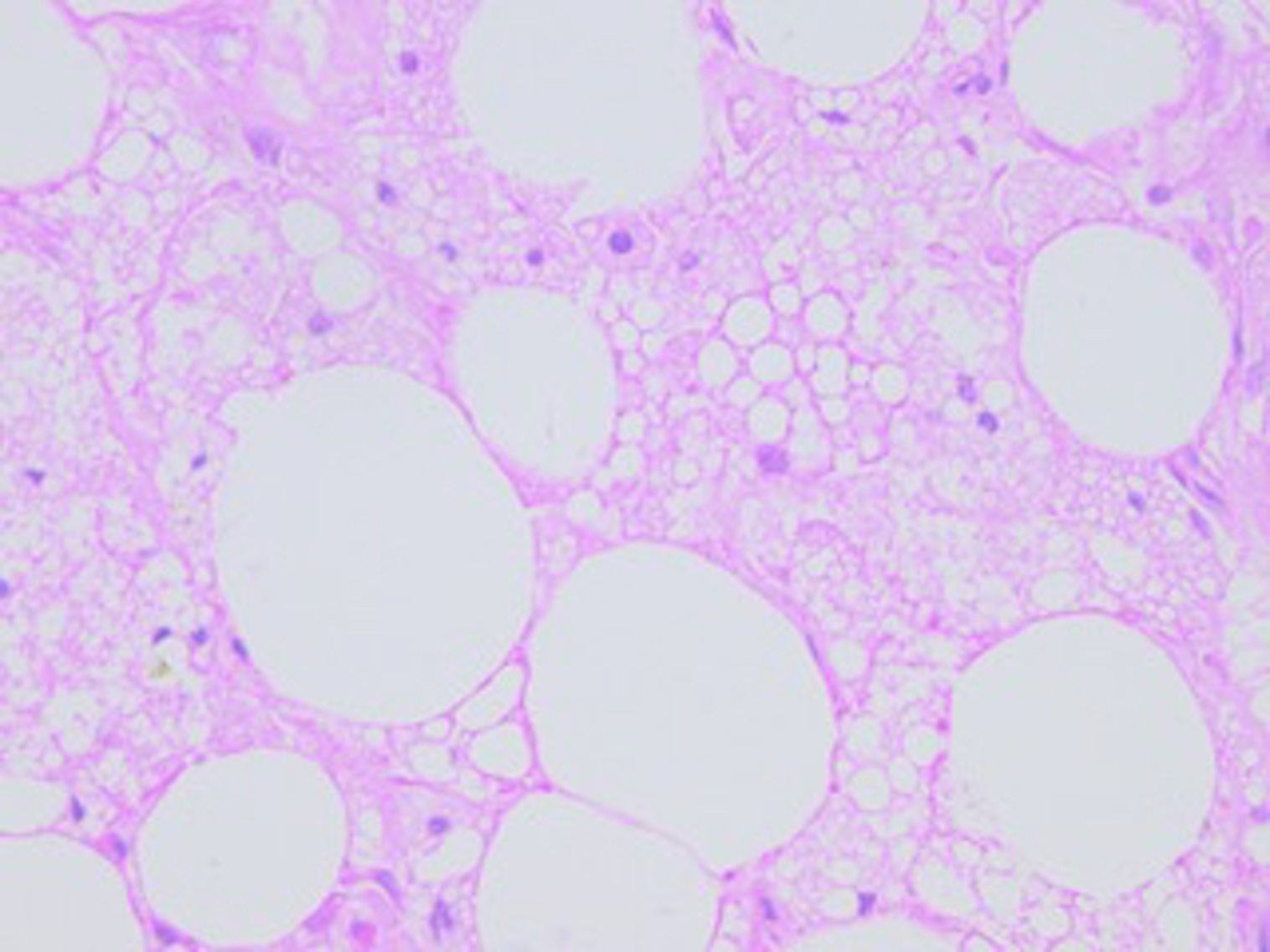
图2. 术后标本镜下所见,符合棕色瘤典型表现。
小结
棕色瘤,又称冬眠瘤,是来源于棕色脂肪的少见软组织肿瘤。棕色脂肪在胎儿和新生儿具有内分泌和体温调节的双重功能,随着年龄的增加,棕色脂肪数量逐渐减少。成人发生棕色瘤的原因还所知甚少。
临床上,棕色瘤可发生于棕色脂肪持续存在的任何部位,最常见为大腿、肩部、背部、颈部、胸部、手臂、腹膜后等部位的软组织。大部分患者均表现为无明显症状的、缓慢生长、较大皮下肿物。影像学也并无特异性。超声上一般描述为界清、等回声、血供丰富的肿物。磁共振检查可能更为精准,如根据病变部位、形状、内部结构等做出棕色瘤的提示。
病理学方面,棕色瘤境界清楚,有部分包膜,呈分叶状,切面棕黄色、橡皮样。组织学上有多空泡的、胞质嗜酸性、颗粒状细胞,细胞核位于周边,无细胞核异型性及核分裂增加等表现。
乳腺棕色瘤更是极为罕见,目前英文文献中仅有不足10例报道。不过,报道中的所有患者均为绝经前、且为单侧发生;而本文报道的病例为绝经后老年女性,且肿物短期内迅速增大,类似恶性病变;更特别的是,本例为双侧乳腺发生。
影像学检查对于乳腺棕色瘤的诊断和鉴别诊断有一定局限性,尽管磁共振表现更为特异,但可能也无法准确排除其他软组织的良性或恶性肿瘤,如脂肪瘤、脂肪肉瘤、血管平滑肌脂肪瘤、血管瘤。PET-CT用于鉴别棕色瘤和其他恶性肿瘤的意义还不明确,但推测可能会有假阳性结果。因此,影像学对于乳腺棕色瘤的诊断来说,可能更多的是用于排除癌。
粗针穿刺活检在乳腺癌诊断中的意义已经非常明确。不过,在排除交界性病变方面的价值尚不完全清楚。此外,粗针穿刺活检不能准确诊断棕色瘤,因为类似特点也可见于非典型脂肪源性肿瘤、黏液脂肪肉瘤。因此,手术切除标本病理检查才是棕色瘤诊断的“金标准”。
关于乳腺棕色瘤治疗和预后方面,还有一定争议:个别报道称切除不完整的情况下,可以出现局部复发,这主要是由于治疗所在部位无法做到完整切除所致;还有报道称即使切除不完整,也并无局部复发。棕色瘤并无恶性潜能,因此无需新辅助或辅助化疗及内分泌治疗。总体而言,大部分专家均建议对于棕色瘤,完整切除即可达到治愈目的。
点击下载原文文献
参考文献
Dsouza R, Cherian AJ, Ananthakrishnan R, Menon N. Bilateral mammary hibernoma mimicking breast carcinoma: a diagnostic challenge. BMJ Case Rep. 2021;14(3):e240552.
doi:10.1136/bcr-2020-240552















共0条评论