[导读] 作者:王学利
1、概述
乳头状肾细胞癌(papillary renal cell carcinom,PRCC)是仅次于透明细胞肾细胞癌的第二常见的肾脏肿瘤,起源于肾实质的近曲小管或远曲小管,具有独特的临床病理学形态学特征,占肾细胞癌的7%-15%。5年生存率为80%-90%,病变可累及双侧肾脏或多灶发生。大体多为单个结节,少数病例为多个结节,结节病例一般界限清晰,切面呈实性,灰白色,常有出血、坏死或囊性变,形态学多不规则,肿瘤可有假包膜,切面灰白色。组织形态学上可见肿瘤细胞构成的多少不等的小管和乳头状结构,乳头多由纤细的纤维血管轴心构成,其中可有泡沫细胞或胆固醇结晶,间质内常见砂砾体,肿瘤细胞胞浆丰富,形态多呈立方状或矮柱状。经典PRCC主要分为Ⅰ型和Ⅱ型,Ⅰ型乳头表面被覆小肿瘤细胞,胞浆稀少,单层排列。Ⅱ型肿瘤细胞核分级高,胞浆嗜酸性,细胞核呈假复层排列。Ⅰ型者多灶性病变常见,预后好于Ⅱ型。部分肿瘤可兼有两种亚型的组织形态学特点。PRCC其他亚型包括梁状、管状、嗜酸性、硬化型、实性型、极向反转性、Warthin瘤样、高级别PRCC等。PRCC典型FISH检测示7、17染色体扩增,Y染色体丢失,12、16、20号染色体获得。
2、嗜酸细胞亚型PRCC
2.1 临床特征
最近分子基因学研究发现Ⅱ型PRCC根据肿瘤遗传学和分子基因组成,可进一步分为其他的亚型,而不同分子亚型相关的靶向治疗位点也不同,所以区分该肿瘤亚型是具有重要的临床意义。其中具有嗜酸细胞性胞质和低级别胞核的PRCC亚型被称为嗜酸细胞性乳头状肾细胞癌(oncocytic papillary renal cell carcinom,OPRCC)引起关注。由于该肿瘤尚未得到充分的描述,再加上文献病例报道不足,在日常病理诊断工作中常被误诊为Ⅱ类PRCC及其他嗜酸性肾肿瘤。OPRCC作为介于Ⅰ型与Ⅱ型之间的一种特殊类型肾脏肿瘤,2005年Lefevre等首次做出报道。温哥华共识会议建议暂时将这类肿瘤归为为Ⅱ型PRCC。由于该肿瘤具有不同的临床病理学特征,Hes等认为应将此称为Ⅲ型PRCC。而有研究文献认为OPRCC如主要以单层立方上皮为主则应归入Ⅰ型PRCC,如果呈假复层上皮细胞排列应分类为Ⅱ型PRCC。然而WHO(2016)泌尿系统肿瘤中首次介绍该肿瘤不同的病理学特征,由于其稀缺性和对其认识不足,该分类仍然存在有一定的争议。
根据近年文献报道提示OPRCC有明显的性别倾向,男性病例明显多见,男女比大于5:1。患者发病年龄40-82岁,平均年龄67岁。目前认为PRCC预后相对较好,肿瘤转移和相关死亡率分别为12%和14%,而OPRCC生物学行为更为惰性,仅个别病例出现肿瘤转移及死亡。临床表现以腰痛或背部疼痛为主,可伴肉眼血尿,但临床大部分患者无明显症状,主要因体检时发现肾脏肿块就诊。CT检查时常表现为单侧单发肿块,偶可见双侧多发肿块,呈现均匀低密度影,内部可见低密度坏死区及钙化(图1)。
2.2 病理学特征
大体肿瘤界限清楚,切面呈棕黄色,常见出血(图2)。OPRCC镜下形态学兼有Ⅰ型和Ⅱ型PRCC的特征。而OPRCC的特点在于乳头结构广泛被覆具有强嗜酸性颗粒状胞质的肿瘤细胞,而类似于Ⅱ型PRCC;肿瘤细胞排列成单层的低核级别肿瘤细胞,则类似于Ⅰ型PRCC,故临床诊断中常难以明确归类。一般认为OPRCC多以分支乳头状结构为主,局部呈实性结构。乳头表面被覆单层肿瘤细胞,细胞形态较温和,乳头轴心常有泡沫细胞;而肿瘤细胞胞质丰富且嗜酸性,胞核朝向腔面分布,主要分布在乳头的基膜,胞核圆形或卵圆形,核仁一般不明显,大部分核级别为WHO/ISUP分级1级或2级;间质出血或含铁血黄素沉积,坏死与砂砾体相对少见(图3,4)。文献报道某些病例中,实体生长模式的肿瘤核级别较高,对周围肾脏组织有侵犯,随访数据并未发现这些肿瘤有不良预后的证据。超微结构显示肿瘤细胞内充满线粒体。
免疫表型显示绝大多数病例(约94%)AMACR阳性(图5),有文献研究证实AMACR在乳头状结构区域表达水平较高,而在嗜酸性细胞聚集区域表达较低,两区域间存在着明显分界线;而其他标记物CD10、EMA、Vimentin、CK7、PAX8、CK等表达情况不定,CD117、CK34βE12、GATA3、CAIX等一般为阴性;曾有文献研究认为E-cadherin为钙依赖的细胞间黏附糖蛋白,其表达下调意味着上皮细胞黏附能力下降,而侵袭和迁移能力增强,PRCC为阴性而OPRCC高表达为鉴别诊断提供依据,但尚待大标本的深入研究。
OPRCC目前相关分子遗传学研究资料较少,有文献报道存在第7号和17号染色体的三倍体或四倍体,部分病例存在Y染色体缺失,提示该肿瘤分子生物学特征和PRCC有重叠之处(图6)。因此结合组织形态学、免疫组化与分子遗传学特征,0PRCC被认为PRCC的变异型,具有特殊的形态学特征和相对惰性的生物学行为。
2.3 鉴别诊断
由于该肿瘤的广泛嗜酸性特征和时常出现实性生长方式,需要与以下肾肿瘤鉴别:①肾脏嗜酸细胞瘤(renal oncocytoma,RO)是一类来自集合管插入细胞的肾脏良性上皮性肿瘤,临床多无症状,常因体检时偶然发现,老年男性居多。大体上多单侧发生,边界清楚,无完整包膜,切面呈实性,均质,可见中央灰白色星芒状瘢痕,与OPRCC有较明显区别。组织学肿瘤细胞呈实性片状,腺管状或巢团状,间质少,肿瘤细胞多为较为一致的圆形或多角形,胞质为嗜酸性颗粒,胞核小,无明显核仁,无病理性核分裂象。免疫表型示CK、CD117、EMA、CK8/18表达率较高,Vimentin、CD10、CK7弱表达或不表达,Ki67阳性率低。而OPRCC免疫表型与之相反,分子检测为Y、X染色体伴1号染色体的缺失。②嗜酸细胞亚型嫌色肾细胞癌:该肿瘤常呈实体性或腺泡状结构,并被纤细的纤维血管分隔,有时可见腺样结构及乳头状结构,故亦需与OPRCC伴实性成分者相鉴别。该肿瘤通常含有小灶状经典嫌色细胞的特征,如肿瘤细胞胞膜清晰,胞核不规则,核周空晕明显,胞核不规则且有皱褶。免疫组化AMACR和Vimentin呈阴性,而CDll7和CK7阳性。分子遗传学显示Y、1、2、6、10、13、17染色体缺失。③Ⅱ型PRCC:当OPRCC核级别较高时,与Ⅱ型PRCC难以鉴别,当其乳头衬覆单层瘤细胞时则支持OPRCC的诊断,但当肿瘤细胞假复层排列时,诊断则取决于肿瘤细胞胞质,胞质丰富则更支持OPRCC的诊断。④肾脏乳头状腺瘤:一般肿瘤直径较小(直径不足15mm),细小乳头或小管状结构,细胞核分级低,肿瘤细胞胞质稀少。OPRCC核级别相对高,且胞质丰富嗜酸,不难鉴别。⑤肾脏血管周上皮样细胞肿瘤:该肿瘤有时呈实性片状分布,肿瘤细胞上皮样,胞质丰富且嗜酸性,与实性生长的OPRCC形态学有交叉,而HMB45和SMA等阳性,此外FISH检测也可帮助鉴别诊断。⑥Xp11.2易位肾细胞癌:儿童及青少年多见,其最具特征性的组织病理表现为由透明细胞组成的乳头状结构,而更常见的是富含嗜酸性颗粒胞质的肿瘤细胞组成的巢状结构,免疫组化标标记物TFE-3等阳性,遗传基因学方面可检测到TFE-3融合基因。
3、实体亚型PRCC
3.1 病理学特征
1997年Renshaw等人报道6例PRCC,肿瘤细胞呈片状或管状排列,无真性乳头结构,Renshaw等认为该组病例命名为乳头状肾细胞癌实性亚型(solid variant of papillary renal cell carcinoma,SPRCC),该肿瘤镜下有实性片状、小管状或囊状结构,几乎看不到乳头结构,肿瘤细胞呈中等大小,核分级较低,而免疫表型与PRCC较一致。该亚型肿瘤较为少见,容易误诊为其他肾肿瘤。
SPRCC发病年龄17-82岁,大多数在30岁以后,男女比约为3:1。SPRCC作为PRCC特殊亚型,主要表现为以实性片状为主,部分区可表现为小管状或短乳头状结构,类似于肾小球样。肿瘤常见出血,罕见坏死,常见巨噬细胞和泡沫细胞,巨噬细胞内、间质和肿瘤细胞胞浆内可有含铁血黄素沉积。乳头轴心和周围纤维化间质中常有钙化,也可出现草酸钙结晶。肿瘤细胞排列密集,间质成分较少,肿瘤细胞异型小,呈立方状或矮柱状,胞核较小且核仁不明显,呈细颗粒状嗜酸性,无病理性核分裂象,WHO/ISUP分级1-2级(图7,8)。免疫表型表达CK8/18、CK19、EMA、CK7(图9)、CD10、AMACR(图10)、PAX8及Vimentin等,肿瘤细胞不表达CK20、RCC、WT1、CD57、S100、CD117等。FISH则显示PRCC特征性染色体变化包括7、17号染色体扩增及Y染色体丢失。
3.2 鉴别诊断
①后肾腺瘤(metanephric adenoma,MA)是一种十分罕见的肾脏良性肿瘤,最常见于女性患者,可伴有真性红细胞增多症及肉眼血尿等。大体见与周围肾组织境界清楚的类圆形肿瘤,切面灰白,有时可见出血坏死及钙化。肿瘤细胞形态一致,排列成小管状或肾小球样结构,还常排列成乳头状或紧密腺泡状,肿瘤细胞非常丰富,小而一致,胞质少,胞核染色质细腻,核仁不明显;间质较少。免疫表型示CK、CD57及WT1等,而EMA和P504S阴性;文献报道Cadherin17(CDH17)是一种敏感而特异性免疫标记物。此外FISH分析MA无7、17号染色体三倍体及Y染色体丢失。②透明细胞乳头状肾细胞癌(clear cell papillary renal cell carcinoma,CCPRCC)2016版WHO泌尿系统肿瘤类型中的一个新亚型,大体局限于肾内,界限清楚,具有较厚包膜,切面灰黄、灰红或黄褐色,以实性为主,也可伴囊性成份,无明显坏死及钙化。组织学特征肿瘤细胞排列呈管状、腺泡状、乳头状、囊状或实性巢状等结构组成,或以某一种结构为主,或以多种结构相混合。可见肿瘤细胞核远离基底部朝向腔面,形态特征类似于早分泌期子宫内膜的核下空泡。间质内及乳头轴心无泡沫细胞、含铁血黄素沉积及砂砾体形成。肿瘤细胞小至中等大小,立方状或矮柱状,胞核大小较一致,核仁不明显,WHO/ISUP分级多为1级。免疫表型CK7弥漫阳性,CA9呈杯口状着色。③黏液性小管状和梭形细胞癌(mucinous tubular and spindle cell carcinoma,MTSC),MTSC是WHO(2004)肾肿瘤分类中增加的新肾细胞癌亚型,曾被称为低级别集合管癌等,可能与Henle襻有关。典型病例由立方和梭形两种细胞组成,肿瘤细胞形态温和,排列呈实性或挤压的小管状结构。挤压排列的小管形成梭形瘤细胞形态,相似于平滑肌;间质为黏液性,阿尔辛蓝染色阳性。多数MTSC预后良好,仅少数病例出现复发及淋巴结转移,转移与MTSC出现高级别核或者肉瘤样变有关。梭形细胞成分可能为两者重要的鉴别点,免疫组化染色两者均表达Vimentin、EMA、CK7、AMACR、CK19等,但分子遗传学显示两者为独立肿瘤单元。
4、双相鳞状乳头状肾细胞癌
双相鳞状乳头状肾细胞癌(Biphasic squamoid papillary renal cell carcinoma,BSARCC)是一类双相细胞排列呈腺泡状的PRCC亚型,较小肿瘤细胞类似于1型PRCC,较大肿瘤细胞呈鳞状样特征且见吞噬现象,肿瘤细胞表达PAX-8、CK7、AMACR(图13)、CD10、EMA和Vimentin,大的嗜酸性细胞表达CyclinD1,而不表达CA9、CD117、GATA3、WT1、CK5/6 和CK20。
BSARCC男性多见,男女比为1.2:1,中老年多见,发病年龄为39-79岁,平均年龄56岁,少数病例发生于移植肾、BHD综合征或遗传性PRCC相关,约1/3病例可与其他肾肿瘤并发,15%病例文献报道可发生复发、转移或死亡。肿瘤大体实性,灰白色,偶可见出血及坏死。镜下可见肿瘤细胞特征性两群构成,二者比例不等。较小肿瘤细胞类似于淋巴细胞,胞浆少,胞核圆形,排列呈腺泡状结构,类似于扩张的肾小管或肾小球囊结构;腺泡中央为簇状、微乳头或实性的较大多角形肿瘤细胞,类似于鳞状细胞,胞浆丰富且嗜酸性,胞核大且核仁明显,但未见角化珠形成;腺泡间可见纤小血管,偶可见泡沫细胞沉积、砂砾体形成和灶状肿瘤性坏死(图11,12)。约近50%病例可见实性腺泡状结构过渡为典型乳头状结构或肾小球结构,外周为较小肿瘤细胞,中央为较大肿瘤细胞。病理性核分裂象罕见。此外较大肿瘤细胞可见吞噬现象,表现为胞浆吞噬的嗜酸性球状物质,该特征性组织学现象在其他PRCC亚型罕见,研究认为吞噬凋亡中性粒细胞。主要鉴别诊断包括MA和MTSC等。
5、伴有极向反转性PRCC
2017年,Saleeb等人基于免疫组织化学表型及分子表型提出“低级别嗜酸细胞性PRCC,Ⅳ型”这一概念,2019年AlObaidy等人首次提出伴有极向反转性PRCC这一诊断名称,并从病理形态学、免疫表型及分子遗传学证明其不同于PRCCⅠ型和Ⅱ型,FISH检测分析示1/3病例第7号染色体三体,1/3病例见第17号染色体三体,20%病例见第7/17号染色体三体,男性患者中14%存在染色体Y缺失;此外研究中发现10例有8例存在KRA错义突变,所以此项研究支持了该肿瘤不同于PRCC之处。
文献发现该肿瘤男女均可发生,中位年龄为66岁,以右肾多见。多数患者无特殊临床表现,部分伴发获得性囊性肾病相关肾细胞癌及终末期肾病等。大体无特殊,镜下肿瘤由具有纤维血管轴心的乳头状或管状乳头状结构组成,表面覆盖单层立方或柱状细胞,肿瘤细胞异型性小,胞质呈颗粒状嗜酸性,核仁不明显,乳头间质可见淋巴细胞浸润;无沙砾体、坏死、病理性核分裂象和含铁血黄素沉积。特征性病理形态学特征是细胞核位于远离基底膜的胞质顶部,尚不清楚其发病机制。鉴别诊断包括CCPRCC和RO等。
6、临床治疗及预后
PRCC各亚型罕见,临床治疗方案参照PRCC。手术是首选的治疗方式,手术方式包含根治性肾切除术和楔形切除保留肾单位手术,而相对于临床分期、核级别均较低的患者,两种术式对患者的无瘤生存期和总生存期无影响。文献研究表明核分级和分期是提示患者预后的重要指标,此外淋巴结转移及肉瘤样分化等提示肿瘤侵袭性行为的指标也影响患者的预后。
综上所述SPRCC、BSARCC和OPRCC等为PRCC的少见亚型,病理形态学及免疫表型与特殊类型肾肿瘤具有较多重叠,仔细观察形态学特征,免疫组化及分子遗传学可有效帮助鉴别诊断。
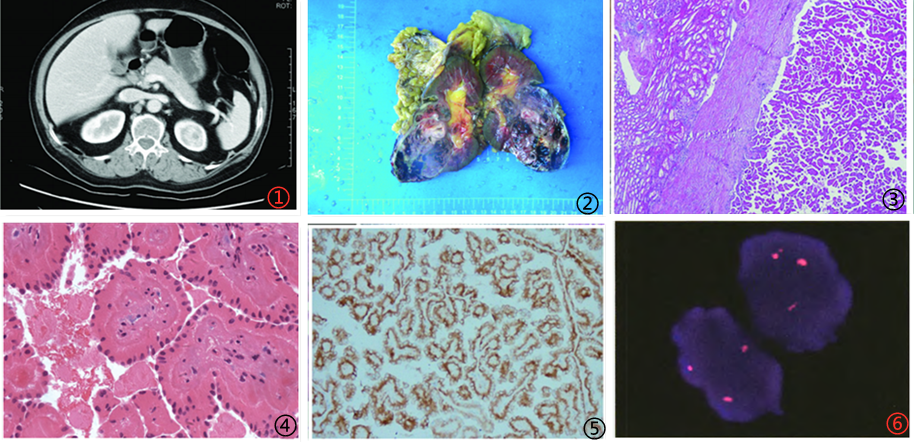
图1 OPRCC影像学显示肾占位;图2大体可见肾占位;图3低倍镜下嗜酸性肿瘤细胞排列呈乳头状,图4高倍镜下乳头表面被覆单层肿瘤细胞,细胞形态较温和,细胞胞质丰富且嗜酸性;胞核圆形或卵圆形,核级别低;图5肿瘤细胞AMACR弥漫强阳性;图6分子检测结果;图片来自于参考文献2,3,6,

图7 SPRCC低倍镜下肿瘤细胞以实性片状为主,部分可表现为乳头状结构;图8高倍镜下肿瘤细胞排列密集,肿瘤细胞异型小,呈立方状或矮柱状,胞核较小且核仁不明显,无病理性核分裂象;图9肿瘤细胞CK7阳性;图10肿瘤细胞AMACR阳性;图片来源于参考文献7,8,
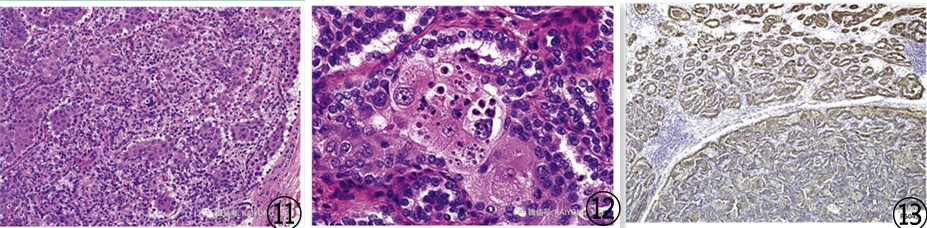
图11 BSARCC低倍镜下见两种肿瘤细胞排列呈腺泡状;图12高倍镜下较小肿瘤细胞类似于淋巴细胞,胞浆少,胞核圆形;较大多角形肿瘤细胞类似于鳞状细胞,胞浆丰富且嗜酸性,胞核大且核仁明显,但未见角化珠形成;图13肿瘤细胞AMACR弥漫强阳性;图片来源于参考文献10,11,

图14低倍镜下肿瘤乳头状,表面覆盖单层立方或柱状细胞,无沙砾体及含铁血黄素沉积;图15高倍镜下肿瘤细胞异型性小,胞质颗粒状嗜酸性,核仁不明显,乳头间质可见淋巴细胞浸润。图片来源于参考文献12。
参考文献:
[1]董丽儒, 高万峰, 李双,等. 乳头状肾细胞癌17例临床病理观察[J]. 临床与实验病理学杂志, 2016, 32(011):1284-1287.
[2]夏秋媛, 李莉, 沈勤,等. 嗜酸性乳头状肾细胞癌6例临床病理分析[J]. 诊断病理学杂志 2014年21卷1期, 4-7页, ISTIC, 2014.
[3]佟玲玲, 韩立志, 刘学娟,等. 嗜酸细胞性肾乳头状癌一例[J]. 中华病理学杂志, 2014, 43(011):771-772.
[4]李丹慧、刘强、方建晨. 嗜酸细胞性乳头状肾细胞癌7例临床病理分析[J]. 临床与实验病理学杂志, 2020, v.36(10):35-39.
[5]Han G, Yu W, Chu J, et al. Oncocytic papillary renal cell carcinoma: A clinicopathological and genetic analysis and indolent clinical course in 14 cases.[J]. Pathology Research & Practice, 2017,213(1):1-6.
[6]牛肖, 江滕, 王超,等. 嗜酸细胞性乳头状肾细胞癌2例并文献复习[J]. 临床与实验病理学杂志, 2019(6).
[7]王芳, 相龙全, 李倩,等. 乳头状肾细胞癌实性亚型1例报道并文献复习[J]. 分子诊断与治疗杂志, 2020, v.12;No.68(04):137-140.
[8]雍翔, 张琼, 武世伍,等. 拟似黏液性小管状和梭形细胞癌的乳头实性状肾细胞癌2例报道及文献复习[J]. 蚌埠医学院学报, 2015(05):582-586.
[9]Padilha M M, Billis A, Allende D, et al. Metanephric adenoma and solid variant of papillary renal cell carcinoma: common and distinctive features[J]. Histopathology, 2013, 62(6).
[10]Trpkov K, Athanazio D, Magi-Galluzzi C, et al. Biphasic papillary renal cell carcinoma is a rare morphological variant with frequent multifocality: a study of 28 cases[J]. Histopathology, 2017.
[11]Chartier S , A Méjean, Richard S , et al. Biphasic Squamoid Alveolar Renal Cell Carcinoma: 2 Cases in a Family Supporting a Continuous Spectrum With Papillary Type I Renal Cell Carcinoma[J]. American Journal of Surgical Pathology, 2017, 41(7).
[12]宋雪雪, 许周毅, 丁晓琴,等. 伴有极向反转的乳头状肾肿瘤一例[J]. 中华病理学杂志, 2020, 49(04):358-360.
[13]Saleeb R M, Brimo F, Farag M , et al. Toward Biological Subtyping of Papillary Renal Cell Carcinoma With Clinical Implications Through Histologic, Immunohistochemical, and Molecular Analysis[J]. American Journal of Surgical Pathology, 2017:1.

















共0条评论